Опорно-двигательный аппарат — самая важная часть нашего организма. Нередко недомогание со стороны спины вызывают потребность обратиться к врачу.
Причиной регулярных болей поясницы, скованности движений и мышечных спазмов является остеохондроз спины — заболевание костно-хрящевых тканей, а также костно-мышечного аппарата, вызванное различными факторами воздействия на организм.
Этиология и патогенез остеохондроза
Остеохондроз спины проявляется постепенно, поражая в скрытой форме все новые зоны позвоночного столба. Вначале происходят изменения в структуре хрящевых дисков позвонков: они теряют эластичность, пространство между позвонками уменьшается, и нервные окончания спинного мозга подвергаются ущемлению.
Пациент начинает испытывать боли в спине. Впоследствии изменения настигают менее крупные элементы позвоночной структуры, происходит развитие разрастаний костных тканей дегенеративного характера, препятствующих подвижности позвоночника, здоровые клетки хрящей разрушаются, болезнь поражает кости и связки. Как побочное действие, деформирование позвонков провоцирует рост нагрузки на органы и артерии. Это обусловлено спецификой кровоснабжения — смещение сегментов позвоночника вызывает сдавливание позвоночной артерии и является, в конечном итоге, причиной серьёзного нарушения кровотока в ЦНС.
Основная проблема, вызывающая нарушение формирования позвоночника и процесс возникновения остеохондроза – дефицит питания и снижение кровоснабжения тканей костной структуры. Причинами же развития являются многие факторы внешнего, внутреннего воздействия и поведенческих процессов человека.
К эндогенным (внутренним) причинам относятся:
- генетические факторы наследственности;
- нарушение обмена микроэлементов (фосфора и кальция);
- особенности тканей хрящей;
- возрастные изменения организма;
- лишний вес;
- ортопедические заболевания.
В результате экзогенных (внешних) причин и образа жизни остеохондроз развивается в следствии:
- низкого уровня физического развития спинных мышц;
- травм позвоночника;
- неправильной осанки, сколиоза;
- систематической неправильной или неудобной позы;
- несбалансированного меню питания, употребления жирной вредной пищи;
- неравномерных физических нагрузок, перегрузки спины;
- вредные привычки;
- постоянные стрессы.
Скрытую форму остеохондроза могут проявить резкое поднятие тяжестей, прыжки, падение, которые спровоцируют микротравму позвоночного диска и ущемление нервного корешка.
Именно тогда пациент может впервые ощутить резкую простреливающую боль. В дальнейшем болевой синдром возвращается снова и снова с разной интенсивностью. Поражённые клетки нервных стволов сигнализируют о необходимости срочного медицинского вмешательства.
Классификация болезни, основные стадии
В медицине классифицируют остеохондроз в зависимости от зоны поражения отделов позвоночника:
- шейный;
- грудной;
- поясничный и крестцового отдела.
Основные стадии развития заболевания:
- Начало развития остеохондроза – в фиброзном кольце образуются микротрещины, теряется влага из костной и хрящевой ткани. Этап проявляется малозаметным дискомфортом в одной из зон позвоночника после физической нагрузки или неудобного положения тела.
- Дают о себе знать первые болевые приступы. На второй стадии диски подвергаются протрузии, уменьшается межпозвонковое пространство дисков и фиброзная капсула разрушается, защемляются нервные корешки. Боль сигнализирует о процессе нарушения в хрящевой ткани обмена веществ и её разрушении. Игнорирование второй стадии остеохондроза становится толчком в воспалении хряща и, как следствие, ущемление нервных волокон, кровеносных и лимфатических сосудов.
- На третьей стадии заболевания, поражённые позвонки деформируются, хрящевая ткань стирается. При грамотном активном лечении есть возможность приостановить дальнейшее разрушение хрящевых клеток и искривление позвоночника. Но в будущем поддерживающая терапия и уход станут постоянными попутчиками больного для нормальной физической деятельности.
- Запущенный остеохондроз, перешедший в последнюю четвёртую стадию развития, нередко становится причиной инвалидности. Все разрушительные процессы имеют необратимый характер: значительное смещение позвоночной структуры, уплотнение тканей хрящей, патологическое разрастание костной ткани. Больной испытывает острые, порой нестерпимые, боли при каждом движении.
Симптомы
Признаки развития суставного остеохондроза легко спутать с другими аналогичными по симптоматике заболеваниями. Также симптомы проявления для отдельного сектора позвоночной структуры имеют характерные особенности.
К основным симптомам остеохондроза относятся:
- скованность при движении, скрип, похрустывание или тяжесть;
- боль в зоне локализации воспаления (шейной, грудной или поясничной) разной интенсивности и характера;
- онемение конечностей;
- мышечная слабость, нарушение работоспособности;
- болевые приступы, отдающее по нервным каналам в связанные части тела (в плечо, лопатку, ногу).
Шейный остеохондроз
Остеохондроз шейного сектора выражается в следующих недомоганиях:
- боль в шее или затылочной части головы;
- головокружения;
- шум в ушах, нарушение слуховых функций и зрения;
- неповоротливость шеи после сна или долгого сохранения однотипной позы;
- болезненные ощущения при повороте головы.
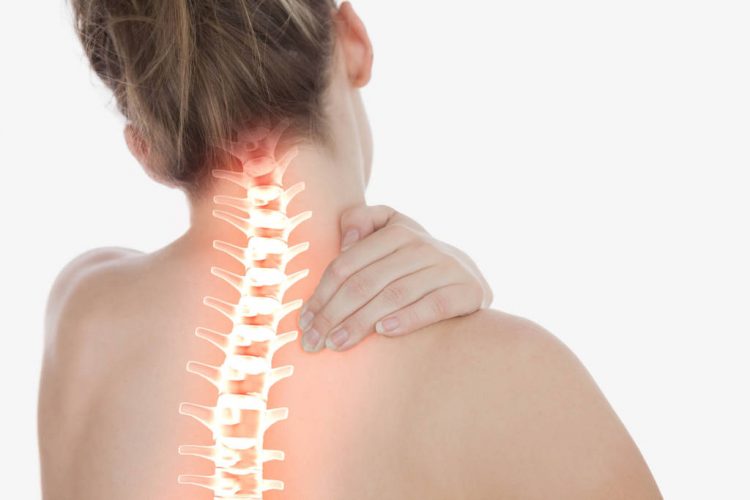
Появление первых болевых ощущений наблюдается в области затылка и похожи на головные. Воспалённые хрящи давят на нервные волокна, провоцируют спазмы сосудов.
Грудной остеохондроз
Развитие остеохондроза грудного типа может долго маскироваться под сердечно-сосудистые заболевания. Его характерные симптомы:
- нарушение тактильных ощущений и онемение конечностей;
- покалывание в межрёберном пространстве;
- боли в области сердца, нарушение сердечных ритмов;
- ограничение дыхательных функций, тяжесть в грудине;
- нарушение работы ЖКТ (панкреатит, вздутие живота);
- отдающая боль в лопаточную зону.
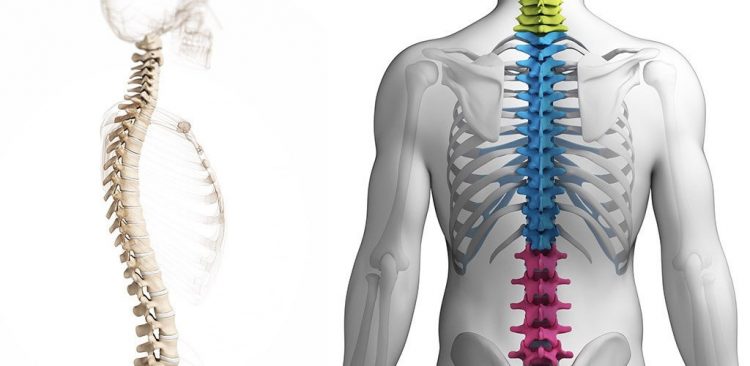
Поясничный остеохондроз
Прогрессирующий поясничный остеохондроз в запущенной форме может привести к инвалидности. Воспалённая зона позвоночника купирует поступление в нижние конечности необходимых микроэлементов для полноценного функционирования суставов и мышц. Защемление клеток нервного ствола становятся причиной невыносимой боли в спине и обращению к медикаментозной терапии.
К главным симптомам поясничного остеохондроза относятся:
- онемение нижних конечностей;
- ощущение ломоты в мышцах, слабость;
- озноб;
- мышечные спазмы;
- дисфункция половой системы;
- боль может быть резкой или ноющей в области поясницы, отдающей в ногу.
Диагностика
В среднем в России на 1 000 жителей приходится 20 человек с диагностированным остеохондрозом. Такое заболевание, как остеохондроз, сложно поддаётся диагностике на ранних стадиях. Его симптоматика достаточно скрыта и проявляется явно уже только на 2–3 стадии, когда приходит время для серьёзного медикаментозного лечения.
При появлении подозрения на развитие остеохондроза в первую очередь необходимо прибегнуть к консультации специалиста и провести комплексное обследование для дифференциальной диагностики и уточнения диагноза.
Медики применяют три стандартных вида диагностики:
- Неврологическая.
- Инструментальная.
- Лабораторная.
Неврологическое первичное обследование больного проводит врач невролог, определяя категорию нервных структур, задетых болезнью. Также в целях исключения болезней другого характера с аналогичными признаками пациента могу направить на рентген, УЗИ, МРТ и ЭКГ.
Лабораторная (Анализы)
Лабораторная диагностика носит консультативно – вспомогательное значение. Анализы крови выявляют повышение скорости оседания эритроцитов и понижение уровня кальция. Это означает протекание патологических процессов в организме, но не указывает на специфику их развития. Поэтому этот метод входит в комплексное обследование пациента и его результаты расшифровываются на базе остальных медицинских данных.
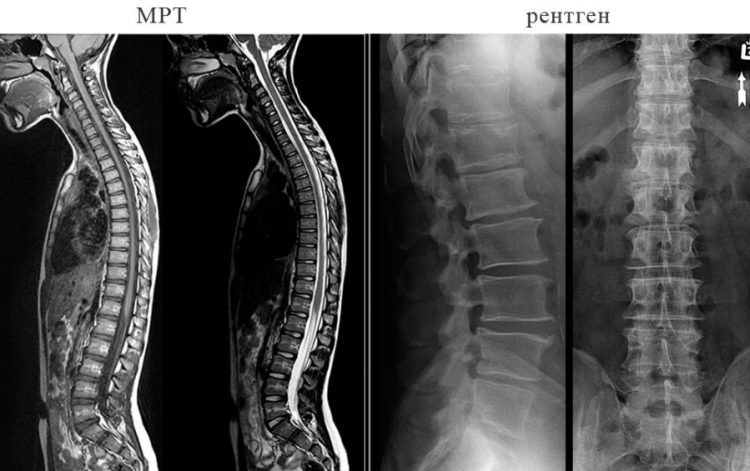
Инструментальная
Диагностика с использованием профессионального оборудования предоставляет самые точные результаты о заболеваниях разной природы. Основными средствами исследования являются:
- Рентгенография – выявляет анатомические изменения в костных, хрящевых, нервных тканях.
- МРТ – магниторезонансная томография. Позволяет визуализировать происходящие процессы в костных и мягких тканях, сосудах и нервных волокнах.
- КТ (компьютерная томография) – аналогична МРТ, но оказывает лучевое облучение.
- Электромиография – способна расшифровать неврологическую симптоматику.
Традиционное лечение
Схема лечения остеохондроза традиционна. Её составляющие – медикаментозная терапия средствами различного направления: НПВС, хондропротекторы, анальгетики, гормональные средства и поддерживающие витаминные комплексы. Помимо нагрузки на организм медикаментами в борьбе с остеохондрозом применяют физиотерапию, мануальную терапию, рефлексотерапию, оперативное вмешательство, массаж и профилактические мероприятия.

Медикаментозная терапия
Прекратить боли в спине по причине остеохондроза навсегда моментально невозможно, но лечебная терапия медикаментами даст пояснице передышку. Мощные анестетики и препараты противовоспалительного направления (НПВС) предоставят обезболивающий эффект и запустят процесс борьбы с воспалением в позвоночных отделах. Незаменимые препараты лечения при остеохондрозе спины:
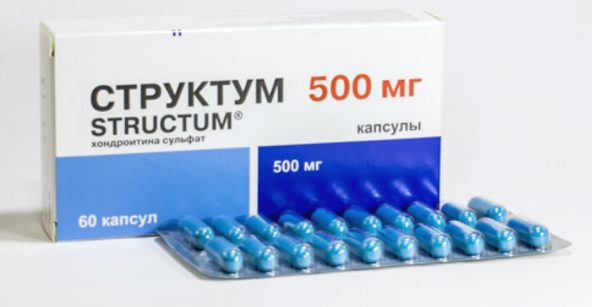
- Хондропротекторы – активные вещества, которые возвращают эластичность хрящевой ткани и подвижность позвонкам – «Структум», «Артра», «Дона», «Ферматрон», «Терафлекс».
- Миорелаксанты – смягчающие спазмы мышечной структуры – «Сирдалуд», «Мидокалм».
- Сосудистые — улучшающие циркуляцию кровотока и обменные процессы – «Цераксон», « «Актовегин», «Кавинтон».
- Витаминные комплексы и антиоксиданты – «Нейровитан», «Мильгамма».
Только при использовании правильно подобранного терапевтического комплекса можно достичь положительной динамики и сохранять результат на долгое время.
В лечении остеохондроза спины используют разные формы медикаментов:
- Наружные средства: мази, кремы, гели.
- Препараты для внутреннего потребления: капсулы, таблетки.
- Медикаментозные инъекции.
Оперативное вмешательство
К сожалению, существуют случаи остеохондроза, когда время лечения упущено и медикаменты не дают ожидаемого результата, а болезнь прогрессирует. Тогда единственным решением остаётся оперативное вмешательство. Главными причинами для операции являются:
- Удаление межпозвонковой грыжи, сдавливающей спинной мозг.
- Сокращение межпозвонковой щели до 1/3 исходного размера.
Направление на хирургическое вмешательство может быть выписано врачом на основании полной диагностической картины пациента и наличии прямых показаний для удаления патологического недостатка. В хирургии позвоночника ведущее место занимает метод дискэктомии – оперативное удаление диска с деформацией. Инструментами могут служить микродискэктомия, система B-Twin, или лазерная вапоризация ядра. Реабилитация после операции на позвоночник составляет полгода.
Гимнастика
Отличная поддерживающая терапия для лечения остеохондроза – гимнастика или ЛФК. Регулярное проведение комплекса упражнений помогут:
- Укрепить мышечный корсет – это необходимо для равномерной нагрузки на позвоночник.
- Обеспечить стимуляцию кровообращения для насыщения костных и мышечных тканей.
- Выработать правильность осанки.

Важно помнить, что упражнения должны быть подобраны с учётом диагноза и соответствовать следующим принципам:
- Регулярность выполнения.
- Плавность движений, отсутствие рывков.
- При возникновении болезненных ощущений нужно уменьшит нагрузку или прекратить упражнение.
- Следить за самочувствием.
Физиотерапия
Физиотерапия показана пациентам при остеохондрозе спины для снятия воспаления и проводится в местах сосредоточения болезни. Курсы процедур способствуют:
- Повышению резистентности организма.
- Восстановлению обмена веществ в поражённом секторе.
- Снятию боли и отёка.
- Улучшению циркуляции кровеносных сосудов.
Для выбора физиотерапевтического метода лечения остеохондроза нужно чётко определить желаемый результат. В основном применяют:
- Лазеротерапию.
- Ультразвуковое воздействие.
- Электростимуляцию.
- Магнитотерапию.
Диета
Единого варианта диеты для пациентов с остеохондрозом не существует. Однако врачи пришли к единому согласию, что продукты следующих категорий употреблять с данным диагнозом категорически не рекомендуется:
- Супы на жирных бульонах.
- Свинина и другое жирное мясо.
- Животные жиры птиц (гусятина, утятина).
- Кофе, кофеиносодержащие крепкие напитки.
Кроме того, в меню ограничивают употребление алкоголя и сладостей.
Для примера рациона питания можно взять диету по Певзнеру №15. Она включает все жизненно важные макронутриенты, минералы, витаминные продукты и углеводы. Энергетическая ценность правильного меню должна быть на уровне 2600- 2700 ккал, что равняется 85–90г белка, 350–400г углеводов и 90–95г жиров.
Таким образом, идеальное меню больного остеохондрозом представляет сочетание сбалансированных некалорийных продуктов, насыщенных витаминами и минералами. Приёмы пищи делят на маленькие порции по 6 раз.
Народное лечение
Народные средства часто используются в домашних условиях для снятия воспалительных процессов, избавления от болевых и мышечных спазмов и общего укрепления организма. Существует множество рецептов отваров и настоев народной медицины, которые применяются тремя основными способами:
- растирания;
- компрессы;
- ванны из трав.
Каждодневное применение позволяет избавиться от дискомфорта за 10–14 дней. Условно народные средства можно разделить на системные и местного влияния на организм.
Системные средства
Для воздействия на весь организм и позвоночник можно применять натуральные сборы системного направления в виде отваров.
Примером положительного эффекта является действие отвара из тысячелистника, который обезболивает, борется с процессом воспаления и успокаивает.
Местные средства
К местным средствам народных рецептур относятся мази, настои для компрессов и растирания. Эти средства нужно смешать по рецептуре и наносить на воспалённую зону, но только при отсутствии аллергии на компоненты и повреждении кожных покровов. Среди популярных составов особое внимание уделяют медовым компрессам, имбирной мази на настойке календулы аптечной, смеси из трав подорожника и шалфея, растиранию хреном с водкой.
Для выбора эффективного способа и рецепта нужна консультация лечащего врача, так как методы лечения в домашних условиях являются лишь составляющей частью общей терапии и оказывают только вспомогательное действие.
Профилактика
Лечебная терапия заболеваний спины не может иметь продолжительный успех без профилактических мероприятий. Даже самое эффективное и дорогостоящее лекарство не гарантирует возврат симптомов в результате возвращения к повседневным нагрузкам организма. Поэтому положительный эффект необходимо закреплять и поддерживать, используя несколько несложных правил:
- Не поднимать тяжести от 10 кг.
- Следить за равномерным распределением нагрузки на мышцы спины.
- Соблюдать рациональность и сбалансированность в питании.
- Принимать общеукрепляющие витамины и активные добавки (мукополисахариды).
- Выработать режим смены отдыха и труда.
- Поддерживать физическую активность.
Помните, что данная категория заболевания носит скрытый характер протекания. Поэтому при поставленном диагнозе остеохондроз спины нельзя пускать на самотёк болезнь даже при отсутствии явных симптомов. Выполнение всех рекомендаций врача и домашний уход позволяют вернуться в обычный рабочий строй после лечения более быстро, но для предотвращения обострения необходим постоянный контроль.