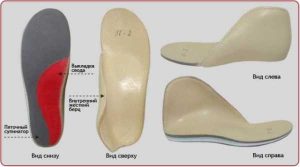
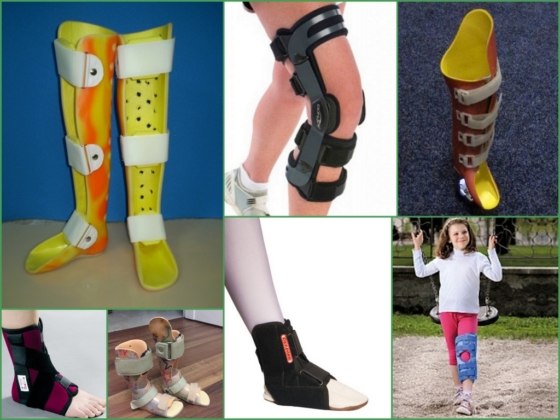
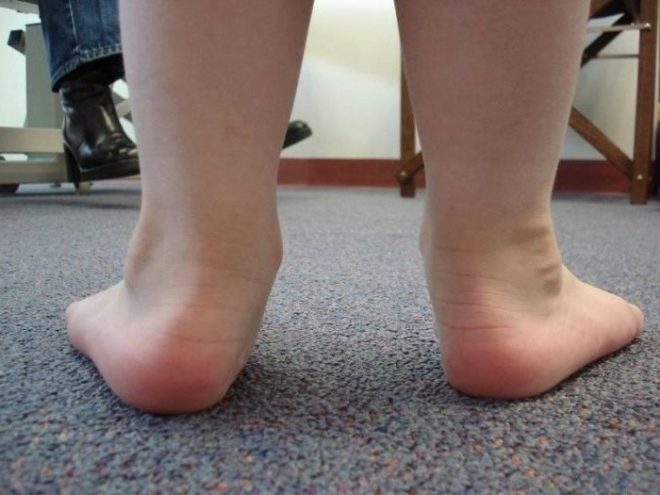
Какие существуют виды
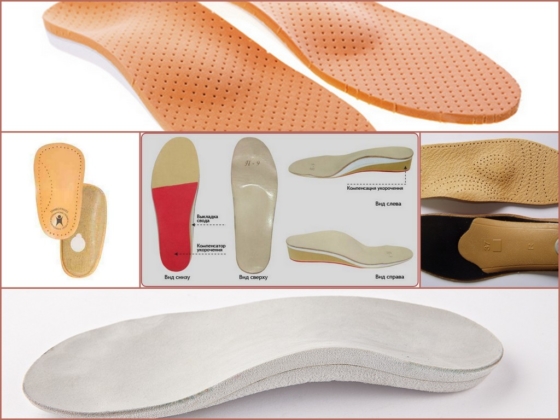
Выпускающиеся ортопедическими фирмами стельки условно подразделяются на 3 главных группы:
- Профилактические — вкладыши для постоянного ношения, в которых супинатор изготовлен в виде маленькой подушки высотой до 1 см. Под давлением ноги он легко деформируется и прижимается, не принося дискомфорта. Следует помнить, что такие стельки немного увеличивают полноту ботинка. Их цель — предотвращение появления плосковальгусной стопы.
- Лечебно-профилактические — здесь супинатор уже не так легко поддается давлению и почти не меняет высоту. Такие вкладыши используют только с плотно облегающей и фиксирующей ногу обувью.
- Лечебные — носят только в специальной обуви. Супинатор в них арочной формы и не поддается давлению. Такие стельки используются только в лечебных целях.
Диагностика
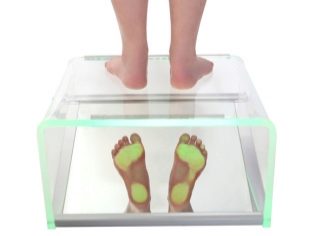
Диагноз ставит ребенку врач-ортопед. Делается это на основании визуального осмотра и назначенных дополнительных исследований, к которым относится рентгенография стоп, компьютерная плантография, подометрия. Если такие исследования не назначены, а врач ставит вам соответствующий диагноз, следует обратиться к другому врачу. Довольно часто маленьким пациентам с подтвержденной вальгусной патологией рекомендуется посетить врача-невролога, чтобы исключить проблемы с периферической и центральной нервными системами.
Как только будут выявлены причины, которые лежат в основе видоизменения стоп, доктор установит тип поражения по этиологии:
- Статическая деформация. Такая проблема обнаруживается, если к искривлению причастна неправильная осанка.
- Структурная деформация. Искривление стоп, имеющее врожденные причины. Как правило, таранная кость при такой деформации расположена неправильно с отклонением в ту или иную сторону.
- Компенсаторная деформация. Если у ребенка укороченное ахиллесово сухожилие, скошенные голени, стопа при ходьбе будет деформироваться функционально.
- Коррекционная деформация. Такое искривление наступает в том случае, если ребенку совершенно неправильно лечили или вообще не лечили обычное косолапие.
- Спастическая нервная деформация. Причина такого искривления — в неправильном функционировании коры головного мозга, в результате которого часто возникают спазмы конечностей.
- Паралитическая деформация. Обычно является следствием перенесенного в раннем возрасте энцефалита или осложненного полиомиелита.
- Рахитичная деформация. Возникает при рахите.
- Последствия травмы. К патологии могут привести разрывы связок, переломы костей стопы, голеностопа, травмы бедра и тазобедренного сустава.
При диагностике плоскостопия используются те же приемы и способы исследования.
Как выбрать стельки
Правильный выбор вкладышей для обуви влияет на динамику лечения вальгусной деформации. Сейчас можно найти средство для коррекции на любой вкус и кошелек. Перед покупкой ортезов рекомендуется обратиться к врачу, особенно если выбираете стельки для детей или при лечении запущенного вальгуса у взрослых.
Выбор ортезов для малышей
К выбору детских ортопедических стелек при вальгусной деформации необходимо подойти серьезно. С возрастом проблема будет прогрессировать, если не начать коррекцию патологии с ранних лет. Перед покупкой вкладышей или обуви необходимо проконсультироваться со специалистом, он рассчитает необходимую высоту и форму супинатора. У малышей часто диагностируется продольное плоскостопие, поэтому сводам стопы нужна дополнительная поддержка, для сохранения ступни в правильном положении.
Выбирая ортопедические ботиночки при вальгусе для детей, следует обратить внимание на следующее:
- Задник должен плотно прилегать и хорошо фиксировать голеностоп, не задевая ахиллова сухожилия;
- Жесткие амортизаторы по бокам необходимы, чтобы исключить заваливание пятки;
- В обуви должны быть подсводник, съемный вкладыш, углубление для пятки, тогда нога будет хорошо зафиксирована в ботинках при ходьбе;
- Подошва должна быть плотной, жесткой, но гибкой при движении;
- Широкий небольшой каблучок поможет сформировать ребенку правильную осанку.
Как подобрать ортопедические стельки взрослому
Разнообразные виды корректоров стопы создают сложности при выборе изделия. Желательно обратиться к врачу, чтобы правильно подобрать средство для лечения деформации. Специалисты рекомендуют использовать ортезы, выполненные по индивидуальным меркам, они эффективнее, чем стандартные, нормализуют положение ноги.
Главный параметр при выборе стельки – длина стопы. Он должен совпадать с вашим размером ноги, не приносить никакого дискомфорта.
Ортезы выполняют из различных материалов, поэтому следует ориентироваться на собственные ощущения, вам должно быть удобно. Жесткость супинатора зависит от того, из чего он выполнен:
- Профилактические стельки из пены, пробки или кожи рекомендуются женщинам, которые часто носят высокие каблуки;
- Людям с избыточным весом рекомендуются корректоры из жесткого пластика или графита;
- Двухслойные ортопедические стельки лучше использовать диабетикам;
- Стельки для плосковальгусных стоп выполняются из кожи или войлока;
- Каркасные изделия подходят пациентам, которые проводят много времени на ногах.
При ношении корректирующих вкладышей симптомы вальгусной деформации стопы должны уменьшиться или исчезнуть. Если никакого эффекта нет, то нужно обратиться за консультацией к ортопеду.
Виды стелек от вальгусной деформации
Стельки делятся на производственные и индивидуальные.
Первые обычно не имеют литую форму целой стельки, а представлены миниатюрными подушечками. Они бывают 3х видов:
- полустельки для обуви на высоком каблуке — разработаны специально для коррекции вальгуса у женщин. Этот вид супинаторов смягчает компрессию (давление) всей массы тела на подушечки пальцев и стопы, перемещая точку опоры в физиологическое положение;
- капельки — действенны на ранних стадиях вальгусной деформации и для профилактики развития процесса;
- полустельки с удержанием поперечного свода — благодаря своей конструкции, фиксируют свод стопы в правильном положении, а специальная подушечка разгружает переднюю часть стопы от нагрузок.
На заметкуЛитые стельки изготавливаются на заказ по индивидуальным меркам. Это более профессиональные ортопедические элементы, которые используют в лечении всех стадий болезни в комплексе с другими методами.
Поражение ноги, голеностопного сустава, шейки бедра
Вальгусная деформация ног развивается с младенчества и может стать следствием того, что ребенок начал рано становиться на ножки или же родители позволяли малышу долго находиться в положении стоя. В младенчестве мышцы и связки недостаточно крепки, и повышенная на них нагрузка приводит впоследствии к отклонению правильного положения оси ног. В результате расстояние между коленями сокращается, голень смещается внутрь, а ноги приобретают х-образную форму.
Начальные изменения затрагивают коленные суставы. Ребенок может капризничать и проситься на руки, жаловаться на усталость и боль в ногах. Если не предпринимать мер к исправлению ситуации, запущенная патология может привести к искривлению позвоночника ребенка. Вальгусная деформация голеностопа представляет собой смещение пятки наружу и заваливание стопы внутрь.
При вальгусной деформации шейки бедра происходит увеличение шеечно-диафизарного угла. Патология в большинстве случаев является врожденной и может возникать на фоне дисплазии тазобедренного сустава или травмы бедра, а также являться следствием нарушений нервной системы. Вальгусная деформация шейки бедра часто сочетается с деформацией голени или стопы.
Степени патологии
Различают четыре основных степени вальгусного недуга по выраженности дефекта и тяжести протекания:
- Первая степень. Угол отклонения от нормы не превышает 15 градусов. Патология хорошо поддается коррекции консервативными способами.
- Вторая степень. Угол отклонения — не более 20 градусов. Такое состояние тоже успешно лечится упражнениями, массажем и физиотерапией.
- Третья степень. Угол отклонения — не более 30 градусов. Патология с трудом поддается коррекции, лечение длительное, но при должном терпении и настойчивости со стороны родителей и докторов, прогноз очень благоприятный.
- Четвертая степень. Угол отклонения от нормальных значений – более 30 градусов. При неэффективности консервативного лечения назначают хирургическую операцию.
Плоскостопие тоже имеет несколько степеней, которые аналогичным образом классифицируются по градусу отклонения свода стопы от нормы. Как и в случае с вальгусной деформацией, первая и вторая степени обычного плоскостопия лечатся довольно просто и достаточно быстро. С третьей и четвертой будет сложнее.
Стельки ортопедические как выбрать
Сегодня у потенциального потребителя есть возможность выбора – приобрести готовую стельку с заданными параметрами или изготовить изделие под заказ с параметрами, наиболее точно удовлетворяющими физиологические особенности ступни. Существуют также индивидуализируемые стельки – ортопедические изделия, которые поддаются небольшому, но полезному изменению своих физических параметров.
Главная характеристика, по которой выбирается стелька, – длина стопы. Изделие можно приобретать, ориентируясь на метрический параметр или используя традиционный размер обуви, с которым полностью совпадают существующие размеры ортопедических стелек.
Так как материал супинатора может быть разным по плотности, при выборе стельки стоит ориентироваться на собственные ощущения – попробовать несколько видов изделий и выбрать наиболее комфортный для себя.
Ортопедическая стелька всегда должна выполнять свои задачи – для активных нагрузок и спорта подходит один вид, для повседневной жизни – другой
Поэтому любителям спокойной ходьбы и людям, чья работа связана с длительным стоянием на ногах, стоит обратить внимание на стельки с каркасом. Эти изделия достаточно тонкие и подходят практически для любой повседневной обуви
Однако если у человека периодически возникают боли в стопе, ему подойдет мягкая стелька – она комфортная и удобная, однако немного толще обычной. Для спортивной обуви рекомендуется выбирать стельки без каркаса. Они бывают однослойными и двухслойными и, соответственно, различаются по толщине. Двухслойные изделия часто применяют при ревматоидном артрите. Такой супинатор помогает равномерно распределить нагрузку по стопе и снять давление, приходящееся на «косточки».
Почему на ноге появилась шишка
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.

Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Причины вальгусной деформации стопы
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
▣ Нарушение в обменных процессах организма. Из-за артрита, подагры воспаляется суставная сумка пальца. Со временем сустав изменяется, образуется «шишка».
Народное лечение
Варусная установка стоп (фото) у взрослых, появившаяся в результате вальгусной деформации 3 степени, подлежит коррекции в домашних условиях (без операции). Наиболее действенные технологии:
Отвар марены
Показан прием отвара марены красильной – средство выводит лишнюю мочевую кислоту; чайную ложку порошка следует залить полным стаканом воды, которую следует предварительно подогреть; далее около 10 минут смесь следует кипятить на паровой бане; полученное средство тщательно процедить, принимать по 12 стакана несколько раз в день. Иногда средство помогает даже избежать операции.
Одуванчик
Хорошо корректируют наросты и борются с варусной установкой стоп цветки одуванчика. После того, как они хорошо высушены, их следует залить небольшим количеством йода. Средство настаивается 3 дня, после чего наносится в виде сетки на вальгус стопы.
Горчица и бодяга
Варусная установка стоп и вальгусная деформация хорошо корректируются при помощи специальной приготовленной в домашних условиях лечебной мази. На большую ложку порошка горчицы потребуется столько же бодяги, несколько ложек скипидара и несколько капель машинного масла. Лечение вальгуса такой мазью (фото) будет очень эффективным и результативным, поможет обойтись без операции.
Компресс
Хорошо подходят для лечения варусной установки стоп и вальгуса 3 степени и терапевтические компрессы, приготовленные с использованием натурального прополиса. Небольшой ломтик средства положить на ночь на косточку, тщательно закрепив его повязкой.
Обувь
Довольно часто родители склонны винить себя в проблемах со стопой у ребенка. Мамы испытывают чувство вины за то, что они, возможно, выбирали чаду неправильную обувь, которая и стала причиной нарушение анатомии стопы. Евгений Комаровский успокаивает родителей — деформация ножек ни в коей степени не зависит от обуви. Поскольку человек изначально появился на тот свет без обуви, она не является столь уж необходимой ему с биологической и физиологической точки зрения.
Однако с помощью специальной, ортопедической обуви можно исправить некоторые патологические изменения в стопе. Хотя уповать целиком и полностью на целебные свойства дорогих ортопедических ботиночек Комаровский не советует. Они могут оказать вспомогательное влияние, но лечить нужно иными способами, а профилактировать через активный образ жизни, хождение босиком по неровным поверхностям, бегом и прыжками. Чем активнее ребенок — тем меньше вероятность приобретенного искривления стоп или плоскостопия.
Большинство родителей интересуются, когда можно начинать одевать обувь ребенку. Комаровский говорит, что делать этого сразу после первых шагов нет никакого смысла. Пусть малыш как можно дольше ходит босиком — по дому, на улице, если позволяет возможность. Естественно, в детский сад или на прогулку в парк нужно обуть чадо.
При выраженной вальгусной симптоматике часто рекомендуют покупать стельки с супинаторами, которые не дают стопе «заваливаться» внутрь. У таких ботиночек обычно жесткие боковинки, которые фиксируют стопу в правильном положении, твердый фиксатор пятки. Чаще всего приходится изготавливать такую обувь на заказ, с учетом градуса отклонения от нормы, который измеряет и описывает ортопед.
Не стоит покупать ортопедическую обувь малышу просто так, для профилактики, только потому, что маме показалось, что ножки крохи расположены не так.
В выборе обычной повседневной обуви Комаровский советует придерживаться основных правил:
- Ботиночки должны быть по размеру, не малы и не велики, ребенку должно быть удобно и комфортно.
- Покупать обувь «на вырост» не имеет смысла, поскольку геометрия стопы меняется в ходе роста ножки.
- Желательно, чтобы обувь не была пошита из синтетических материалов, ножка должна «дышать».
- Острые носы и каблук в моделях детской обуви недопустимы.
Источники
- https://NogivNorme.ru/bolezni/deformatsii/valgusnaya-deformatsiya/ortopedicheskie-stelki-pri-valguse.html
- https://OsteoKeen.ru/problemy/iskrivlenie/stelki-dlya-valgusnoj-stopy.html
- http://sustava.ru/valgusnaya-deformatsiya/valgusnaya-deformatsiya-stopy/
- https://stopvalgus.ru/stelki-pri-valgusnoj-deformacii/
- http://www.o-krohe.ru/komarovskij/valgusnaya-deformaciya-stopy/
Классификация по степени жесткости
Условно стельки для коррекции деформации стопы можно разделить на три группы:
- профилактические;
- лечебно-профилактические;
- лечебные.
Для профилактики болезни лучшие ортопедические стельки – это изделия с невысоким и мягким супинатором, представляющим собой мягкую подушечку, способную быстро изменять свою форму и приминаться под давлением. Такие стельки могут использоваться практически в любой закрытой обуви, потому как незначительно увеличивают полноту внутреннего пространства ботинка.
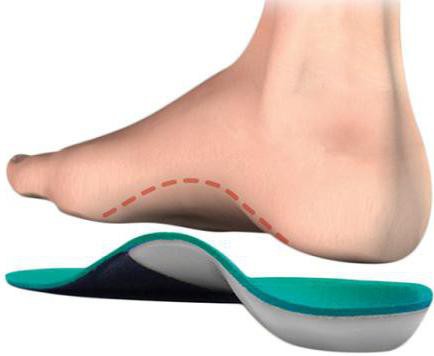
Лечебные стельки – это изделия, супинаторы в которых высокие, напоминающие по форме арку. Данный вид ортопедических модулей применяется только в подходящей для лечения обуви.
Лечение
Окончательно стопа ребенка формируется только к 12 годам, поэтому многие проблемы, найденные специалистами и самими родителями в более нежном возрасте можно и нужно исправить именно до этого момента, говорит доктор Комаровский.
Обычно лечение как плоскостопия, так и вальгусного искривления, направлено на то, чтобы укрепить связочный аппарат, мышцы стопы, сформировать свод. Для этого назначают ножные ванны, лечебный массаж, магнитотерапию, электрофорез, плавание, лечебную физкультуру. При врожденной патологии иммобилизируют нижние конечности при помощи гипса. При отсутствии желаемого эффекта от всех этих мер, ребенку может быть рекомендовано хирургическое вмешательство.
Если дефект не лечить и не корректировать, в случае с тяжелой деформацией ребенку грозит последующая инвалидность, так как усиленная нагрузка на коленные и тазобедренные суставы вызывает деформацию и разрушение их, что приводит к необратимым изменениям функций опорно-двигательного аппарата.
Почему возникает болезнь и что делать
Существует ряд факторов, которые приводят к возникновению патологических изменений в организме, среди них можно выделить:
- избыточный вес, создающий дополнительные нагрузки на суставы;
- генетический фактор – слабые сухожилия;
- гормональные нарушения (например, менопауза или недостаточная/избыточная функция щитовидной железы);
- возникновению вальгусной деформации может предшествовать подагра, которая приводит к тому, что в суставах собираются соли мочевой кислоты, провоцирующие развитие искривлений;
- неудобную, слишком узкую или неподходящую по длине обувь;
- постоянную эксплуатацию обуви на высоком каблуке;
- беременность, приводящую к повышенной нагрузке на суставы.
Полностью вылечить вальгусную деформацию сложно, однако патологию можно скорректировать, минимизировав проявления болезни. Существуют хирургические и консервативные методы терапии. К первым относится оперативное вмешательство, которое решает проблему искривленных суставов. Оно применяется в более тяжелых случаях, когда болезнь запущена.
Прогнозы
Чем раньше будет выявлена патология, тем легче будет ее исправить. Медицинская статистика показывает, что вальгусное искривление стоп и голеней, выявленная в годовалом возрасте и чуть старше при соответствующей терапии имеет весьма благоприятные прогнозы — вероятность устранить проблему полностью и навсегда приближается к ста процентам.
Если заболевание выявлено поздно или ребенку по ряду причин не было оказано необходимой медицинской помощи и болезнь является запущенной, в подростковом возрасте очень высока вероятность развития проблем с позвоночником. Чем больше времени с момента начала искривления прошло до начала лечения, тем меньше шансов на полное успешное выздоровление.
Функции ортопедических стелек
Патологии стопы могут появляться в любом возрасте. У малышей они часто являются врожденными или приобретенными – из-за раннего вставания на ножки. Приобретенная деформация суставов у взрослых чаще поражает женщин, вследствие ношения неудобной обуви.
Вальгусная деформация стопы характеризуется смещением плюсневого сустава и пятки наружу и заваливанию внутреннего свода голеностопного сустава внутрь. Из-за этого появляется искривление голеней и просвет между лодыжками.
Носить ортопедические корректоры можно с любого возраста, сразу после того, как ребенок начал ходить. Конструкция помогает вернуть сустав в физиологическое положение, не затрагивая здоровых участков.
Основная задача антивальгусных стелек – выполнение функций тренажера, чтобы свод стопы стал своей нормальной формы. Также они:
- Снижают нагрузку на нижние конечности;
- Нормализуют кровообращение в сосудах ног;
- Устраняют дискомфорт и усталость стоп и голеней.
О заболевании
Вальгусной в медицине называется такая деформация стоп, при которой они находятся в крестообразном положении по отношению друг к другу, напоминают латинскую Х. Чаще всего, заметной патология становится, когда ребенок пытается наступать на ножки и делать первые шаги – патология выражается в том, что при ходьбе опирается кроха на внутреннюю часть стопы.
Шаги такому малышу даются чрезвычайно трудно — он быстро устает, иногда испытывает боль, сами шаги шаткие и неуверенные. Ортопеды описывают это состояние с точки зрения процессов, происходящих в стопах — пальчики и пяточки развернуты наружу, средняя часть стопы несколько опущена. Если ножки выпрямить и прижать друг к другу в коленной области, расстояние между косточками лодыжек будет более 3-4 сантиметров. Если при этом будет существенно снижена высота свода стопы, то ортопеды будут говорить уже о том, что у ребенка плосковальгусные стопы. Вальгусное плоскостопие считается самым часто встречающимся диагнозом в детской ортопедии.
Такое искривление стоп, бывает двух видов: врожденное и физиологическое (приобретенное). В первом случае – ножки искривляются еще в период внутриутробного развития плода под воздействием неких факторов, о которых медицина знает еще не так много. Врожденные патологии стопы обычно бывают довольно тяжелыми, и разглядеть их возможно в первые 2-3 месяца самостоятельной жизни ребенка.
Приобретенная деформация часто связана с ошибками в развитии и функционировании опорно-двигательной системы, связочного аппарата, сухожилий. Именно такие нарушения становятся очевидными ближе к годовалому возрасту. В группе риска – крохи с ослабленными мышцами, недоношенные дети, страдающие рахитом, перенесшие частые и тяжелые вирусные инфекции в первый год жизни. Ножки рискуют искривиться у деток, страдающих ожирением, так как нагрузка на нижние конечности при лишнем весе весьма значительна.
Иногда родители сами виноваты в возникновении патологии. Так, слишком ранняя постановка малыша на ноги вполне может «запустить» механизм деформации стоп, а недостаточная нагрузка на стопу, хождение исключительно по ровному полу могут стать причиной приобретенного плоскостопия или плосковальгусной стопы.
Плоскостопие пугает родителей ничуть не меньше. Однако Комаровский советует не паниковать, ведь с рождения абсолютно все дети имеют плоские стопы, это особенность младенцев. Свод стопы будет формироваться постепенно, по мере роста, нагрузок на ножки, и тут все в руках родителей, за исключением врожденных плоских стоп, которые можно исправить только хирургическим путем.