Рентгенография показания и противопоказания
Рентгенография тазобедренных суставов проводится в тех случаях, когда:
- у пациента есть травмы (переломы или вывихи) этого сустава;
- если у врача есть подозрения на какие-то патологии в костных тканях;
- подтверждения наличия изменений в хрящевых тканях.
Рентгеновский снимок обычно не делают:
- если у пациента произошло растяжение связок или мышц;
- при таких заболеваниях, как бурсит или тендинит;
- если в костях тазобедренного сустава вживлены металлические части;
- при беременности проведение рентгена запрещено.
Обычно рентгенография проводится (как и флюорография) не чаще 1 раза в год. Прочитать рентгеновские снимки может только специалист высокой квалификации. И не всегда с помощью рентгеновского аппарата можно сделать снимки в нужном месте – может быть закрыт обзор, или в области, на которую проводится исследования, появляется непонятное затемнение.
Специалисты утверждают, что рентгенография, проводимая детям младшего школьного возраста, — это единственная возможность подтвердить наличие дисплазии у пациентов такого возраста.
Однако
перечисленные параметры могут варьировать
на рентгенограмме, и это необходимо
учитывать, чтобы не поставить ошибочного
диагноза.
Основными
признаками Дисплазии на рентгенограмме
следует считать следующие:
Угол
Норберга меньше 105 град.
Б.
Индекс внедрения головки бедра во
впадину меньше 1
Расширенная
и неравномерная суставная щель.
Инконгруэнтность
в суставе.
Г.
Шеечно-диафизарный угол больше 145 град.
Параметры
снимаются с обоих суставов и вносятся
в свидетельство о состоянии тазобедренных
суставов.
Деление
дисплазии на стадии производится на
основе количественного учета одновременно
выявленных рентгенологических
признаков (Митин В. Н., 1983) (табл. 2).
При
оценке стадийности процесса учитываются
только истинные признаки дисплазии
и не принимаются во внимание
рентгенологические признаки вторичного
артроза.
Для
приведения в соответствие данной
классификации ДТС собак с классификацией
Международной кинологической
федерации следует пользоваться сводной
таблицей (табл. 3).
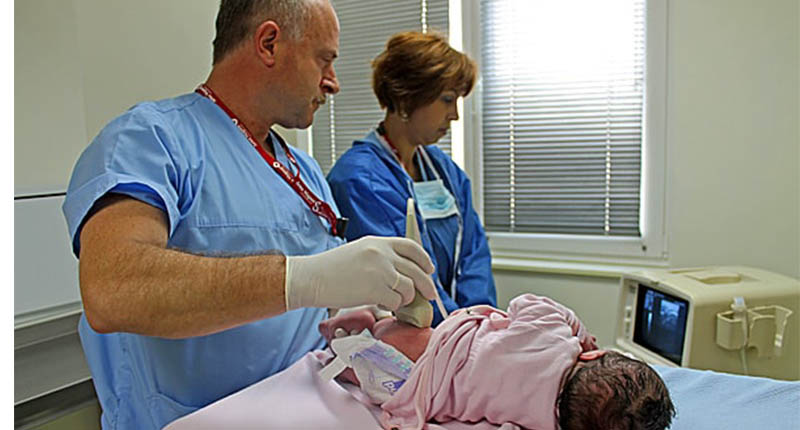
Рентген у младенцев
Перед тем, как делать снимок грудному ребенку, его необходимо правильно уложить на столе, чтобы все части его тела находились максимально симметрично друг относительно друга. Время проведения рентгена должно быть максимально малым. Обычно на те части тела, которые не нуждаются в просвечивании, накладываются специальные свинцовые накладки, защищающие от рентгеновских лучей. Причем родители присутствуют при проведении подобного обследования, чтобы удержать своего малыша в необходимом положении.
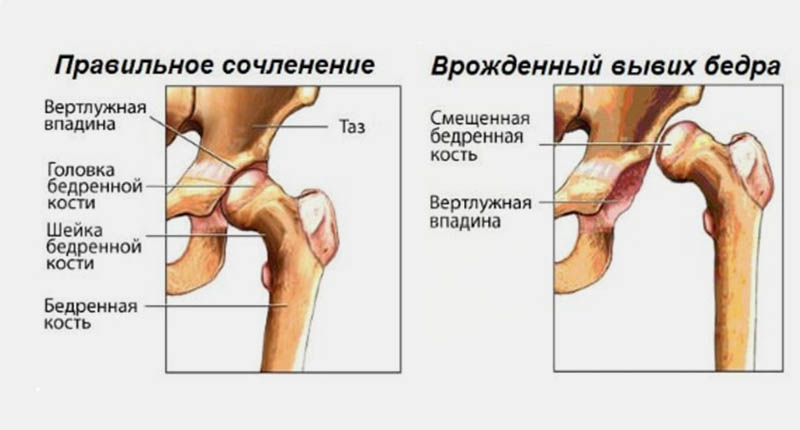
Дисплазия на рентгенограмме имеет характерные особенности:
- на вершине вертлюжной впадины видны характерные скосы;
- головка бедренной кости отходит от центральной оси;
- суставная впадина и головка кости имеют различные размеры;
- бедро смещено вперед относительно вертикальной оси.
Причины возникновения вальгуса бедра
Причиной возникновения считают частичное поражение боковой части эпифизарного хряща под головкой, а также повреждения апофиза большого вертела. Вальгусная деформация шейки бедренной кости (coxa valga) часто возникает в процессе роста ребенка вследствие нелеченой дисплазии тазобедренных суставов.
При рождении ребенка головка с шейкой бедренной кости находятся в физиологическом вальгусе и развернуты назад, постепенно во время роста ребенка, в результате физиологической торсии (разворота), соотношения меняются, и у взрослого человека шеечно-диафизарный угол в среднем составляет 127 °, а угол антеверсии — 8- 10 °. При вышеуказанных нарушениях в эпифизарных хрящах в процессе роста ребенка это физиологический процесс нарушается, что и обусловливает возникновение coxa valga.
Кроме этого, вальгусная деформация бывает «симптоматической»:
- при преобладании мышц-аддукторов (приводящих) бедра;
- при болезни Литтля;
- после полиомиелита;
- при прогрессирующей мышечной дистрофии;
- а также при опухолях и экзостозах, которые нарушают нормальный рост эпифизарного хряща.
Очень редко вальгусные деформации происходят после рахита, неправильного лечения перелома шейки бедренной кости и нелеченой дисплазии тазобедренного сустава.
Виды вальгусной деформации бедра
Врожденные расстройства оссификации шейки бедренной кости обусловлены неправильным расположением эпифизарного (суставного) хряща, в то время как в норме он расположен более горизонтально и перпендикулярно относительно оси шейки и направления ее нагрузки. Это вызывает варусную деформацию шейки и ее замедленный рост в длину.
Иногда врожденная варусная деформация шейки может сочетаться:
- с гипоплазией (недоразвитием) бедренной кости;
- с недостатком проксимального конца бедренной кости;
- с множественной эпифизарной дисплазией.
Третья группа может иметь приобретенную форму варусной деформации шейки:
- посттравматическую в раннем возрасте;
- вследствие перенесенного рахита;
- сочетаться с болезнью Пертеса;
- после врожденного вывиха бедренной кости или дисплазии тазобедренного сустава.
Есть еще группа больных с изолированной варусной деформацией шейки, у которых нет сочетания врожденных пороков, травм или нарушения метаболизма, которые бы объясняли недостаточность в шейке или нарушения в росте хряща. У этих больных не видно укорочение конечности при рождении, поэтому диагноз ставят только тогда, когда увеличивается вес тела ребенка и уменьшается выносливость шейки. Это случается чаще тогда, когда ребенок начинает ходить.
Существует еще несколько классификаций варусной деформации шейки бедренной кости. Например, рентгенологически различают четыре вида деформаций:
- врожденную изолированную варусной деформации (coxa vara congenita);
- детскую деформацию (coxa vara infantilis);
- юношескую деформацию (coxa vara adolescentium);
- симптоматическую деформацию (coxa vara sumpomatica).
(coxa vara congenita) без каких-либо сочетаний с другими болезнями скелета сегодня признана всеми. Она случается чрезвычайно редко и ее обнаруживают сразу при рождении, так как видно укорочение бедра и высокое стояние большого вертела. Иногда в таких случаях можно заподозрить врожденный вывих бедра, поэтому дополнительными обследованиями уточняют диагноз.
При осмотре обнаруживают укорочение нижней конечности за счет бедра. Большой вертел пальпируется выше противоположного. Бедро опорное, поскольку головка бедренной кости находится в вертлюжной впадине.
Когда ребенок начинает ходить, появляется хромота. Затем можно выявить положительный симптом Тренделенбурга. В одно-двухлетнего ребенка рентгенологически выявляют типичные признаки врожденной варусной деформации шейки бедренной кости, которая согнута вниз до прямого угла и несколько короче. Эпифизарный хрящ расположен почти вертикально, а головка бедренной кости иногда бывает увеличенной, развернутой и наклоненной вниз, но находится в вертельной впадине. Вертельная впадина бывает мелкой и плоской, когда шеечно-диафизарный угол меньше 110°. Когда этот угол исправляют до 140° и более, тогда впадина развивается нормально. Большой вертел находится выше уровня шейки и несколько наклонен медиально, а его размер увеличивается в процессе прогрессирования деформации шейки.
Инфантильная варусная деформация шейки бедренной кости (coxa vara infantilis) у детей возникает в трёх — пятилетнем возрасте. Родители обращаются к врачу в связи с тем, что ребенок начал хромать на ногу и перекашивается при ходьбе, хотя боли в ноге не испытывает. Из анамнеза преимущественно известно, что ребенок родился нормальным и нога до этого была здоровой.
Помните!
Своевременное обращение к врачу-ортопеду для установки диагноза и начала лечения значительно сокращают сроки восстановления. Лечение проводится консервативное, в очень редких случаях назначается проведение хирургической операции. Если не лечить, у человека со временем будет “утиная походка” с перекатыванием с одной стороны на другую, что влияет на снижение трудоспособности и усталость. Поэтому лечение надо начинать с детского возраста.
https://youtube.com/watch?v=7vMayvx4sSc
3 Ложная деформация голени
Варусная и вальгусная патологии являются истинными деформациями конечностей, однако есть и ложный недуг, который является более легкой версией недуга. В этом случае пациент имеет ровные кости, но нижние конечности всё равно при визуальном осмотре выглядят кривыми, это связано с неправильным распределением мышц. В большинстве случаев это является следствием несмыкания икроножной мышечной ткани.
Откорректировать ложную деформацию голени можно посредством физических нагрузок, для этого нужно выполнять комплекс мероприятий по увеличению мышечной массы ног, что увеличит ноги в объеме и сделать их визуально более привлекательными. Для взрослых пациентов прописывают контурную пластику, а в некоторых случаях могут даже прибегнуть к использованию силиконовых имплантов, такая процедура получила название – круропластика.
 Для исправления ложного дефекта голени может использоваться круропластика
Для исправления ложного дефекта голени может использоваться круропластикаНоски вместе, пятки врозь Клиники Чайка
«Косолапит» — так родители ребенка обычно называют положение стопы при ходьбе (если ребенок уже успел пойти), когда пальцы направлены внутрь, т.е. ребенок как будто идет боковой поверхностью стопы вперед.
— Не косолапит.
Такой ответ приходится давать в подавляющем большинстве случаев. Дело в том, что для подобного положения стопы (в английском языке есть удобный термин – «in-toeing») в детском возрасте есть ряд анатомических предпосылок и преходящих состояний.
Metatarsus adductus и metatarsus adductovarus
Это два очень похожих состояния, при которых передний отдел стопы при фиксированной пятке направлен вовнутрь. Первое предположительно связано с повышенной активностью мышцы, отводящей большой палец, и наиболее часто встречается в возрасте от 0 до 18 месяцев.
Причиной второго (при котором отмечается еще и небольшой разворот переднего отдела стопы подошвенной поверхностью внутрь) принято считать давление на стопы стенок матки во внутриутробном положении.
Чаще всего оно подвергается спонтанной коррекции до 3-4 месячного возраста.
Объединяет эти состояния еще и то, что они не требуют никакого специального лечения, а их течение обычно завершается самостоятельным распрямлением стопы.
Отличить их от тех заболеваний, которые сопровождаются врожденной аномалией костей и мышц, можно достаточно легко – при спокойном надавливании одной рукой такие деформации легко выпрямляются и выводятся затем в положение т.н. гиперкоррекции.
Внутренняя ротация голени
При внутренней ротации голени большеберцовая кость (выполняющая опорную функцию), немного скручена вовнутрь вокруг своей оси. Если посадить ребенка на край стула и позволить ему свесить ноги, то окажется, что лодыжки вместе со стопами повернуты внутрь при «прямом» положении коленей.
В истории ортопедии применялись самые разнообразные методы лечения от систематического изменения положения ног во время сна и ортопедической обуви до операций (деротационных остеотомий). Однако, было показано, что внутренняя ротация присутствует у большинства здоровых детей первого года жизни и самостоятельно распрямляется с ростом ребенка.
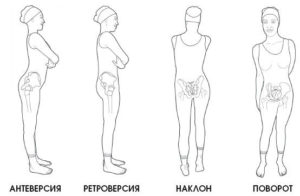
Антеверсия шейки бедра
Антеверсия шейки бедра представляет собой состояние, при котором шейка бедренной кости направлена вперед относительно ее тела, что приводит к небольшому «скручиванию» всей нижней конечности (а вместе с ней, и стопы) внутрь.
Это состояние также лечили, прибегая к различным методикам, однако, было показано, что оно является возрастной особенностью большинства детей, в процессе роста подвергающейся спонтанной «коррекции».
При рождении угол между шейкой и телом бедренной кости в горизонтальной плоскости может достигать 45 градусов, постепенно уменьшаясь к пубертатному возрасту. Однако, наиболее часто жалобы, связанные с антеверсией бедра, возникают у родителей в возрасте от 2 до 8 лет.
Ни один из методов лечения на сегодняшний день не доказал ни своей целесообразности, ни эффективности.
Врожденная косолапость
Врожденная косолапость, которой большинство родителей объясняют обращенное внутрь положение стопы, представляет собой ригидную деформацию, в основе которой лежит аномалия ее развития. Вывести стопу в нормальное положение достаточно трудно, что отличает косолапость от многих «деформаций», возникающих вследствие особенностей внутриутробного положения ребенка.
6 Вальгус тазобедренного сустава
Проблемы с тазобедренным суставом возникают у детей с самого рождения, данная патология проявляется в недостаточном развитии сустава. Определенные причины такого состояния назвать сложно, однако есть мнение, что ребенок рождается с определенным пороком-деформации, зачатки которого наблюдаются еще в утробе матери. Данная деформация развивается уже в первые месяцы развития плода. Побуждающими факторами для такого результата является экология, питание матери, вредные привычки, заболевания и негативные факторы окружающей среды.
Именно поэтому беременным женщинам рекомендуют находится в состоянии покоя, следить за своим рационом, отказаться от курения и алкоголя. Плюс ко всему нужно больше гулять на свежем воздухе, употреблять витамины и важные микроэлементы (особенно кальций, фосфор, калий и магний), а также следует наладить свой психоэмоциональный фон. Для этого нужно минимизировать проявление стресса в своей жизни и отказаться от любых конфликтов.
У маленьких детей вальгусная деформация тазобедренного сустава проявляется весьма слабо, можно сказать, что она незаметно. По этой причине ребенка при рождении осматривает ортопед, а затем специалист в поликлинике, но уже на плановом обследовании. Диагностировать патологию в возрасте до 6-ти месяцев можно при помощи ультразвукового обследования, более старшим детям разрешается проводить рентген.
 Определить патологию в младенческом возрасте довольно трудно
Определить патологию в младенческом возрасте довольно трудноРентгенологическая характеристика разных стадий дисплазии тазобедренных суставов у собак
|
Стадии |
Изменения |
|
Здоровый |
Отсутствуют |
|
Стадия |
Наличие |
|
Преддисплазическая |
Наличие |
|
Стадия |
Наличие |
|
Стадия |
Наличие |
|
Стадия |
Наличие |
ДИФФЕРЕНЦИАЛЬНАЯ
ДИАГНОСТИКА
Боль
и хромота сами по себе не позволяют с
уверенностью сделать заключение о
дисплазии тазобедренных суставов,
особенно при возможной локализации
хромоты в одном из них. Кроме того,
хромота вследствие ДТС не
п
осто- янна,
появляется не во всех случаях и зависит
также от стадии ДТС и вызванных ею
изменений. Ведь у собак наблюдается
постепенный переход от нормального,
здорового состояния тазобедренного
сустава к наиболее тяжелой форме ДТС.
С клиническими признаками дисплазии,
протекающей не в яркой классической
(со всеми присущими для нее клиническими
признакам) форме,сходны признаки
некоторых других заболеваний, среди
которых следует отметить деструкцию
головки бедра (асептический некроз),
перелом шейки бедра, вывих и подвывих
тазобедренного сустава. Поэтому
необходима дифференциальная диагностика
от этих заболеваний.
Деструкция
головки бедра
(асептический
некроз), связана с нарушением ее
кровоснабжения, что со временем приводит
к деструкции тазобедренного сустава.
Заболевание наиболее типично для щенков
мелких пород (той-пудель той-терьер,
фокс-терьер, пикинес, японский хин и т.
дЩ
в возрасте
4-10 месяцев, как правило, генетической
природы, и почти не встречается у собак
крупных пород. Тогда как ДТС — заболевание
крупных пород собак. На рентгенограмме
при деструкции головки бедра вертлужная
впадина и углы не измененьц»а отмечается
только рассасывание головки бедренной
кости.
Перелом
шейки бедр
а
— это патология
тазобедренного сустава, возникающая
внезапно и, как правило, связана с
воздействием внешней силы. При указанной
хромоте опора на травмированную
конечность не возможна. Диагноз
уточняется рентгенологически.
Вывих
тазобедренного
сустава возникает от воздействия
внешней силы и сопровождается полной
невозможностью опоры, при этом больная
конечность по сравнению со здоровой
укорочена. Постановка диагноза не
представляет трудностей^
Подвывих
тазобедренного
сустава может возникать С. постепенно
у щенков крупных пород в результате
слабости связочного аппарата. -Чаще
всего возникает в период интенсивного
роста — с 4-10 месяцев. От ДТС отличается
тем, что поражается, как правило, одна
конечность (противоположный сустав
по форме не изменен). При этом сохраняются
конфигурация головки бедренной кости
и углы вертлужной впадины. Без
своевременного лечения данная патология
может привести к возникновениюартроза
тазобедренного сустава.
2 Симптомы
Важно учитывать, что данная патология голени вызывает не только визуальное видоизменение нижних конечностей, но и влечет за собой серьезные проблемы с опорно-двигательным аппаратом. На начальном этапе развития деформации ребенок может даже не испытывать никакого дискомфорта, а слегка видоизмененная форма ступни может быть воспринята родителями, как норма
Но в процессе развития патологии малыш может ощущать болевые ощущения, ребенок становится более пассивным, плачет и жалуется на боль в ногах. Деформацию ступни можно заметить даже невооруженным глазом при визуальном осмотре ступни. Если не предпринять соответствующие меры лечения, тогда у малыша возникнут следующие симптомы:
- неприятные ощущения – дискомфорт и боль в области голени;
- проблемы с работой кровеносной системы;
- нарушение формы позвоночного столба;
- наличие фоновых заболеваний, таких как остеохондроз и артроз.
Большинство проблем возникает в результате неравномерного распределения нагрузки на конечности, что и приводит к неприятным ощущениям, которые постепенно изменяют походку и форму позвоночника. Во избежание подобных последствий следует вовремя диагностировать проблему и предпринять эффективные попытки лечения. На наличие вальгусной деформации могут указывать следующие факторы:
- неуклюжая походка без признаков уверенности;
- шарканье при ходьбе;
- своеобразная форма ступни, которая напоминает «Х»;
- процесс ходьбы или бег вызывает сильную усталость;
- малыш может опираться на ногу не полностью, а только на внутреннюю поверхность.
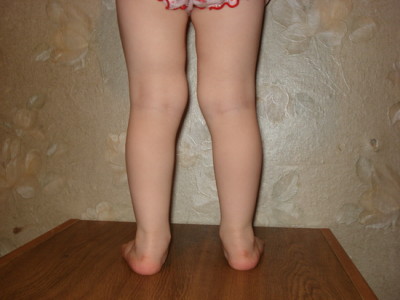 Признаки вальгусного искривления
Признаки вальгусного искривления