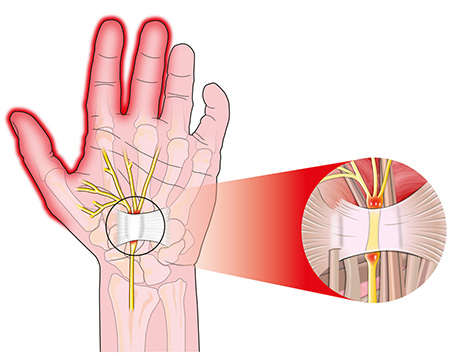
Анатомия
И опять, без анатомии не обойтись.
Нервы берут свое начало из плечевого сплетения, которое образовано из спинномозговых нервов С5-Th1 (это нужно знать для понимания симптоматики и лечения туннельного синдрома). Плечевое сплетение — очень сложное (см
картинку), но, одновременно, очень важное образование
Всего у верхней конечности — три крупных нерва:
- Локтевой
- Срединный
- Лучевой
Есть и другие (мышечно-кожный нерв, подмышечный), но они нам менее важны.
Ход локтевого нерва по верхней конечности:
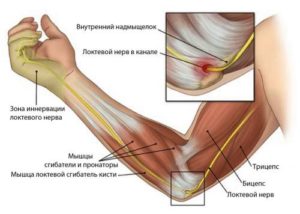

Как видим, туннельных синдромов множество. Многие из них были описаны в 19, начале 20 века, поэтому имеют романтические и поэтические интересные названия: «паралич медового месяца», «синдром ночного субботнего паралича» и т. д. Опишем наиболее часто встречающиеся туннельные синдромы.
Для локтевого нерва это ущемление в кубитальном канале. Так и называется: «синдром кубитального канала».
Нерв проходит рядом с внутренним надмыщелком плечевой кости, к которому крепятся сухожилия нескольких мышц. Эти мышцы задействованы в работе кисти. При избыточных, длительных движениях кистью, из-за хронической травматизации места прикрепления мышц к надмыщелку, возникает внутренний эпикондилит (воспаление), куда вовлекается и локтевой нерв. Кубитальный канал становится уже, сдавливает нерв.
Причины туннельного синдрома
Туннельный синдром возникает по причинам, когда ткани, окружающие сухожилия сгибателей в запястье отекают и оказывают давление на срединный нерв. Эти ткани называются синовиальные оболочки. В синовиальных оболочках вырабатывается жидкость, которая смазывает сухожилия, облегчая их перемещение в сухожильных влагалищах.
Многие вещи способствуют развитию туннельного синдрома запястного канала:
- Наследственность является наиболее частым фактором туннельного синдрома.
- Гормональные изменения, связанные с беременностью или климаксом могут стать причиной задержки воды в синовиальных оболочках.
- Возраст — заболевание чаще встречается у женщин после 50-55 лет.
- Некоторые системные заболевания могут стать причиной. Такие как сахарный диабет, ревматоидный артрит, дисфункция щитовидной железы.
Фрагмент передачи «Здоровье».Туннельный синдром (с сайта Youtube.com)
Другие факторы, которые могут привести к туннельному синдрому запястья включают в себя:
Род профессиональной деятельности (работа за компьютером)
Фрагмент передачи «Чудо техники» (с сайта Youtube.com)
- Злоупотребление алкоголем
- Ревматоидный артрит
- Переломы костей и артроз суставов запястья
- Кисты или опухоли, которые растут в области карпального канала
- Инфекции
- Ожирение
Причины патологии
При гипотиреозе возникновение туннельного вида невропатии связывают с отеками мягких тканей. Воздействие на нерв могут оказать как воспаленные связки и мышцы, так и фасции и соединительнотканные оболочки, окружающие сухожилия. Туннельная невропатия проявляется примерно у трети больных гипотиреозом.
Причины развития патологии могут быть такими:
-
В развитии туннельного синдрома большое значение имеет микротравматизация нервных окончаний в течение длительного времени при занятиях спортом, в быту или на производстве. Такое постоянное воздействие приводит к сдавливанию нервов в туннелях, через которые они проходят.
Узость этих каналов, обусловленная анатомическим строением человека, является лишь предрасполагающим фактором. При этом в последние годы выяснено, что такая особенность может быть спровоцирована генетическими факторами.
- Другой причиной, способствующей развитию синдрома, могут быть врожденные аномалии. К туннельной невропатии приводят костные наросты (шпоры). Немаловажным фактором является дополнительное аномальное развитие сухожилий, мышц или фиброзных тяжей.
Факторами, провоцирующими развитие туннельной формы невропатии, кроме описанных выше, могут быть:
- Метаболические и эндокринные заболевания. Это могут быть акромегалия, сахарный диабет и гипотиреоз.
- Болезни, вызывающие изменения в суставах, сухожилиях или костной ткани – ревматизм, подагра или ревматоидный артрит.
- Состояния, при которых происходят гормональные изменения – беременность, менопауза.
- Объемные образования, затрагивающие непосредственно нервное окончание – шваннома (доброкачественная опухоль) или неврома (чаще всего травматическая).
- Образования, развивающиеся в непосредственной близости от нервного окончания – гемангиома у новорожденных или липома (жировая опухоль).
- Частое повторение одних и тех же движений, выполняемых с определенным усилием, например, вязание и вышивание, работа машинистки.
- Травмы, в том числе и переломы.
Проявления и диагностика
Клинические проявления зависят от локализации поражения. Основным симптомом, определяющим синдром, являются болевые ощущения. При этом они могут возникать:
- приступообразно или простреливающее;
- регулярно, боль ноющего типа;
- в виде жжения;
- как нарушения чувствительности (дизестезия).
Туннельная форма нейропатии
Если происходит ущемление нервов, принимающих участие в возбуждении мускулатуры, то возможны такие последствия, как упадок сил, атрофия мышц. При компрессии вен, а также артерий могут получать развитие сосудистые расстройства. При этом проявляется снижение температуры в пораженном месте, возникает бледность кожного покрова или его синюшность, конечность отекает.
Для определения туннельных видов невропатий разработаны тесты для диагностики:
- При надавливании пальцем наблюдается появление локальной боли в месте сдавливания.
-
При постукивании (перкуссии) места поражения онемение, покалывание или ползание мурашек возникают в иннервируемой зоне.
- Провокационные пробы. Их использование позволяет точно установить место сжатия. В зоне локализации усиливается боль и парестезия.
- Инъекции, содержащие лидокаин и гидрокортизон. Вводятся в предполагаемую область пережатия нерва. При выявлении зоны сдавливания они способствуют существенному снижению болевых ощущений.
- Электронейрография. Эта процедура позволяет определить скорость прохождения импульса по стволу нерва, и выявить, в какой степени он поражен.
По месту локализации наиболее часто выявляются такие туннельные нейропатии:
- запястья – 45% от выявленных случаев патологии;
- туннельный синдром локтевого нерва – 15%;
- малоберцового нерва – 10%;
- большеберцового нерва – около 7%;
- в области паха – 7%;
- плечевого (лучевого) нерва – 4%.
Необходимо учитывать, что в некоторых случаях болевые ощущения в запястье или предплечье могут обусловливаться остеохондрозом, проявляющимся в шейном отделе.
При таком заболевании возможно, что нервные корешки раздражаются в спинномозговом канале, но болевые импульсы посылаются в другие части тела. Для выявления нестабильности шейного отдела требуется дополнительно выполнить магнитно-резонансную томографию области поражения.
Лечебные мероприятия
Терапия туннельной нейропатии выполняется с применением следующих методов:
-
Выполнение декомпрессии пережатого нерва. Для этого необходимо ликвидировать провоцирующий фактор. Во многих случаях он вызван профессиональной деятельностью.
Больную конечность необходимо зафиксировать в правильном (анатомически) положении. Для этого используются специальные бандажи и ортезы. В период терапии больному необходимо обеспечить покой.
- Лечение, направленное на купирование болевого синдрома. Используются как анальгетики, так и противовоспалительные средства нестероидного типа (Ибупрофен, Диклофенак). В случаях острого проявления боли применяются кортикостероиды для инъекций (Преднизолон).
- Физиотерапия и массаж.
- Выполнения мероприятий для снятия мышечного спазма. Для этого необходимо применение противосудорожных препаратов (Карбамазепин, Финлепсин) и миорелаксантов (Мидокалм). Для местного применения используются сосудорасширяющие средства (Винпоцетин). Они позволяют улучшить кровоснабжение и процессы обмена.
- При отсутствии должного эффекта от использования предыдущих методов применяется оперативное вмешательство.
Для того, чтобы избавиться от декомпрессии нерва и улучшить кровоснабжение, используются мануальные техники. Применение массажа особенно необходимо в случае проявления атрофии мышц. Не стоит забывать и о пользе ЛФК. Это актуально для пациентов, часто сталкивающихся с таким заболеванием, как туннельная нейропатия.
Еще одним методом для снятия невропатических болей является акупунктура. С помощью иглоукалывания быстро снимаются спазмы, и происходит улучшение самочувствия.
Их эффект проявляется через 5-10 процедур. Медикаментозные методы позволяют снять болевые ощущения значительно быстрее. Общее лечение синдрома может длиться до полугода, однако облегчение наступает через несколько дней после начала терапии.
Выполнение оперативного вмешательства проводится достаточно быстро, длительного восстановления не требуется. Оперативное вмешательство подразумевает рассечение связок. При этом снимается давление, производимое на нерв. Иногда необходим невролиз – иссечение рубцов и пораженных тканей для высвобождения пережатого нерва.

Определение невролиза
Зачастую в качестве профилактической меры необходима смена профессии. Специфическая нагрузка способствует переходу заболевания в хроническую форму. Также часто решающим становится изменение собственного поведения или предпочтений.
Для этого надо исключить закидывание одной ноги на другую, изменить положение тела при засыпании. В некоторых случаях необходимо использование ортопедического матраса.
Прогноз излечения туннельного синдрома во многом зависит от своевременности начала терапии. При быстром обращении к специалисту прием лекарственных средств позволяет решить проблему полностью. Однако если уже проявились признаки атрофии мышц, то восстановление нормальной их деятельности может оказаться затруднительным.
Воспалительный процесс в области локтя
Неврит локтевого нерва – это воспаление, сопровождающееся постоянными болевыми ощущениями в локтевом суставе, онемением конечности и слабостью всей мышцы.
Симптомы неврита локтевого нерва:
- ощущение жжения в области локтя;
- отечность конечности розово-фиолетового цвета;
- слабость;
- изменение температуры тела;
- свисание конечности при ее перенапряжении.
Лечение представляет собой следующий комплекс процедур:
- В первую очередь происходит фиксирование кисти для предотвращения ее свисания. Делается это при помощи компрессионной повязкой и, как правило, при этом рука полностью обездвиживается.
- Следующий шаг лечения — это ежедневная лечебная гимнастика, прием противовоспалительных и обезболивающих медикаментов.
Через некоторое время, когда подвижность руки улучшается, упражнения усложнятся, постепенно повышая нагрузку.