Столбняк. Этиология, патогенез, клиника, диагностика.
Столбня́к
— зооантропонозное бактериальное
острое инфекционное заболевание с
контактным механизмом передачи
возбудителя, характеризующееся поражением
нервной системы и проявляющееся
тоническим напряжением скелетной
мускулатуры и генерализованными
судорогами.
Этиология.
Возбудителем столбняка является
Clostridium tetani, представляющий собой
грамположительную палочку, относящуюся
к облигатным анаэробам, высокочувствительным
к дейст-виию кислорода. Возбудитель
столбняка в почве может сохраняться
годами.
Патогенез.
При проникновении Clostridium tetani пероральным
путем, он не разрушается ферментами
ЖКТ, но и не всасывается через слизистую
оболочку кишечника, поэтому возбудитель
столбняка безопасен при попадении в
организм через рот. Заболевание
развивается при проникновении возбудителя
через поврежденные кожные покровы, что
может наблюдаться при открытых ранах,
ожогах, обморожениях и т. д. В анаэробных
условиях Clostridium tetani обильно продуцирует
эндотоксин, обладающий как нейротоксическим,
так и гемолитическим действием. Экзотоксин
по двигательным волокнам периферических
нервов и гематогенно проникает в спинной
и продолговатый мозг и там оказывает
блокирующее действие на тормозные
нейроны. импульсы поступают к мышцам
постоянно , что приводит к резкому
повышению рефлекторной возбудимости
нейронов и развитию длительных тонических
судорог скелетной мускулатуры. Возникает
усиление слуховой и зрительной
чувствительности. Процесс постоянно
прогрессирует, и смерть больных наступает
от асфиксии, развивающейся на фоне
спазма гортани или в результате паралича
сердца.
Клиника.
Инкубационный период столбняка составляет
от 1 до 14 дней. Развиваются продромальные
явления в виде тянущей, тупой боли в
области ворот инфекции, головной боли,
повышенной раздражительности.Спустя
1-2 дня появляется тризм жевательной
мускулатуры (судорожные сокращения
жевательной мускулатуры), что весьма
затрудняет открывание рта. Затем
присоединяются судороги мимической
мускулатуры с развитием «сардонической»
улыбки, т. е. лоб обычно в морщинах, рот
растянут в ширину, а углы его опущены.
В последующем судороги постепенно, в
нисходящем порядке охватывают всю
мускулатуру. В тяжелых случаях приступы
возникают несколько раз в сутки. Во
время приступа одновременно сокращаются
мышцы брюшного пресса и спины. Преобладание
тонуса разгибателей спины приводит к
тому, что больной изгибается дугой,
опираясь на кровать пятками и затылком
(опистотонус).
Диагностика.
Диагностика столбняка в ранние сроки
основана на выявлении тризма, сардонической
улыбки и дисфагии. Позднее появляется
ригидность мышц затылка; гипертонус
распространяется на другие мышцы
туловища, присоединяются технические
судороги, характерная особенность
которых — сохранение гипертонус; мышц
после приступа. Отличительные симптомы
столбняка — ясное сознание, лихорадка,
потливость и гиперсаливация.
Формы ревматоидного артрита
 |
Формы ревматоидного артрита по классификации МКБ-10:
- Серопозитивный – довольно распространенная форма артрита, выявляемая у 80% пациентов. Проявляется болью в суставах разной интенсивности и васкулитами. Распознается в ходе биохимического анализа крови по ревматоидному фактору.
- Серонегативный – при такой форме заболевания в крови пациента отсутствует ключевой ревматоидный маркер. По течению и симптомам серонегативный ревматоидный артрит аналогичен серопозитивной форме.
- Ювенильная форма (болезнь Стилла) – сочетает системный воспалительный процесс с серонегативным хроническим полиартритом. Данная патология диагностируется у юных пациентов в возрасте до 16 лет.
По клинико-анатомическим факторам:
- классическая форма ревматоидного артрита с поражением исключительно суставов без вовлечения других органов;
- с системными проявлениями – характеризуется распространенностью аутоиммунного процесса с вовлечением кровеносных сосудов, нервной системы, серозных оболочек и других органов и систем;
- в сочетании с другими патологиями, вызывающими деформационные изменения суставов (например – остеоартроз, врождённые аномалии, сосудистые, эндокринные патологии и др.).
По степени течения ревматоидный артрит может иметь не прогрессирующую, медленно или быстро прогрессирующую форму. Самый благоприятный для пациента – не прогрессирующий ревматоидный артрит, при котором сохраняется высокое качество жизни на протяжении многих лет.
Ревматоидный артрит также подразделяют по клинико-морфологическим изменениям:
- 1 стадия – минимальная активность. Заболевание проявляется чувством скованности суставов после пробуждения и незначительными болевыми ощущениями после физической нагрузки.
- 2 стадия – средней тяжести. Боли могут беспокоить человека в периоды покоя. Чувство скованности может сохраняться на протяжении многих часов. Появляется умеренная гиперемия кожных покровов.
- 3 стадия – характеризуется выраженными симптомами: ограниченная подвижность сустава, сильные болевые ощущения, наблюдается гиперемия и экссудация.
Системное заболевание аутоиммунного характера также классифицируется по степени нарушения опорных функций. На 1 стадии (ФН1) отмечаются минимальные нарушения подвижности суставов с сохранением работоспособности. На 2 стадии (ФН2) – сниженная подвижность сустава, контрактуры, утеря профессиональной пригодности. 3 стадия (ФН3) – тотальная неподвижность сустава, полная утрата способности к передвижению, потребность в постоянном уходе.
Диета при артрите
Обязательный пункт при избавлении от артрита – не столько лекарства, Парацетамол, Ибупрофен, иммунодепрессанты. Это чёткое соблюдение системы питания, должно быть регламентированное меню. Устанавливать его стоит с согласия врача, он грамотно ответит, чем стоит питаться, на какие продукты наложить запрет.
Для излечения артрита накладывают ограничения на питание. Нельзя:
- Крепко заваренные чай, кофе (кофеин вымывает из костей кальций, артрит развивается сильно). Исключение – травяной отвар с имбирём, лучше заменить его настойкой из алоэ;
- Алкоголь вреден, в составе есть вещества, стимулирующие работу организма. Когда кровь внутри сосудов торопится, в местах нижних конечностей жидкости не достаёт. В других – её много, она отлагается в полостях суставов, вызывая боли. Там, где жидкости нет, начинаются отёки. Чтобы вызвать обострения, достаточно капли алкоголя;
- Рожь, пшеница, другие злаковые, содержащие глютен;
- Блюда из мяса. В состав входит архаидоновая кислота, вызывающая воспаление суставов;
-
Сливочное масло, яичный желток, паслёновые вызывают подагру, за ней идёт потенциальная возможность развития подагрического артрита;
- Шоколад вреден, в нём содержится много сахара, чрезмерное потребление которого приводит к накоплению лишних килограммов. Лишние килограммы плохо действуют на суставы, создают дополнительную нагрузку. По этой причине нельзя употреблять картофель-фри, другие жареные продукты, жиры накапливают ненужные килограммы. Сахар стоит заменить натуральным мёдом – прополис, создаваемый пчёлами, нередко используется после перелома, вызвавшего ревматологический артрит, после заполнения кровеносных сосудов, других не приятных событий;
- Соль, специи вредны для конечностей. Когда в организме много солей водорода, органы выделительной системы не успевают её перерабатывать. Она откладывается в полости суставов. В желчном пузыре, почках при этом образуются камни;
Последствия единичного потребления одного продукта из списка – обострение.
Меню артрита исключает не много продуктов. В разрешённых продуктах в достаточном количестве содержатся необходимые для выздоровления, здорового функционирования организма полезные вещества. Восполнять витамины, которых нет, стоит при помощи других продуктов: йод в изобилии содержится в морских продуктах (не обжаренных, не консервированных)
Есть продукты, которые рекомендованы к потреблению при патологии. Должны обязательно присутствовать в меню, заболевшего воспалением суставов:
- Лосось. Содержит три аминокислоты, помогающие снять воспаление. Есть витамин D3, важный для костей. Лосось богат йодом;
-
Папайя. По количеству кальция папайя может сравниться с молочными продуктами, по количеству бета-каротина с морковью, щавелем, сельдереем. По эффективности можно сравнить с хондропротекторами;
- Яблоко – фрукт, который стоит регулярно кушать при артрите. Яблоки доступны в любое время года, нравятся большинству населения. Стоит съедать ежедневно по штуке. Не счищая кожуру, не делать из него блюдо. В яблоках содержится вещество, способное делать коллаген – отвечает за состояние хрящей. Яблоки можно сравнить с хондропротекторами. Не содержит глютен;
- Листовая капуста. Содержит кальций, медь, марганец. Не содержит глютен;
- Брокколи. Есть сульфорафан – вещество, отсутствующее у людей в пожилом возрасте, это почти что хондропротекторы. Если регулярно есть брокколи, можно восстановить их баланс в организме. Не содержит глютен;
- Миндаль – богатый витамином E. Этот витамин укрепляет суставные сумки, помогает им лучше бороться с атакующими микробами. Можно отнести в хондропротекторы. Не содержит глютен;
- Чёрная фасоль является предпочтительным сортом бобовых при лечении суставов. Много полезных веществ, витаминов. Не содержит глютен, может сравниться по эффективности с хондропротекторами;
- Имбирь считается приправой, специей, это не мешает любителям чая готовить чайные листья с имбирём. Получается очень вкусно, поэтому и вам никто не мешает делать то же самое. Имбирь действует, как НПВП, не имеет противопоказаний (кроме аллергии).
Лечение артрита не может быть зациклено на еде, стоит проходить лечение в стационаре. Витамины, полезные вещества улучшают состояние пациента, заболевание нижних конечностей они не убивают.
То же касается нетрадиционных методов лечения суставов, костей – хороши, но если болезнь начнёт развиваться, без врачебной консультации не обойтись.
Лечение ревматоидного артрита.
Поскольку этиология РА до конца неясна, специфического лечения нет. Основная цель лечения — достижение длительной клинической ремиссии и препятствование прогрессированию эрозивно-деструктивных изменений.
Фармакотерапия ревматоидного артрита предусматривает использование трех групп препаратов: 1) базисных препаратов; 2) нестероидных противовоспалительных и 3) глюкокортикоидов.
Лечебная программа при ревматоидном артрите 1. Фармакотерапия: DMARD-терапия (лекарственные препараты, которые способны модифицировать течение РА, тормозить деструкцию суставов и замедлять прогрессирование болезни, рекомендуется назначать сразу после постановки достоверного диагноза активного РА) ° метотрексат (7,5-20 мг в неделю) ° лефлуномид (20 мг/сут) ° гидроксихлорохин (200 мг 2 раза в сутки) ° азатиоприн (50 мг 1-3 раза в сутки) ° циклоспорин А (2,5-3 мг/кг в сутки) ° инфликсимаб (3-5 мг/кг в/в) ° ритуксимаб 1000 мг однократно по схеме ° сульфасалазин (1000 мг 2-3 раза в день) Глюкокортикоиды Нестероидные противовоспалительные препараты
2. Эфферентные методы лечения (плазмаферез) 3. Ортопедическое лечение 4. ЛФК, физиотерапия, санаторно-курортное лечение
НПВП в лечении ревматоидного артрита: Неселективные НПВП: диклофенак (50-150 мг/сут); индоме- тацин (50-150 мг/сут); кетопрофен (100-400 мг/сут); напроксен (500-1500 мг/сут); пироксикам (20-40 мг/сут); ибупрофен (1200 мг/сут). Селективные ингибиторы ЦОГ-2: мелоксикам (мовалис) — 7,5-15 мг/сут; нимесулид (100-200 мг/сут); целекоксиб (100-400 мг/сут), рофекоксиб (25-50 мг/сут), люмиракоксиб и др. Основной путь профилактики НПВП-гастропатий — одновременное применение препаратов, защищающих слизистую оболочку ЖКТ (ингибиторы протонной помпы — омепразол, пантопразол; синтетические аналоги простагландинов — мизо- простол), а также прием кишечно-растворимых форм и ректальных форм НПВП. Другой путь уменьшения частоты побочных эффектов НПВП — применение селективных препаратов — различных ингибиторов циклооксигеназы-2 (ЦОГ-2).
Глюкокортикоиды. В лечении РА применяются низкие дозы ГКС (по преднизолону — до 10 мг/сутки внутрь), мегадозы (различные варианты пульс-терапии) или локальная ГКС-терапия. Несмотря на то, что симптоматическое лечение ГКС дает удовлетворительные результаты, следует по возможности избегать назначения их больным РА, так как, не изменяя по сути течения основного заболевания, при длительном применении они оказывают на организм существенное токсическое действие. ГКС не должны быть препаратами первой линии в лечении РА, а показания для их назначения должны быть строго обоснованы. Побочные эффекты резко ограничивают применение ГКС при РА. В то же время следует отметить, что адекватная стероидная терапия на самых ранних стадиях ревматоидного артрита может предотвратить его прогрессию в хроническую и деструктивную фазу и при ревматоидном артрите продолжительное лечение глюкокортикоидами в низкой дозе является достаточно эффективным противовоспалительным средством. При наиболее тяжелых, быстро прогрессирующих формах РА с системными проявлениями, а также при особых формах РА (синдром Стилла у взрослых, синдром Фелти) может применяться классическая пульс-терапия — в/в введение мегадоз ГКС (15-20 мг/кг). При этом внутривенно капельно в течение 30-60 минут вводятся мегадозы метилпреднизолона (не менее 1 г) 1 раз в день на протяжении 3-х суток. К методикам пульс-терапии относят также применение мегадоз метотрексата (40 мг), мегадоз циклофосфамида (1 г/м2), а также комбинация мегадоз глюкокор- тикоидов и цитостатиков, что целесообразно в случае возникновения у больного РА ревматоидного васкулита, полинейропатии или нефрита.
Лучшие врачи-Ортопеды
Вирани Яссер Магомедович
Ортопед
Cтаж 13 лет
Стоимость приема от 1800 р.
-
пятница
29 ноя 2019 -
воскресенье
1 дек 2019 -
вторник
3 дек 2019 -
четверг
5 дек 2019 -
пятница
6 дек 2019
г. Москва, ул. Ярославская, д. 4, корп. 2. Алексеевская, ВДНХ
Исаев Олег Николаевич
Ортопед
Cтаж 15 лет
Стоимость приема от 1800 р.
-
пятница
29 ноя 2019 -
суббота
30 ноя 2019 -
понедельник
2 дек 2019 -
среда
4 дек 2019
г. Москва, ул. Ярославская, д. 4, корп. 2. Алексеевская, ВДНХ
Загайнов Андрей Анатольевич
Ортопед
Cтаж 10 лет
Стоимость приема от 1800 р.
900р. только на glavvrach.net!
-
пятница
29 ноя 2019 -
суббота
30 ноя 2019 -
среда
4 дек 2019 -
четверг
5 дек 2019 -
пятница
6 дек 2019
г. Москва, ул. Клары Цеткин, д. 33, корп. 28. Войковская, Балтийская
Лапынин Петр Владимирович
Ортопед, Травматолог
Cтаж 19 лет
Стоимость приема от 2000 р.
1600р. только на glavvrach.net!
-
пятница
29 ноя 2019 -
понедельник
2 дек 2019 -
среда
4 дек 2019 -
четверг
5 дек 2019 -
пятница
6 дек 2019
г. Москва, ул. Школьная, д. 49. Марксистская, Площадь Ильича, Римская
Азарова Евгения Сергеевна
Дерматолог, Косметолог, Ортопед, Подолог, Травматолог
Cтаж 8 лет
Стоимость приема от 2500 р.
2250р. только на glavvrach.net!
-
пятница
29 ноя 2019 -
понедельник
2 дек 2019 -
вторник
3 дек 2019 -
четверг
5 дек 2019
г. Москва, Зубовский б-р, д. 35, стр. 1. Парк культуры, Смоленская, Смоленская, Парк культуры
Симптомы, течение ревматоидного артрита
Заболевание проявляется стойким артритом (обычно палиартритом) с ранним и предпочтительным вовлечением лучезапястных, пястно-фаланговых, праксимальных межфаланговых суставов кистей и плюснофаланговых суставов. Могут поражаться любые суставы конечностей. Характерны ощущение утренней скованности, боль, припухлость суставов, гипертермия тканей над ними (цвет кожи нв меняется), симметричность артрита. Типично постепенное начало болезни с волнообразными колебаниями выраженности симптомов (иногда в начале болезни отмечаются даже более или менее длительные ремиссии), медленным, но неуклонным прогрессированием артрита, вовлечением все новых суставов. Иногда ревматоидный артрит начинается и относительно длительное время может проявляться моноартритом крупного, чаще коленного сустава. Известен также вариант острого начала болезни, при котором, помимо поражения суставов, отмечаются высокая лихорадка и внесуставные проявления (серозиты, кардит гепатолиенальный синдром, лимфаденопатия и др. ).
Развернутая стадия болезни характеризуется деформирующим, деструктивным (рентгенологически) артритом. Типичны деформации пястно-фаланговых (сгибатепьные контрактуры, подвывихи), проксимальных межфаланговых (сгибательные контрактуры) и лучезапястных суставов – отклонение кисти во внешнюю сторону (так называемая ревматоидпая кисть) и плюснофаланговых суставов (молоточковидная форма пальцев, их подвывихи, плоскостопие, hallux valgus, составляющие понятие ревматоидной стопы. В отдельных суставах могут преобладать воспалительные или фибрознопролиферативные изменения. Чаще изменения в суставах имеют смешанный характер.
Внесуставные (системные) проявления при ревматоидном артрите наблюдаются относительно нечасто, главным образом при серопозитивной (по ревматоидному фактору) форме болезни, выраженном и генерализованном суставном синдроме; частота их нарастает по мере прогрессирования заболевания. К ним относят подкожные (ревматоидные) узелки, которые чаще располагаются в области локтевого сустава, серозиты – обычно умеренно выраженные адгезивный (спаечный) плеврит и перикардит; лимфаденопатию, периферическую невропатию – асимметричное поражение дистальных нервных стволов с расстройствами чувствительности, редко двигательными расстройствами; кожный васкулит, чаще проявляющийся точечными некрозами кожи в области ногтевого ложа, и др. Клинические признаки поражения внутренних органов (кардит пневмонит и др. ) отмечают редко. У 10 – 15% больных развивается амилоидоз с преимущественным поражением почек, для которого свойственны постепенно нарастающая протеинурия, нефротический синдром, позже – почечная недостаточность. Ревматоидный артрит, для которого, помимо типичного поражения суставов, свойственны силеномегалия и лейкопения, носит название синдрома Фелгпи.
Показатели лабораторных исследовании нвспецифичны. У 70 – 80% больных в сыворотке крови выявляется ревматоидный фактор, эту форму болезни называют серопозитивной. С самого начала заболевания, как правило, отмечается повышение СОЭ, уровней фибриногена, (2-глобулинов, С-реактивного белка в крови, а также снижение гемоглобина.
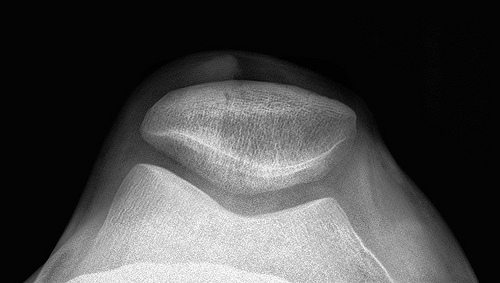
Рентгенологически выделяют 4 стадии ревматоидного артрита: I стадия (начальная) – только околосуставной остеопороз; II стадия – остеопороз + сужение суставной щели; III стадия – остеопороз+ сужение суставной щели+ эрозии костей; IV стадия – сочетание признаков III стадии и анкилаза сустава. Раньше всего рентгенологические изменения при ревматоидном артрите появляются в суставах кистей и плюснефаланговых суставах.
Ангиогенез, миграция лейкоцитов
Важную роль в ангиогенезе и пролиферации фибробластов играют вырабатываемые макрофагоподобными и фибробластоподобными синовиоцитами факторы роста эндотелиоцитов, тромбоцитов, фибробластов. Стимулами роста эндотелиальных клеток и неоваскуляризации являются также гипоксия и молекулы адгезии сосудистой клетки (VCAM-1). На сосудистом эндотелии представлено также много и других молекул адгезии, включая Е-селектин и межклеточные молекулы адгезии (ICAM). Их экспрессия стимулируется провоспалительными цитокинами ИЛ-1, ФНО-α и ИЛ-8 и приводит к прилипанию нейтрофилов и моноцитов к активированному эндотелию с участием лейкоцитарных рецепторных белков – интегринов. Дальнейшее продвижение клеток воспаления через межэндотелиальные промежутки в сустав происходит с помощью хемокинов – низкомолекулярных регуляторных пептидов типа моноцитарных хемотаксических белков (МСР-1 и МСР-2), которые широко представлены в воспаленной синовиальной оболочке. Миграция лейкоцитов через сосудистую стенку идет по градиенту концентраций хемокинов и управляется взаимодействием интегринов с соединительнотканными лигандами .
Патогенез
Основной патологический процесс при РА – разрушение суставного хряща и субхондральной кости эктопической гиперплазированной синовиальной тканью. В отличие от этиологии, патогенез заболевания изучен достаточно фундаментально и в сведениях о нем гораздо меньше противоречий. РА рассматривается как иммунозависимое заболевание с аутоиммунным компонентом. В пользу этого свидетельствуют: генетическая связь с комплексом HLA; инфильтрация синовиальной оболочки иммунокомпетентными клетками; наличие в полости сустава и циркулирующих в крови различных типов РФ; В-клеточно-зависимый механизм внесуставных поражений; эффективность иммуносупрессивной терапии.
Установлено, что определяющая роль в патогенезе ревматоидного воспаления суставов принадлежит Т-клеткам. В частности, формирование в синовиальной мембране сложных лимфоидных структур, определяющих деструктивную природу синовита, протекает с обязательным участием Т-клеток с хелперной функцией (Th). Все современные гипотезы патогенеза РА сконцентрированы вокруг двух концепций – Т-клеточно-цитокиновой и неиммунной. Согласно первой из них, активированные специфическим антигеном Т-клетки ответственны за формирование клеточной кооперации, состоящей из лимфоцитов, макрофагов, моноцитов, фибробластов, дендритных и других клеток, которая путем выработки цитокинов индуцирует развитие паннуса и контролирует весь ход хронического воспаления в суставе. Вторая концепция предполагает центральную роль в деструкции суставного хряща неиммунных механизмов, а именно трансформированного, генетически измененного синовиоцита, ответственного за опухолеподобный рост паннуса и обеспечивающего автономность этого процесса. По-видимому, речь идет о взаимодополняющих концепциях, отражающих соответственно раннюю и позднюю стадии РА .
Роль аутоиммуных процессов в развитиии ревматоидного артрита
В патогенезе ревматоидного артрита ведущую роль играет состояние иммунной системы. Причины развития ревматоидного артрита до настоящего времени неизвестны, выдвигается множество гипотез о влиянии на этиологию артрита инфекционных агентов, переохлаждения, травм и т.д., но большинство исследователей склоняются к тому, что все вышеперечисленное является лишь толчком к патогенезу патологического аутоиммунного процесса.
К факторам риска РеА относят:
- лиц женского пола в возрасте старше пятидесяти лет;
- людей, имеющих родственников, больных РеА;
- лиц с наличием определенных антигенов гистосовместимости по НLА – системе;
- наличие врожденной патологии опорно-двигательного аппарата и соединительной ткани.
Нарушение обмена веществ человека
В норме лимфоцитарная система выполняет защитную функцию, реагируя на попадание в организм чужеродных белков – антигенов и вырабатывая специфические иммуноглобулины, способствующие уничтожению посторонних вредоносных клеток. Но в патогенезе РеА механизм иммунного ответа отказывается нарушенным. Таким образом, в основе патогенеза ревматоидного артрита лежит сбой в распознавании чужих и своих клеток, обусловленный как наследственными факторами, так и дефектом, возникшим под влиянием предрасполагающих внешних факторов (инсоляции, нарушений обмена, стрессов и пр.).
Патогенез РеА обуславливает то, что начало выглядит не как артритические нарушения, а как системный васкулит. Воздействие неизвестного антигена активизирует макрофаги и В-лимфоциты, которые вырабатывают антитела – иммуноглобулины класса G. В свою очередь Т-лимфоциты воспринимают эти антитела, как агрессивные, чужеродные и, пытаясь их уничтожить, вырабатывают большое количество биологически активных веществ (цитокины, интерлейкины и т.д.). Под действием этих веществ усиливается проницаемость сосудистой стенки за счет поражения мелких кровеносных сосудов, возникает отек, активируются клетки синовиальной оболочки (фибробласты, остеокласты, макрофаги), которые играют в патогенезе огромную роль и вызывают разрастание лимфоидной ткани, разрушение кости и хряща, усиливают и поддерживают воспаление в суставе.
Аутоантитела, образующиеся на собственные клетки, носят название ревматоидного фактора (РФ). Это специфические вещества, по наличию которых и определяют ревматоидный артрит. В патогенезе важную роль имеют иммунные комплексы – это сцепленные вместе иммуноглобулины и аутоантитела. Они не могут быть переварены макрофагами и выведены из организма, поэтому оседают на поверхности синовиальной оболочки, сосудистой стенки, а других тканях поддерживая активность воспалительного процесса. Важным в патогенезе хронического течения имеет то, что образование иммунных комплексов стимулирует нарушение микроциркуляции, формирование микроскопических тромбов в сосудах, разрушение клеток, продукты распада которых вновь воспринимаются как чужеродные антитела. Таким образом, замыкается порочный круг и наступает хронизация воспаления. Важную роль в патогенезе отводят гуморальному звену – большое количество образующихся интерлейкинов, фактора некроза опухоли, гистамина вызывают реакцию по типу аллергической и способствуют системным проявлениям.

