Симптомы и диагностика
Клинические проявления патологии заключаются в ярких проявлениях острого артрита и метаболического синдрома, признаках абдоминального ожирения. Конкретная симптоматика зависит от варианта подагрической почки. Выделяют три варианта развития патологического процесса: уратный нефролитиаз, тубулоинтерстициальный нефрит хронического типа и обостренная мочекислая нефропатия. Каждый из вариантов отличается особенностями клинических проявлений, поэтому и рассматривать их нужно, как отдельные патологии.
Уратный нефролитиаз
Нефролитиаз уратного типа выявляется в случае обнаружения в почках конкрементов. Обычно данный процесс носит двухсторонний характер, а после удаления камней характеризуется рецидивным их формированием. Довольно распространенным явлением при уратном нефролитиазе являются камни коралловидной формы, которые целиком заполняют лоханочную полость. Такие камни нередко сопровождаются пиелонефритом и почечными кровотечениями.
Сложность диагностики представляет тот факт, что подобные камни отличаются отсутствием рентгенологической активности, иначе говоря, они не определяются при рентгенологическом исследовании.
Ультразвуковая диагностика – метод выбора при выявлении данной патологии. Также для уратного нефролитиаза свойственно наличие почечной колики, которая проявляется внезапным приступом боли, сопровождающимся задержкой мочи и затрудненной проходимостью мочевыводящих путей. Проявляется такое осложнение гематурией, возникающей из-за повреждения стенок мочевыводящих путей конкрементами.
В целом для уратного нефролитиаза свойственны такие проявления:
- Стойкая ноющая интенсивная болезненность в поясничной области;
- Наличие почечной колики;
- Лихорадка;
- Озноб;
- Примеси крови в составе мочи.
При лабораторном исследовании в моче могут обнаружиться бактерии и повышенное содержание лейкоцитов, что говорит о развитии пиелонефрита вторичной формы. Если подобное состояние не лечить, то может развиться гидронефроз, представляющий расширение лоханки на фоне невозможного мочевыведения. Отсутствие лечения чревато развитием пиелонефрита, ведущего к терминальной недостаточности почечных структур.
Если отсутствует воспалительный процесс в почках и не беспокоит почечная колика, то в результатах лабораторных анализов каких-либо изменений не наблюдается.На видео характеристика заболевания уратный нефролитиаз:
Хронический тубулоинтерстициальный нефрит
Подагрическая почка может развиваться в форме тубулоинтерстициального нефрита хронической формы. Он представляет собой воспалительное поражение почечных канальцев, сопровождается токсическим, аллергическим либо инфекционным генезом и приводит к значительному ухудшению функциональности почек. Для тубулоинтерстициального нефрита характерна симптоматическая картина вроде:
- Лихорадки;
- Общеорганической слабости;
- Гипертермии;
- Крапивницы;
- Болезненных мочеиспусканий;
- Увеличения почечных размеров;
- Болезненных проявлений в боках и поясничной зоне;
- Сниженной физической активности, обусловленной быстрой утомляемостью;
- Гнойных примесей или кровянистого компонента в составе мочи, заметного невооруженным глазом;
- Отсутствия аппетита.
Часто случается, что симптоматика длительное время практически никак не проявляется. Иногда наблюдается задержка жидкости в организме. Пациенты отмечают стойкое повышение давления, которое контролируется только посредством приема специальных медикаментов. Если контролировать гипертонию лекарствами уже не удается, то это свидетельствует о масштабном повреждении и замещении почечных тканей рубцовыми.
Острая мочекислая нефропатия
- Внезапно сокращаются объемы выделяемой мочи;
- Пациенты отмечают появление тянущей интенсивной болезненности в области поясницы;
- Наблюдается ярко выраженная макрогематурия, когда моча из-за большого количества крови приобретает ярко-красный цвет;
- Периодически беспокоят гипертонические кризы;
- Возникают почечные колики.
На фоне перечисленных симптомов выделительные почечные функции никак не нарушаются. Со временем моча и вовсе пропадает, начинается стремительное развитие недостаточности органа, сопровождающейся выраженной интоксикацией организма вредоносными продуктами его же жизнедеятельности.
Причины формирования патологии и её симптомы
При подагре в организме пациента нарушается пуриновый баланс, то есть происходит сбой обменных процессов. В результате такого сбоя из излишков мочевой кислоты образуются соли и ураты, которые и оседают в суставах и, конечно же, в почках. Ведь именно почки должны брать на себя функцию растворения солей и уратов в моче. Излишки минералов задерживаются в почечных лоханках либо в других её отделах. В результате подагрическая нефропатия может носить разный характер:
- Уратная почечнокаменная нефропатия;
- Острая мочекислая нефропатия;
- Нефрит интерцистиальный.
Стоит знать, что патология подагрическая нефропатия никак себя не проявляет на начальных стадиях. То есть пациент с диагнозом подагра может даже не подозревать, что почки уже начали понемногу сдавать свои позиции. Единственной возможностью выявить болезнь на ранних стадиях является проведение общего анализа мочи. В этом случаев ней будет выявлена повышенная концентрация белка и солей.
В целом течение патологии и её прогрессирование будет зависеть от таких факторов как:
- Возраст пациента;
- Физическая форма больного и телосложение;
- Наличие сформировавшихся узелков по телу;
- Показатели артериального давления.
В остальном симптомы, которые свидетельствуют о том, что началось поражение почек при подагре (подагрическая нефропатия), будут выглядеть следующим образом:
- Тянущие боли в области поясницы.
- Головные боли.
- Почечная колика, которая будет доставлять больному немалое беспокойство. Пациент в этом случае становится суетливым, не может занять единственно удобное положение, которое уймет боль хоть немного. Иногда почечная колика может привести больного в состояние шока.
- Возможен болевой синдром или жжение при мочеиспускании.
- Учащение позывов к мочеиспусканию, обусловленное раздражением мочеточников и мочевого пузыря камнями и песком.
Определение симптомов камней в почках у женщин
Камни в почках считаются распространенным заболеванием, которое встречается примерно у 3% населения. У женщин данная проблема проявляется реже, чем у мужчин. При этом у них мочекаменная болезнь может протекать острее или быть некоторое время незамеченной из-за схожей симптоматики с патологиями гинекологического характера. Какие причины образования камней в почках у представительниц прекрасного пола и как предотвратить эту проблему?
Какие внешние факторы приводят к образованию камней в почках?
Причинами камней в почках у женщин называют воздействие следующих внешних факторов:
- неправильное питание. Белковые камни в почках образуются при употреблении большого количества пищи животного происхождения. Также негативная реакция может появиться при включении в рацион большого количества пряностей или других продуктов;
- употребление в большом количестве спиртных напитков;
- не контролированный прием некоторых препаратов – аспирина, антикоагулянтов и других;
- поступление в организм слишком большого количества витаминов С и В12 или недостаточного – витаминов А или некоторых группы В;
- употребление недостаточного количества жидкости. В результате из почек плохо вымываются соли вместе с мочой, что приводит к образованию камней;
- проживание в жарком климате или работа в условиях постоянной высокой температуры воздуха. В данном случае организм может ощущать нехватку воды, что приводит к формированию камней в почках.
Высокий гемоглобин у мужчин
Может быть как следствие курения, из – за состояния организма, вызванного рядом заболеваний. При таких болезнях как эритроцитоз, пернициозная анемия и гемолитическая анемия, когда меняется состав крови.
При эритроцитозе повышается количество эритроцитов, что может быть вызвано заболеванием почек, легких, сердца. Причинам, которые повышают гемоглобин, могут быть поставленные искусственные клапаны в сердце, желчекаменная болезнь. Нехватка фолиевой кислоты, витамина В12 из – за заболеваний слизистой желудка, который неспособен всасывать эти необходимые элементы, тоже могут способствовать повышению гемоглобина у мужчин.
Профилактика нефропатии
Важное значение при нефропатическом поражении почек имеет профилактика. Если пациент, у которого диагностировали заболевание, сопутствующее нефропатии почек, будет придерживаться следующих рекомендаций и правил, ему удастся свести к минимуму риски возникновения данной патологии
К тому же представленные советы поспособствуют укреплению сердечно-сосудистой, мочевыделительной и кровеносной систем.
- нужно чаще бывать на свежем воздухе, совершать пешие прогулки;
- отказаться от сигарет, табачных изделий и алкоголя;
- регулярная активная деятельность, занятия спортом, выполнение физических упражнений;
- контроль сахара в крови;
- ежегодная сдача анализов мочи и крови;
- контролировать давление и показатели веса;
- употреблять жидкость в достаточном количестве;
- включить в рацион питания преимущественно лёгкую пищу, в которой будет минимум жиров, небольшое количество углеводов и белков;
- профилактические осмотры в больнице должны быть регулярными. Это позволит выявить болезнь на ранней стадии и быстрее её вылечить.
Следуйте этим рекомендациям и тогда вам не придётся столкнуться с диагнозом «нефропатия».
Физиотерапевтическое лечение
Физиотерапия широко применяется в процессе лечения подагры. Терапию сочетают с медикаментозной и диетической, особенно, если речь идет о подагрическом полиартрите в хронической форме, либо если есть остаточные воспалительные изменения в суставах.
Физиотерапевтическое лечение прекрасно воздействует на суставную синовиальную оболочку и выводит мочекислые соли, что важно при повышенных функциональных возможностях почек. Физиопроцедуры имеют противовоспалительное и рассасывающее действие
Такое лечение подагры на ногах дает возможность уменьшаться тофусам, снижать частоту, длительность и выраженность приступов
Физиопроцедуры имеют противовоспалительное и рассасывающее действие. Такое лечение подагры на ногах дает возможность уменьшаться тофусам, снижать частоту, длительность и выраженность приступов.
Физиотерапия для больных подагрой чаще всего применяется на этапе полной или неполной ремиссии, что позволяет контролировать, если подагра на ногах.
Если есть острый период подагры на фоне неправильного лечения либо по другим причинам, должны применяться:
- электрополе УВЧ,
- ультрафиолетовое облучение сустава в эритемной дозе,
- методика электросна: импульсные токи,
- аппликации димексида на сустав (димексид или диметилсульфоксид могут вылечить воспаление и снизить боли),
- 50% раствор в дистиллированной воде,
Физиотерапевтическое лечение между приступами подагры
Воздействие ультразвуком на больные суставы способствуют уничтожению кристаллов урата натрия, а также повышает фагоцитоз.
Стоит упомянуть и о том, что ультразвуковое лечение подагры оказывает противовоспалительное и болеснижающее воздействие. Лечебный курс составляет до 8 процедур, после чего подагра на ногах должна полностью уйти в ремиссию.
Ультразвук оказывает меньшее воздействие, чем фонофорез с гидрокортизоном. Поступивший гидрокортизон вместе с иммуносупрессивным эффектом способствует ослаблению воспаления, усилению обращения крови и лимфы. Также ускоряется выведение кристаллов уратов из больных тканей. Лечебный курс 8 процедур.
Теплолечение представляет собой аппликации из парафина, грязей, озокерита, а также сочетание грязей с индуктотермией. Можно включить в комплекс и народные средства от подагры.
Бальнеотерапия
Между приступами можно проводить бальнеотерапию. Данные процедуры имеют ряд достоинств:
- улучшают систему микроциркуляции,
- имеют урикозурическое действие,
- улучшают синовиальную оболочку тканей и ее трофику,
- активизируют кровоснабжение в суставных тканях.
Все это провоцирует исчезновение солей мочевой кислоты из тканей и синовиальной оболочки. Под влияние такого лечения, воспалительный процесс в суставах стихает, уменьшается активность лизосомальных ферментов и увеличивается потенциал в работе почек и печени.
Кроме этого, показатели липидного и пуринового обмена становятся существенно лучше. Используют сероводородные, хлоридно-натриевые и радоновые ванны.
При масштабной инфильтрации околосуставной ткани и крупных тофусах, показана ликвидация уратных отложений с помощью операции. Уратные отложения не уходят при употреблении антиподагрических препаратов. Такие отложения могут существенно ограничивать суставную функцию.
Как правило, врачи дают благоприятный прогнозы подагры на ближайшее время. Ситуация быстро улучшается при быстро распознавании проблемы и адекватном лечении. Самыми неблагоприятными факторами принято считать:
- раннее появление подагры (до 30 лет),
- стабильная гиперурикемия, которая превышает 0,6 ммоль/л (10 мг%),
- стойкая гиперурикозурия, которая превышает 1100 мг/сут,
- мочекаменная болезнь вместе с инфекциями мочевыводящих путей,
- прогресс развития нефропатии, особенно если ее формирование сочетается с артериальной гипертензией и сахарным диабетом.
Лечение подагрической нефропатии
Острая мочекислая нефропатия относится к жизнеугрожающим состояниям и её лечение осуществляется по правилам лечения острой почечной недостаточности .
При наличии камней, препятствующих нормальному отхождению мочи, показано их хирургическое удаление.
После этого назначается интенсивное внутривенное вливание больших объемов жидкости в сочетании с мочегонными препаратами. Это приводит к выведению уратов и мочевой кислоты. Также показано применения щелочных растворов (гидрокарбонат натрия 4%) с целью растворения уратных кристаллов. Если в течение 60 часов отсутствует эффект от терапии, в экстренном порядке показано проведение диализа.
При лечении хронических форм подагрической нефропатии (уратный нефролитиаз и хронический интерстициальный нефрит) должны быть решены следующие задачи.
1. Нормализация уровня мочевой кислоты. Для этого назначается низкопуриновая диета в сочетании с обильным щелочным питьем. Из пищевого рациона исключается алкоголь, мясо, продукты, содержащие дрожжи, моллюски, скумбрия, сардины. Препаратом выбора в данной ситуации является аллопуринол. Он снижает образование мочевой кислоты и способствует растворению уратов. Для усиления выделения мочевой кислоты применяются урикозурические препараты, такие как сульфинпиразон, бензобромарон. Возможна комбинация этих групп препаратов.
2. Для лечения высокого давления применяются антигипертензивные препараты, такие как блокаторы рецепторов к ангиотензину (лозартан), или ингибиторы ангиотензинпревращающего фермента (эналаприл)
Многие препараты этих групп обладают нефропротективным (защитным) действием, что особенно важно для профилактики развития и прогрессирования почечной недостаточности
3. Лечение хронического пиелонефрита осуществляется с помощью антимикробных препаратов. Своевременное лечение воспаления позволяет достаточно существенно отодвинуть во времени развитие почечной недостаточности.
Прогноз при острых формах подагрической нефропатии при своевременном и адекватном лечении благоприятный. При хроническом процессе почечная недостаточность формируется приблизительно через 10-15 лет после манифестации заболевания. У каждого четвертого больного с подагрой в конечном итоге развивается терминальная стадия почечной недостаточности.
Врач терапевт, нефролог Сироткина Е.В.
Формирование мочевой кислоты является заключительной стадией белкового (пуринового) обмена в организме. При этом мочекислый диатез возникает при нарушениях белкового обмена, когда распад белков усиливается и количество мочевой кислоты в организме в целом, и в моче, в частности, значительно повышается. Это происходит при употреблении в пищу продуктов, содержащих большое количество пуриновых оснований (мясная пища). Избыточное употребление в пищу мяса резко повышает кислотность мочи, усиливает диатез, способствует выпадению в осадок хлопьевидной мути, кристаллов мочевой кислоты, уратов.
Лечебное питание при мочекислом диатезе (уратурия)
Лечебное питание предусматривает ограничение введения с пищей пуриновых оснований (мясная пища), уменьшение концентрации мочи путем увеличения диуреза (увеличение суточного количество мочи) и ощелачивание мочи за счет употребления продуктов, богаты кальцием и щелочными металлами.
Энергетическая ценность рациона должна соответствовать энергозатратам организма. Однако количество белков в диете следует несколько ограничивать (0,8—1 г на 1 кг массы тела), так как они способствует образованию мочевой кислоты.
Следует заботиться о введении в рацион достаточного количества витаминов. В частности, недостаток витамина А в организме способствует образованию камней в мочевыводящих путях. С целью увеличения диуреза (увеличение суточного количество мочи) и уменьшения концентрации мочевой кислоты и уратов в моче показано увеличение количества вводимой жидкости (до 2—2,5 л). Необходимость ограничения соли связана со свойством последней задерживать жидкость в организме.
Показано обогащение рациона солями калия, которыми наиболее богаты овощи и фрукты. Соли калия оказывают мочегонное действие, способствуя тем самым снижению концентрации мочевой кислоты и уратов в моче.
С целью ощелачивания мочи необходимо заботиться об употреблении достаточного количества продуктов, которые богаты кальцием и щелочными металлами: молока и молочных продуктов, овощей, фруктов, ягод и их соков, щелочных минеральных вод («Боржоми», «Смирновская», «Славяновская» и др.).
Запрещаются алкогольные напитки, соленья, копчености, консервы, острые закуски, пряности и специи (горчица, перец, хрен).
Особенности нефропатии у беременных женщин и детей
Нефропатия почек у детей называется дисметаболической. Причинами её появления становятся наследственный фактор и патологии внутриутробного развития. Если у ребёнка в роду были родственники, страдающие заболеваниями суставов, сахарным диабетом, патологиями кроветворной системы, то его риск подхватить нефропатическое поражение почек возрастает. Нефропатия у детей чаще приобретает хроническую форму. Заболевание делится на 2 фазы: первичную и вторичную.
Нефропатия 1 степени обуславливается наследственностью, формированием почечной недостаточности хронического типа или образованием камней в почках. Вторичные нефропатии у детей связываются с нарушенным обменом веществ, вызванным неправильным питьём или питанием, приёмом некоторых медикаментозных препаратов. Из-за этого происходит накопление солей в организме пациента и их кристаллизация.
Основные признаки нефропатии у детей:
- мутная моча, наличие осадка на дне горшка;
- у крохи постоянно возникает аллергическая реакция, происхождение которой непонятно;
- ребёнок жалуется на болезненные ощущения в суставах;
- малыш постоянно вялый, апатичный, у него низкое давление;
- ребёнок прибавляет в весе при сохранении объёма и режима питания;
- изо рта исходит запах аммиака;
- появляется комплекс симптомов вегетососудистой дистонии (бледность кожных покровов, головокружения, обморочные состояния и одышка).
Нефропатия у детей лечится с применением комплексного подхода. При подозрении на такую патологию следует сразу же отвести ребёнка к педиатру. Специалист назначит приём лекарств, соблюдение диеты и режима питья.
Отдельно стоит сказать о нефропатии у беременных женщин. Развитие этого недуга у будущих мам встречается не так уж и редко. В основном патология проявляет себя во 2-й половине беременности.
Существует 3 степени нефропатии беременных.
- Для 1-й степени характерно незначительное повышение артериального давления, появление небольших отёков в области нижних конечностей, наличие следов белка в моче.
- 2-я степень сопровождается повышенным давлением (его уровень не превышает показатели 170/100 мм рт. ст.), более сильной отёчностью (в том числе на руках и животе). Концентрация белка в моче достигает 1-3 г/л.
- 3-я степень характеризуется высоким артериальным давлением, наличием в моче белка, сильными отёками на лице (которые постоянно увеличиваются). Зачастую происходят кровоизлияния в глазном дне.
Чтобы последующее лечение нефропатии у беременной женщины было успешным, необходимо вовремя диагностировать патологию.
На 1-й стадии болезни сделать точную диагностику трудно из-за токсикоза и гормональных изменений в женском организме. Но если женщина наблюдается у врача, вовремя сдаёт анализы мочи (по которым можно увидеть уровень белка) и контролирует уровень своего давления, то у неё есть шанс не пропустить начальное развитие нефропатии.
Подагрическая нефропатия
В статье пойдет речь о подагрической нефропатии, первых симптомах, разрешающих заподозрить подагру и её осложнения, необходимые диагностические исследования и лечение подагрической нефропатии.
Что такое подагра?
Подагра – это системное заболевание, которое развивается вследствие неправильного прохождения обмена мочевой кислоты в организме и осложнений из-за отложения её избытка в органах и тканях. Большую часть всех больных составляют мужчины.
Первыми симптомами подагры являются острые боли в области суставов, увеличение их размеров и покраснение. Чаще всего это суставы первых пальцев на ногах. Обострение начинается обычно ночью.
При подагре поражаются не только суставы, но и часто развиваются камни в почках (подагрическая нефропатия)
Что такое подагрическая нефропатия?
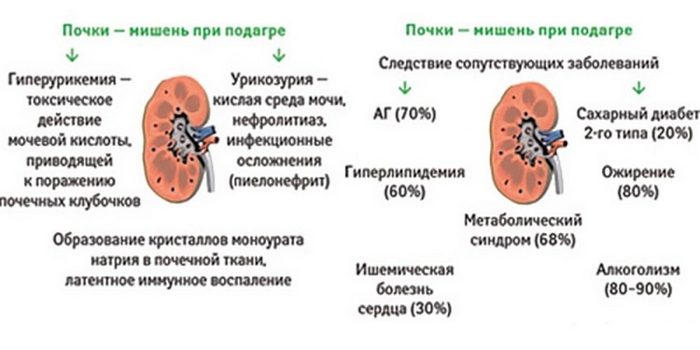
Подагрическая нефропатия – это поражение почек, вызванное метаболическими нарушениями обмена пуринов и мочевой кислоты.
Из-за дефицита энзима, отвечающего за каскад реакции обмена пуринов, накапливается мочевая кислота. Причиной гиперурикемии может быть алиментарный фактор, злоупотребление жирной, чрезмерно острой пищей и алкоголем.
Ураты (соли мочевой кислоты) откладываются в полости почечных лоханок, превращаясь в камни, что способствует развитию мочекаменной болезни и пиелонефриту. Накопление уратов в интерстициальной ткани способствует развитию хронического тубулоинтерстициального нефрита.
Как распознать подагрическую нефропатию?
Симптомы развития подагрической нефропатии:
- предшествующее повышение массы тела;
- наличие в анамнезе острых артралгий;
- острая боль с одной, чаще с двух сторон от поясницы;
- ноющие боли в пояснице;
- появление крови в моче;
- частое мочеиспускание;
- ночные позывы к мочеиспусканию (никтурия);
- повышение температуры тела;
- острая задержка мочи.
Очень часто камни почек имеют уратную природу и могут возникать на фоне развития подагры
Уратная почечнокаменная болезнь
Уратный нефролитиаз имеет типичную клинику мочекаменной болезни:
- острое начало заболевания;
- приступообразная боль в пояснице;
- острая задержка мочи;
- наличие крови в моче;
- повышение температуры.
Почечная колика – основное проявление наличия камней в почках
Диагностика
- В крови обнаруживают повышение уровня лейкоцитов и СОЭ.
- В моче – наличие повышенного количества лейкоцитов, эритроцитов, соли уратов, повышенная плотность мочи.
- При рентгенографии камней не видно, поскольку они рентгенонеконтрастны за счет низкой плотности.
- На УЗД почек отмечают расширение чашечно-лоханочной системы, наличие камней.
- Если камень обтурирует просвет мочеточника, то на экскреторной урографии контраст будет проходить только по одному мочеточнику.
Кроме патогенетического лечения подагры, необходимо прибегать к лечению нефропатии. Для купирования боли применяют спазмолитические препараты (дротаверин).
При присоединении инфекции и развитии пиелонефрита используют антибактериальные препараты, но только после установления этиологии и определения чувствительности к антибиотикам микрофлоры.
Аллопуринол – основной препарат, который применяют для патогенетической терапии подагры
Тубулоинтестициальный нефрит
Симптомы тубулоинтерстициального нефрита:
- ноющая боль в пояснице;
- общая слабость;
- увеличение количества выделяемой мочи и частоты мочеотделения;
- повышение температуры;
- головная боль;
- повышенная потливость;
- повышение артериального давления.
Лечение
Лечение тубулоинтерстициального нефрита в первую очередь зависит от успешности лечения подагры. Для пополнения количества электролитов используют внутривенное введение солевых растворов (дисоль).
Назначают глюкокортикостероидные гормоны (преднизолон) для снижения активности воспалительных процессов в интерстициальной ткани.
Если у больных повышается артериальное давление, то назначают антигипертензивные препараты, преимущественно ингибиторы АПФ (ангиотензин превращающего фермента), которые имеют нефропротекторное действие.
Заключение
Важное значение имеет ранняя диагностика подагры, которая предупреждает развитие усложнений и поражения органов и систем за счет своевременного адекватного лечения. https://www.youtube.com/embed/U1w_sS3TX0M
https://youtube.com/watch?v=U1w_sS3TX0M
Подагрическая нефропатия развивается при накоплении мочевой кислоты и её солей в почечных канальцах или интерстицие. При появлении вышеописанных симптомов почечной нефропатии необходимо обратиться за помощью к врачу.


