Особенности плечевого и локтевого суставов
Как установила анатомия человека, плечевая кость входит в состав не только шаровидного плечевого сустава, но и еще одного — сложного локтевого. Нужно отметить, что плечевой сустав является самым подвижным в теле человека. Это вполне объяснимо, так как рука служит главным орудием трудовых операций, а ее мобильность связана с приспособлением к прямохождению и освобождению от участия в передвижении.
Локтевой сустав состоит из трех отдельных соединений, связанных общей суставной капсулой. Дистальный отдел плечевой кости соединяется с локтевой, образуя блоковидный сустав. Одновременно головка мыщелка плечевой кости входит в ямку проксимального конца лучевой кости, образуя плечелучевое подвижное соединение.
Плечевая кость
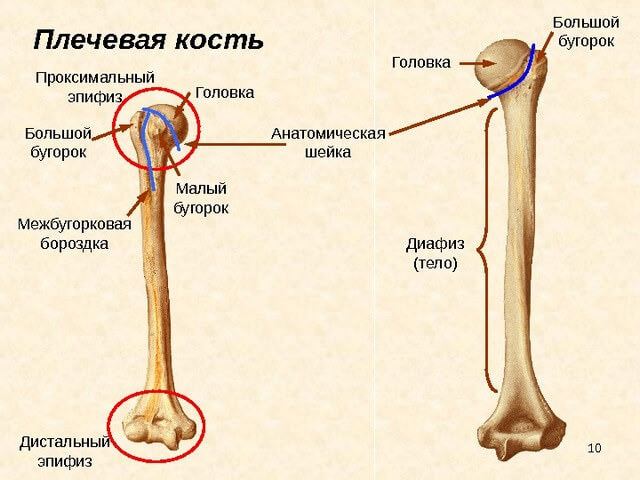
Плечевая кость, humerus, является длинным рычагом движения и развивается как типичная длинная трубчатая кость. Соответственно этой функции и развитию она состоит из диафиза, метафизов, эпифизов и апофизов.
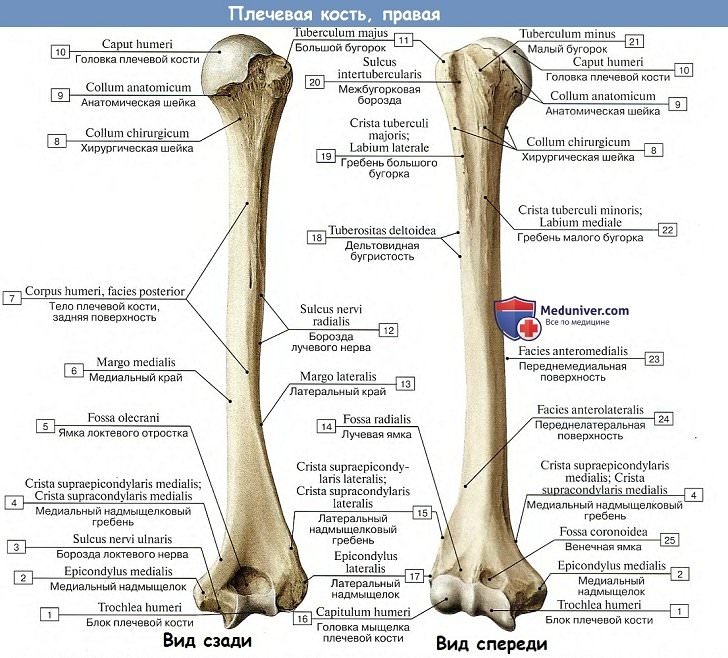
Верхний конец снабжен шарообразной суставной головкой, caput humeri (проксимальный эпифиз), которая сочленяется с суставной впадиной лопатки. Головка отделяется от остальной кости узкой канавкой, называемой анатомической шейкой, collum anatomicum.
Тотчас за анатомической шейкой находятся два мышечных бугорка (апофизы), из которых больший, tuberculum majus, лежит латерально, а другой, меньший, tuberculum minus, немного кпереди от него. От бугорков книзу идут костные гребни (для прикрепления мышц): от большого бугорка — crista tuberculi majoris, а от малого — crista tuberculi minoris.
Между обоими бугорками и гребнями проходит бороздка, sulcus intertubercularis, в которой помещается сухожилие длинной головки двуглавой мышцы.
Лежащая тотчас ниже обоих бугорков часть плечевой кости на границе с диафизом называется хирургической шейкой — collum chirurgicum (место наиболее частых переломов плеча). Тело плечевой кости в верхней своей части имеет цилиндрическое очертание, внизу же ясно трехгранное. Почти посередине тела кости на его латеральной поверхности находится бугристость, к которой прикрепляется дельтовидная мышца, tuberositas deltoidea.
Позади нее по задней поверхности тела кости от медиальной стороны в латеральную проходит в виде пологой спирали плоская борозда лучевого нерва, sulcus nervi radialis, seu sulcus spiralis.
Расширенный и несколько загнутый кпереди нижний конец плечевой кости, condylus humeri, заканчивается по сторонам шероховатыми выступами — медиальным и латеральным надмыщелкам и, epicondylus medialis et lateralis, лежащими на продолжении медиального и латерального краев кости и служащими для прикрепления мышц и связок (апофизы). Медиальный надмыщелок выражен сильнее, чем латеральный, и на своей задней стороне имеет борозду локтевого нерва, sulcus n. ulnaris.
Между надмыщелками помещается суставная поверхность для сочленения с костями предплечья (дисгальный эпифиз). Она разделяется на две части: медиально лежит гак называемый блок, trochlea, имеющий вид поперечно расположенного валика с выемкой посередине; он служит для сочленения с локтевой костью и охватывается ее вырезкой, incisura trochlearis; выше блока, как спереди, так и сзади, находится по ямке: спереди венечная ямка, fossa coronoidea, сзади ямка локтевого отростка, fossa olecrani.
Ямки эти так глубоки, что разделяющая их костная перегородка часто истончена до просвечивания, а иногда даже продырявлена. Латерально от блока помещается суставная поверхность в виде отрезка шара, головка мыщелка плечевой кости, capitulum humeri, служащая для сочленения с лучевой костью. Спереди над capitulum находится маленькая лучевая ямка, fossa radialis.
Окостенение. К моменту рождения проксимальный эпифиз плеча еще состоит из хрящевой ткани, поэтому на рентгенограмме плечевого сустава новорожденного головка плеча почти не определяется.
В дальнейшем наблюдается последовательное появление трех точек: 1) в медиальной части головки плеча (0 — 1 год) (это костное ядро может быть и у новорожденного); 2) в большом бугорке и латеральной части головки (2 — 3 года); 3) в tuberculum minus (3 — 4 года). Указанные ядра сливаются в единую головку плечевой кости (caput humeri) в возрасте 4 — 6 лет, а синостоз всего проксимального эпифиза с диафизом наступает только на 20—23-м году жизни.
Поэтому на рентгенограммах плечевого сустава, принадлежащих детям и юношам, отмечаются соответственно указанным возрастам просветления на месте хряща, отделяющего друг от друга еще не слившиеся части проксимального конца плечевой кости. Эти просветления, представляющие нормальные признаки возрастных изменений, не следует смешивать с трещинами или переломами плечевой кости. Окостенение дистального конца плечевой кости см. в описании окостенения костей предплечья.
Анатомически плечевая кость является частью верхней конечности – от локтевого сгиба до плечевого сустава. Знать, где находится каждый из её элементов, полезно для общего развития и понимания механики человеческого тела. Строение, развитие и возможные травмы этой важнейшей структуры описаны ниже.
Значение эпифизов трубчатых костей
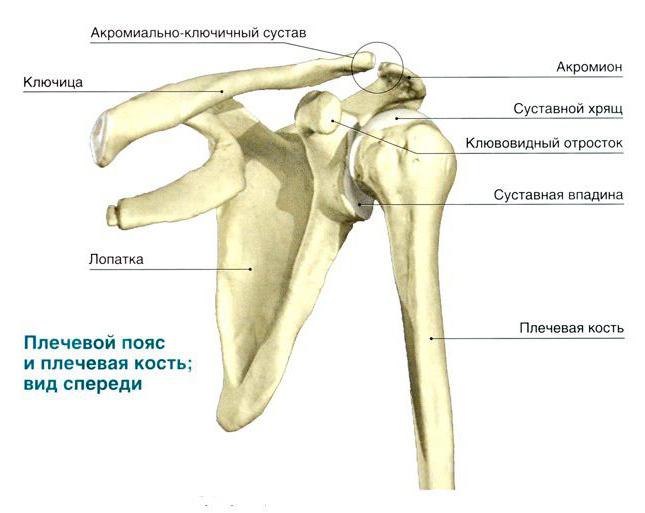
Концевые части трубчатой кости плеча называются эпифизами, содержат красный костный мозг и состоят из губчатого вещества. Его клетки продуцируют форменные элементы крови — тромбоциты и эритроциты. Эпифизы покрыты надкостницей, имеют костные пластинки и тяжи, называемые трабекулами. Они расположены под углом друг к другу и составляют внутренний остов в виде системы полостей, которые и заполнены кроветворной тканью. Как определила анатомия, строение плечевой кости в местах соединения ее с лопаткой и костями предплечья достаточно сложное. Суставные поверхности плечевой кости имеют проксимальный и дистальный концы. Головка кости имеет выпуклую поверхность, покрытую гиалиновым хрящом и входящую во впадину лопатки. Специальное хрящевое образование лопаточной впадины — суставная губа — служит амортизатором, смягчающим сотрясения и удары при движении плеча. Капсула плечевого сустава одним концом прикреплена к лопатке, а другим — к головке плечевой кости, опускаясь до ее шейки. Она стабилизирует связь плечевого пояса и свободной верхней конечности.
Кости предплечья
Кости
предплечья относятся к длинным трубчатым
костям. Их две: локтевая
кость, ulna, лежащая
медиально, и лучевая
radius,
расположенная на латеральной стороне.
Тела обеих костей имеют трехгранную
форму с тремя поверхностями и тремя
краями. Одна поверхность задняя, другая
— передняя и третья у radii
— латеральная, у ulna — медиальная.
Из трех краев один острый. Он отделяет
переднюю поверхность от задней и обращен
в сторону соседней кости, ограничивая
межкостное пространство, отчего его
называют margo interossea. На передней поверхности
тела находится сосудистое отверстие,
foramen nutricium (diaphyseos), ведущее в соименный
канал для сосудов. Кроме этих признаков,
общих для обеих костей, имеется ряд
особенностей для каждой кости в
отдельности.
Локтевая
кость
Локтевая
кость, ulna. Верхний
(проксимальный) утолщенный конец локтевой
кости (эпифиз) разделяется на два
отростка: задний,
более толстый, локтевой отросток,
olecranon, и
передний, небольшой, венечный,
processus coronoideus.
Между этими двумя отростками
находится блоковидная
вырезка, incisura trochlearis,
служащая для сочленения с блоком плечевой
кости. На лучевой стороне венечного
отростка помещается небольшая incisura
radialis —
место сочленения с головкой лучевой
кости, а спереди под венечным отростком
лежитбугристость,
tuberositas ulnae,
место прикрепления сухожилия m. brachialis.
Нижний (дистальныи) конец локтевой кости
несет круглую, с плоской нижней поверхностью
головку, caput ulnae(эпифиз),
от которой с медиальной стороны
отходит шиловидный
отросток, processus styloideus(апофиз).
Головка имеет по своей окружности суставную
поверхность, circumferentia articularis,
место сочленения с соседней лучевой
костью.
Лучевая
кость, radius. В
противоположность локтевой имеет более
утолщенный дистальныи конец, чем
проксимальный. Проксимальный конец
образует округлую головку, caput radii
(эпифиз), с плоским углублением для
сочленения с capitulum
humeri. Треть
или половина окружности головки также
занята суставной
поверхностью, circumferentia articularis,
причленяющейся к incisura
radialis локтевой
кости. Головка луча отделяется от
остальной кости
шейкой, collum radii,
тотчас ниже которой с переднелоктевой
стороны выделяется
бугристость, tuberositas radii (апофиз),
место прикрепления двуглавой мышцы
плеча. Латеральный край дистального
конца (эпифиза) продолжается в шиловидный
отросток, processus styloideus (апофиз).
Находящаяся на дистальном эпифизе суставная
поверхность, facies articularis carpea,
вогнута для сочленения с ладьевидной
и полулунной костями запястья. На
медиальном крае дистального конца луча
имеется небольшая
вырезка, incisura ulnaris,
место сочленения с circumferentia articularis головки
локтевой кости.
Окостенение. Дистальныи
отдел плечевой кости и проксимальные
отделы костей предплечья развиваются
за счет отдельных точек окостенения,
возникающих в шести пунктах: в эпифизах
(capftulum humeri — на 2-м году, caput radii — на 5 —6-м
году, olecranon — на 8 — 11-м году, trochlea — на
9 — 10-м году) и апофизах (epicondylus medialis —
на 6 —8-м году и lateralis — на 12 — 13-м году)
(рис. 44). В trochlea и olecranon точки окостенения
бывают множественными. Поэтому на
рентгенограмме области локтевого
сустава в детском и юношеском возрасте
наблюдается большое число костных
фрагментов, наличие которых усложняет
дифференциальную диагностику между
нормой и патологией. В силу этого знание
особенностей окостенения области
локтевого сустава является обязательным.
К 20 годам наступают синостозы. В случае
неслияния костного ядра olecrani с локтевой
костью может остаться у взрослого непостоянная
кость, os sesamoideum cubiti, или patella cubiti.
Хирургическое лечение панариция.
Панариций
– гнойное воспаление тканей пальца.
Виды
панариция в зависимости от локализации:
1.
кожный
2.
околоногтевой (паронихий)
3.
подногтевой
4.
подкожный
5.
сухожильный (гнойный тендовагинит)
6.
костный
7.
суставной
8.
пандактилит (гнойное воспаление всех
слоев и тканей пальца)
Техника
вскрытия панариция:
1.
Обезболивание: при локализации на
пальцах кисти чаще делают проводниковую
анестезию по Лукашевичу-Оберсту (у
основания пальца дистальнее наложенного
жгута с тыльной его стороны вводят 1-2%
раствор новокаина, затем, проводя иглу
поочередно по латеральным сторонам
основной фаланги пальца, перпендикулярно
его поверхности, вводят раствор в
клетчатку и анестезируют проходящие в
этом месте пальцевые нервы), иногда
используют внутривенный наркоз.
2.
Показание
для вскрытия панариция – первая бессонная
ночь (характерны сильные распирающие
боли)
3.
Общие требования для вскрытия панариция:
а)
кожные складки пальцев при разрезах
никогда не повреждаются
б)
вскрытие панариция делается так, чтобы
на рабочей поверхности не было рубца
в)
вскрытие должно сопровождаться
максимальным дренированием гнойных
полостей
4.
Способ вскрытия определяется видом
панариция.
а)
кожный – располагается под эпидермисом
на тыльной или ладонной поверхности
любой из фаланг пальцев, отслаивается
эпидермис в виде пузыря: вскрывают
отслоенный эпидермис ножницами, не
оставляя карманов.
б)
подкожный — при локализации воспалительного
очага на концевой фаланге выполняют
клюшкообразный разрез, в области средней
и проксимальной фаланг — боковые разрезы
(если процесс на основной фаланге –
дополнительный разрез на ладони)
в)
паронихия – клиновидный, П-образный и
парные боковые разрезы на тыльной
поверхности ногтевой фаланги.
г)
подногтевой — при ограниченных гнойниках
клиновидная резекция ногтя с удалением
гноя, при тотальном отслоении ногтя
удаляют ногтевую пластинку.
д)
сухожильный – линейные разрезы по
боковым поверхностям фаланг пальцев с
обеих сторон
Вскрытие
и дренирование синовиального влагалища
е)
суставной – при наличии гноя в
межфаланговом суставе выполняют
артротомию — вскрытие полости сустава
2 боковыми разрезами; при деструкции
суставных поверхностей производят
резекцию суставных головок костей.
ж)
костный – клюшкообразный на дистальной
фаланге, линейные боковые разрезы на
средней и проксимальной фалангах ДО
КОСТИ
з)
пандактилит – ампутация пальца.
Анатомические особенности строения скелета верхних конечностей человека
В плечевой кости первое ядро окостенения появляется в диафизе на 8-й неделе эмбрионального развития. Вторичные ядра окостенения в эпифизах образуются перед самым рождением и после него: в головке плечевой кости — перед рождением или на протяжении 7-8 мес. после него; в большом бугорке — на 2-м году жизни; в малом бугорке — в 4-5 лет. Одной из анатомических особенностей скелета верхней конечности является то, что эти ядра с образованием костного проксимального эпифиза сливаются в возрасте 6 лет.
В дистальном эпифизе плечевой кости ядра окостенения появляются позже: в головке мыщелка — в период от 8 мес. после рождения до 2 лет, в блоке — в 7-11 лет у девочек и 8-13 лет у мальчиков; в медиальном надмыщелке — в среднем в 5 лет, в латеральном надмыщелке — в 10 лет. Слияние этих ядер происходит в возрасте 13-15 лет. Сращение нижнего эпифиза с диафизом наблюдается на 17-20-м году жизни, верхнего эпифиза — в 20-25 лет.
Лучевая кость имеет первичную точку окостенения в диафизе на 8-й неделе эмбрионального развития; вторичные точки окостенения возникают: в проксимальном эпифизе — в возрасте 3-6 лет, в дистальном эпифизе — в конце 1-го года жизни у девочек и на 2-3-м году у мальчиков. Ещё одна особенность строения скелета верхних конечностей – сращение проксимального эпифиза с телом кости в возрасте 15-18 лет, дистального — в 20-25 лет. Добавочное ядро окостенения в бугристости лучевой кости появляется в 13-14 лет и прирастает к диафизу на 17-м году жизни.
Локтевая кость также имеет три ядра окостенения: первичное в диафизе (появляется на 8-й неделе эмбрионального развития) и два вторичных в эпифизах. Верхнее эпифизарное ядро формируется в 8-14 лет, нижнее — в 6-9 лет; сращение эпифизов с диафизом происходит в возрасте 16-22 лет.
Также к особенностям скелета верхних конечностей человека можно отнести то, что в костях запястья окостенение начинается после рождения. Каждая из костей имеет одну точку окостенения. Первой, сразу после рождения ядро окостенения получает головчатая кость, затем, в 3-4 мес. — крючковидная кость. У трехгранной кости ядро окостенения появляется в 2-4 года, полулунной — в 3-5 лет, кости-трапеции, трапециевидной и ладьевидной костей — в 5-6 лет, гороховидной — в 8-11 лет.
Пястные кости имеют два ядра окостенения. В диафизе ядро окостенения возникает на 3-м месяце внутриутробного развития, в эпифизе (головки II—V и основание I кости) — в 3-4 года после рождения. Сращение эпифиза и диафиза происходит у подростков в 14-16 лет.
Фаланги в анатомии скелета верхних конечностей также имеют два ядра окостенения: в диафизах ядро появляется на 2-3-м месяце внутриутробного развития, в эпифизе (основание всех фаланг) — в течение 2-3-го года после рождения. Сращение ядер происходит в 16-20 лет.
На рентгенограммах верхней конечности хорошо различима форма костей и динамика их окостенения у детей и подростков разного возраста.
Повреждения
Подвижностью суставов плеча объясняется частота травмирования отдельных его участков. Переломы костных образований могут возникать в случае воздействия значительной силы. Часто страдает хирургическая шейка кости, будучи участком концентрации напряжения при механическом воздействии. Боль в суставах может сигнализировать о самых различных проблемах. Например, плечелопаточный периартрит – воспаление плечевого сустава – можно рассматривать в качестве вероятного признака остеохондроза шеи.
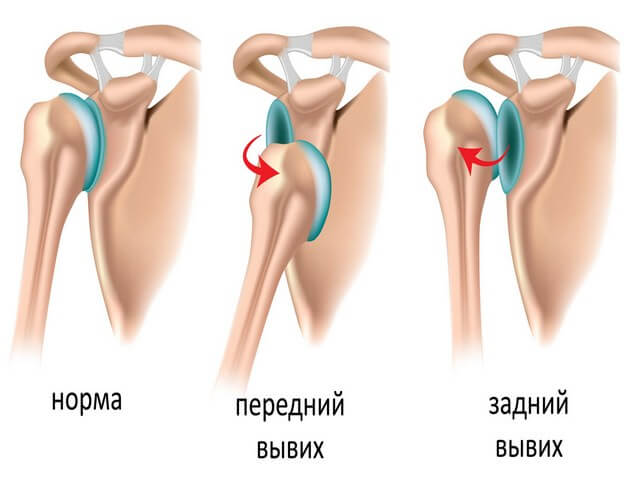
Вывихи
Смещение костей в суставе относительно друг друга, не ликвидируемое за счёт упругости поддерживающих тканей, называется вывихом. Дифференцировать вывих от перелома не всегда представляется возможным без медицинского оборудования. Это явление может сопровождаться переломом шейки плеча или отламыванием большого бугорка. Вправлять вывих самостоятельно, без соответствующих знаний и опыта, категорически не рекомендуется.
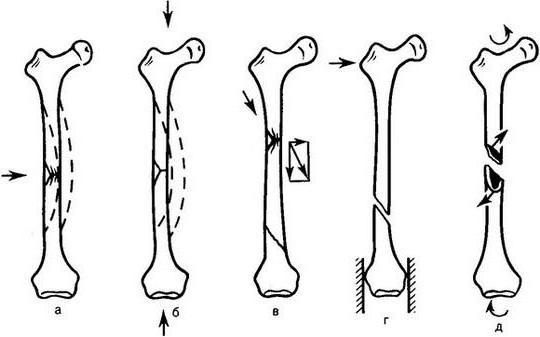
Переломы
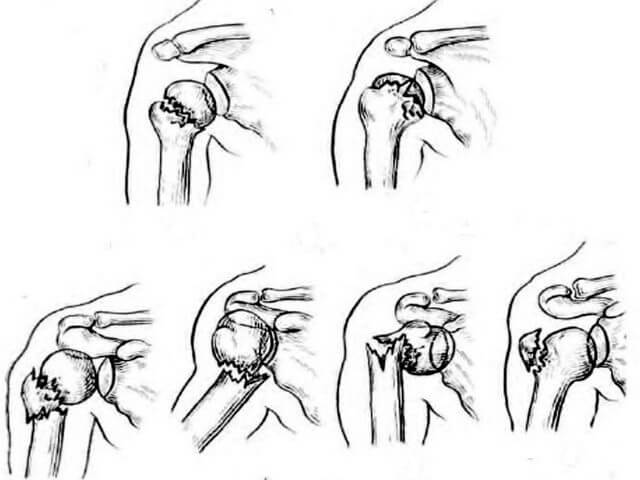
Относительная простота строения плечевой кости не должна вводить в заблуждение: виды переломов могут быть самые разнообразные, лечение производят иммобилизацией с возможным хирургическим вмешательством.
- Переломы головки и анатомической шейки. Могут произойти при ударе или падении на локоть. При этом место повреждения отекает, образуется гематома, движения причиняют сильную боль. При вдавливании обломков в кость перелом называют вколоченным. Такое повреждение ограничивает подвижность значительно меньше – рука болит, но пострадавший может даже активно осуществлять движения рукой. Пациенту предписывают прием анальгетиков, иммобилизируют руку при помощи гипса. Могут назначить мануальные или физиотерапевтические процедуры. Длительность восстановления составляет около 10 недель.
- Перелом хирургической шейки. Если фрагменты не смещены относительно друг друга, то имеет место боль, усиливающаяся при осевых нагрузках. При переломе со смещением боль нестерпимая, подвижность плохая, длина плеча может измениться, рука не способна выполнять свои задачи. Пострадавшему дают обезболивающие препараты, фиксируют руку и отправляют в медицинское учреждение.
- Апофизарные переломы. Основной их причиной являются вывихи или ушибы плеча. Сокращение мышц может привести к смещению бугров. Среди признаков перелома: отёк, характерный хруст при движении, боль. В зависимости от сложности перелома, ограничиваются повязкой Дезо или принимают меры по возвращению обломка на место и накладывают шину. Общая длительность реабилитации составляет от 2 недель до месяца.
- Перелом тела кости. Возникает при поперечном или осевом механическом воздействии. Симптомы сходны с упомянутыми в п. 2. В ожидании госпитализации, конечность пострадавшего фиксируют. Переломы верхней трети фиксируются отводящей шиной, если ниже – используют скелетное вытяжение. Иммобилизируют конечность на 2—3 месяца.
- Переломы нижнего эпифиза. В этом случае страдает мыщелок, надмыщелок плечевой кости, образуются Т- и V- образные растрескивания. Помимо всех упомянутых в п. 1-4 признаков, травма отличается согнутым предплечьем. Руку закрепляют в неподвижном состоянии шиной или косынкой, применяют анальгетики.
Верхние конечности – это важнейший инструмент в любой сфере человеческой жизни
Травмы плечевой кости скажутся на их функциональности, поэтому, если не удалось уберечься, важно максимально полно восстановить повреждённую кость
Развитие
Окостенение этой структуры из хряща завершается только по достижении 20-23-летнего возраста. Исследования в области анатомии, выполненные при помощи рентгена, демонстрируют следующую картину оссификации плеча.
- Точка медиальной области головки плеча зарождается в утробе матери или на первом году жизни.
- Латеральная часть верхнего эпифиза и большой апофиз обзаводятся своими центрами окостенения к 2-3 годам.
- Малый бугорок – один из зачатков остеогенеза плечевой кости, начинает затвердевать в возрасте от 3 до 4 лет у маленьких детей.
- Около 4-6 лет головка оссифицируется уже целиком.
- К 20-23 годам остеогенез плечевой кости завершается.
Анатомия кости
Изучая строение плечевой кости, выделяют: центральную часть тела (диафиз), проксимальный (верхний) и дистальный (нижний) эпифизы, где оссификация (окостенение) происходит в последнюю очередь, метафизы, небольшие эпифизарные бугорки – апофизы.
На верхнем эпифизе находится слабо выраженная анатомическая шейка, переходящая в головку плечевой кости. Латеральная часть навершия кости отмечена большим бугорком – одним из апофизов, к которому крепятся мышцы. Спереди на верхнем эпифизе выделяется малый бугорок, исполняющий ту же функцию. Между проксимальным концом кости и телом выделяется хирургическая шейка плечевой кости, особенно уязвимая при травмировании по причине резкого изменения площади сечения.
От одного эпифиза к другому поперечное сечение изменяется. Округлое у верхнего эпифиза, к нижнему оно становится трёхгранным. Тело кости относительно гладкое, на передней его поверхности близ головки начинается межбугорковая борозда. Она располагается между двумя апофизами и спиралевидно отклоняется в медиальную сторону. Почти посередине высоты кости, несколько ближе к верхней части, выступает сглаженная дельтовидная бугристость – место прикрепления соответствующей мышцы. На трёхстороннем участке вблизи от дистального эпифиза различают заднюю и переднюю грани – медиальную и латеральную.
Доктор Бубновский : «Копеечный продукт №1 для восстановления нормального кровоснабжения суставов. Помогает при лечение ушибов и травм. Спина и суставы будут как в 18 лет, достаточно раз в день мазать. »
Дистальный эпифиз обладает сложной формой. По бокам выделяются выступы – мыщелки (внутренний и наружный), лёгко обнаруживаемые на ощупь. Между ними размещается так называемый блок – образование сложной формы. Спереди на нём имеется шарообразное головчатое возвышение. Эти части развились для контакта с лучевой и локтевой костями. Надмыщелки – выступы на мыщелках – предназначены для крепления мышечных тканей.
Верхний эпифиз в совокупности с лопаточной впадиной составляют шарообразный и чрезвычайно подвижный плечевой сустав, отвечающий за вращательные движения руки. Верхняя конечность осуществляет действия в пределах примерно полусферы, в чём ей помогают кости плечевого пояса – ключица и лопатка.
Дистальный эпифиз входит в состав сложного локтевого сустава. Соединение плечевого рычага с двумя костями предплечья (лучевой и локтевой), образуют два из трёх простых сочленения этой системы – плечелоктевой и плечелучевой суставы. В этом участке возможны сгибательно-разгибательные движения и незначительное вращение предплечья относительно плеча.
Послойное строение передней области плеча
Кожа относительно тонкая, особенно в медиальной части области, довольно подвижная. Ее иннервируют медиальный кожный нерв плеча и кожные нервы подмышечного и лучевого нервов.
Подкожная клетчатка рыхлая. Поверхностная фасция достаточно хорошо выражена в нижней трети области, где она образует футляр для подкожных вен и нерва, в остальных местах выражена слабо.
Собственная фасция (фасция плеча) сверху переходит в подмышечную, дельтовидную, грудную фасции и фасцию широчайшей мышцы спины, снизу — в фасцию предплечья. На протяжении средней трети плеча в проекции медиальной локтевой борозды в расщеплении собственной фасции, которое называется межфасциальным каналом Пирогова, проходят медиальные подкожная вена руки и кожный нерв предплечья (вена лежит с латеральной стороны от нерва). Фасция плеча фиксируется к надмыщелкам плечевой кости и локтевому отростку локтевой кости. От нее в направлении плечевой кости отходят две межмышечные перегородки плеча, отделяющие переднее фасциальное ложе от заднего (рис. 28). Медиальная межмышечная перегородка плеча формирует влагалище сосудисто-нервного пучка, который проецируется вдоль медиального края двуглавой мышцы плеча. Стенками переднего фасциального ложа плеча являются: спереди — собственная фасция, сзади — плечевая кость с прикрепляющимися к ней межмышечными перегородками.
Рис. 28. Поперечный срез плеча в нижней трети:
1 — срединный нерв; 2 — плечевая артерия и вены; 3 — двуглавая мышца плеча; 4 — латеральный кожный нерв предплечья; 5 — латеральная подкожная вена руки; 6 — плечевая мышца; 7 — плечевая кость; 8 — лучевой нерв; 9 — плечелучевая мышца; 10- латеральная межмышечная перегородка плеча; 11 — трехглавая мышца плеча; 12 — медиальная межмышечная перегородка плеча; 13 — локтевой нерв; 14 — медиальный кожный нерв предплечья; 15 — медиальная подкожная вена руки
Мышцы переднего фасциального ложа плеча — мышцы-сгибатели плеча и предплечья, иннервируются мышечно-кожным нервом. К ним относятся:
- • клювовидно-плечевая мышца — расположена в верхней трети плеча; через ее толщу проходит мышечно-кожный нерв, который далее направляется вниз и латерально между двуглавой и плечевой мышцами;
- • длинная и короткая головки двуглавой мышцы плеча (длинная головка лежит более поверхностно);
- • плечевая мышца — начинается от плечевой кости ниже места прикрепления клювовидно-плечевой и дельтовидной мышц.
В состав сосудисто-нервного пучка переднего фасциального ложа плеча входят плечевая артерия {a. brachialis) и одноименные вены, срединный и локтевой нервы. Проекционная линия плечевой артерии начинается в точке на границе передней и средней трети ширины подмышечной ямки, заканчивается на середине локтевого сгиба (на 1 см медиальнее сухожилия двуглавой мышцы плеча). В верхней трети плеча срединный нерв лежит спереди, а в нижней — с медиальной стороны относительно плечевой артерии. Локтевой нерв в верхней трети плеча входит в состав переднего фасциального ложа, находясь с медиальной стороны от плечевой артерии. На границе средней и нижней трети плеча нерв прободает медиальную межмышечную перегородку и переходит в заднее фасциальное ложе. Наиболее поверхностно он располагается позади медиального надмыщелка плечевой кости и в этом месте может травмироваться.
От плечевой артерии начинаются глубокая артерия плеча (отходит в верхней трети плеча), верхняя и нижняя коллатеральная локтевая артерии. Они берут начало соответственно в средней и нижней трети плеча (верхняя коллатеральная артерия сопровождает локтевой нерв). Локтевой и срединный нервы не дают ветвей на плече.
Костную основу плеча составляет диафиз плечевой кости.
Лечение
В зависимости от того, какие именно кости плечевого пояса будут сломаны, будет разниться и лечение.
- Если сломана проксимальная часть кости, лечение будет амбулаторное. На руку наложат лонгет, в сустав будут вводить анестетики (местная анестезия). Позже нужны будут физметоды, а через неделю — лечебная гимнастика.
- Если сломана хирургическая шейка, лечение пациента должно проводиться в стационаре. Будет проведена закрытая респозиция (кость поставят на место в случае смещения). Далее будет наложена торакобрахиальная повязка (фиксация согнутого локтя и небольшое отведение руки назад). С самых первых дней больному будет назначена лечебная физкультура для кисти и пальцев, далее — работа с локтем. Когда пациент сможет хотя бы полминуты удерживать руку на весу, лонгет снимут. Полный курс лечения — примерно два месяца.
- Если переломаны бугорки плечевой кости, в таком случае наложат повязку Дезо. Полное восстановление придет через два месяца. Если же было смещение обломков, возможно даже хирургическое вмешательство.
- Если плечевая кость переломана в суставе, будет наложен гипсовый лонгет с согнутым локтем (сроком примерно на 1 месяц). Если был внутрисуставный перелом со смещением, понадобится вытяжение с последующим наложением U-образного лонгета.
В качестве методов физиотерапии пациенту могут назначить массаж, лечебную гимнастику. В некоторых случаях показана магнитотерапия и УВЧ. Когда же гипс будет снят, можно проводить ультразвук, электрофорез с новокаином, УФО.
Для выполнения функций опоры, движения и защиты в нашем организме существует система, включающая кости, мышцы, сухожилия и связки. Все ее части растут и развиваются в тесном взаимодействии. Их строение и свойства изучает наука анатомия. Плечевая кость входит в состав свободной верхней конечности и наряду с костями предплечья и пояса верхних конечностей — лопаткой и ключицей — обеспечивает сложные механические движения руки человека. В данной работе на примере плечевой кости мы подробно изучим принципы деятельности опорно-двигательной системы и выясним, как ее строение связано с выполняемыми функциями.
Как развиваются трубчатые кости
В процессе зародышевого развития плечевая кость вместе со всем скелетом формируется из среднего зародышевого листка — мезодермы. В начале пятой недели беременности плод имеет мезенхимные участки, называемые закладками. Они растут в длину и приобретают форму плечевых трубчатых костей, оссификация которых продолжается и после рождения ребенка. Сверху плечевая кость покрывается надкостницей. Это тонкая оболочка, состоящая из соединительной ткани и имеющая разветвленную сеть кровеносных сосудов и нервных окончаний, входящих в собственно кость и обеспечивающих ее питание и иннервацию. Она располагается по всей длине трубчатой кости и формирует первый слой диафиза. Как установила наука анатомия, плечевая кость, покрытая надкостницей, содержит волокна эластичного белка — коллагена, а также специальные клетки, называемые остеобластами и остеокластами. Они группируются вблизи центрального канала Гаверса. С возрастом он заполняется желтым костным мозгом.
Самозаживление, репарация и рост в толщину трубчатых костей в скелете человека осуществляется благодаря надкостнице. Специфична анатомия плечевой кости в срединной части диафиза. Здесь имеется бугристая поверхность, к которой присоединяется поверхностная дельтовидная мышца. Вместе с и костями плеча и предплечья она обеспечивает подъем и отведение локтей и рук вверх, назад и перед собой.