Биологически активные несрастания
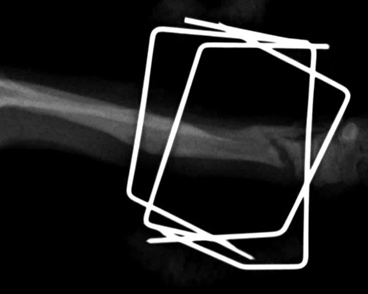
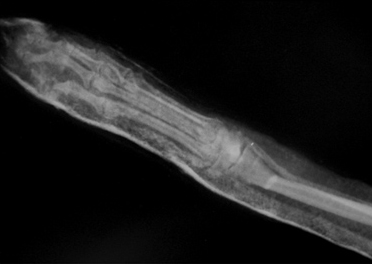
Рис. 5, 6. Гипертрофическое несрастание перелома.
Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
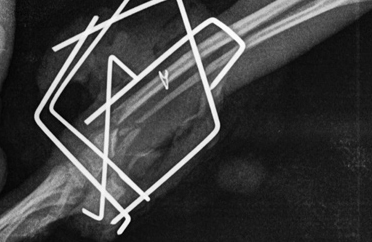
Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
Особенности лечения
Патологические переломы лечатся теми же способами, что и обыкновенные. Однако, для полноценного сращивания кости и восстановления, требуется значительно больше времени, что обусловлено нарушениями структуры костной ткани.
Врачи-травматологи применяют для лечения больных с данной патологией следующие терапевтические методики:
- Фиксационная методика — пользуется наиболее широким распространением. Согласно статистическим данным, этот способ лечения применяют в 70% клинических случаев. На травмированный участок накладывается фиксирующая гипсовая повязка, обеспечивающая необходимую иммобилизацию поврежденной кости. Продолжительная неподвижность мышечных групп, в данном случае, часто становится причиной развития атрофии, повышающей риски возможного рецидива.
- Хирургическое вмешательство — представляет собой операцию, направленную на совмещение и фиксацию костных обломков, при помощи специальных фиксирующих конструкций.
- Экстензионная методика — представляет собой вытяжение травмированного участка. Этот способ лечения практикуют редко, исключительно в тех случаях, когда растягивание поврежденной области необходимо доя уменьшения смещения костных обломков.
Пациентам в обязательном порядке требуется соблюдать постельный режим, избегать любых движений и физических нагрузок. Также рекомендуется ношение специальных ортопедических корсетов, воротников, для сохранения дееспособности больного, в случае продолжительного восстановительного периода.
Успешная борьба с патологическими травмами, предупреждение возможных рецидивов, в первую очередь, предполагает выявление и лечение основного заболевания, выступающего в роли провоцирующего фактора. Терапевтическая тактика подбирается квалифицированным специалистом индивидуально, исходя из особенностей конкретного клинического случая.
Больным с диагностированным остеопорозом назначают хондропротекторы и кальциевые препараты, способствующие восстановлению нормальной структуры костной ткани, повышению показателей ее плотности. Онкологические заболевания лечатся посредством хирургического удаления злокачественного опухолевого новообразования, лучевой терапией, химиотерапией. Пациентам, страдающим остеомиелитом, назначается курс антибиотиковой терапии.
О профилактике
Снизить вероятность возникновения патологического перелома можно, соблюдая следующие рекомендации специалистов:
- Принимать препараты кальция, иммуномодулирующие средства и витаминно-минеральные комплексы.
- Рационально питаться, включая в свой рацион молоко, зелень, кисломолочные продукты, рыбу и морепродукты.
- Своевременно пролечивать системные заболевания, патологии костной и суставных тканей.
- Заниматься лечебной физкультурой.
Патологический перелом — носит рецидивирующий характер и требует особенного внимания, поскольку указывает на наличие серьезных заболеваний. Своевременная терапия провоцирующих травму заболеваний снизит риски рецидивов.
Абсолютные и относительные признаки перелома
Клиническое обследование пострадавшего
с переломом проводят по общим принципам.
При сборе анамнеза необходимо дополнительно
уточнить характер нарушения функций
после повреждения (мог ли пациент двигать
конечностью и опираться на неё,
самостоятельно передвигаться и т.д.). В
некоторых случаях в момент получения
травмы пострадавший ощущает хруст
ломающейся кости, что при адекватном
состоянии больного можно считать
достоверным признаком перелома.
При объективном исследовании определяют
характерные для перелома симптомы,
которые разделяют на две группы:
абсолютные и относительные.
Абсолютные признаки перелома
Абсолютными называют симптомы, выявление
хотя бы одного из которых достоверно
свидетельствует о наличии перелома:
1. деформация в месте перелома;
2. патологическая подвижность;
3. крепитация костных отломков.
Следует отметить, что в ряде случаев
при переломе может не быть ни одного из
абсолютных признаков. Так бывает,
например, при вколоченных переломах,
переломах плоских костей и т.д.
Деформация в месте перелома—
характерное изменение конфигурации
повреждённого сегмента или конечности
(штыкообразная деформация, изменение
по оси, ротация в области перелома),
иногда при этом визуально определяют
костные отломки.
Патологическая подвижность-
наличие движений вне зоны сустава
Её
определяют следующим образом: проксимальную
часть конечности фиксируют рукой, а
дистальную часть, осторожно, не вызывая
боли, пытаются пошевелить лёгкими
качательными движениями. Симптом считают
положительным в случае ощущения
подвижности периферической части
конечности
Крепитация костных отломков—
характерный хруст или соответствующие
пальпаторные ощущения, возникающие при
касании между собой костных отломков.
Её можно ощутить при попытках пострадавшего
двигать конечностью, а также в момент
наложения либо снятия повязки или
транспортной шины. Специально вызывать
кос- тную крепитацию не следует из-за
усиления боли, а также возможного
повреждения мягких тканей, сосудов,
нервов вследствие смещения костных
отломков.
Относительные симптомы перелома
При отсутствии абсолютных симптомов
перелома этот диагноз может быть
поставлен на основании относительных
признаков, характерных для перелома,
хотя каждый из них может наблюдаться и
при других видах повреждений.
Болевой синдром всегда сопутствует
переломам костей
Боль носит интенсивный
характер, усиливается при движении.
Особенно важно выявление локальной
болезненности и боли в области перелома
при нагрузке по оси конечности.
Так, весьма достоверным признаком
перелома ребра является появление
локальной боли при одновременном
надавливании на позвоночник и грудину
В области перелома, как правило, имеется
гематома, которая при переломе
крупных костей, например, при переломе
бедра, может достигать довольно больших
размеров — до 1500 мл, а в случае множественных
переломов костей таза — 2500 мл и более.
Для перелома весьма характерно укорочение
и вынужденное положениеконечности.
Следует помнить, что эти же признаки
могут появляться и при вывихе.
Нарушение функцийконечности
при переломе весьма существенно: пациент
не может встать с опорой на конечность,
оторвать конечность от поверхности
(симптом «прилипшей пятки» при переломе
лонных костей, вертлужной впадины, шейки
бедра), конечность не может удерживать
собственный вес и т.д.
Относительные симптомы чаще всего
свидетельствует о возможности перелома
и позволяют клинически его заподозрить
даже при отсутствии абсолютных признаков.
Подтверждать диагноз (перелом) во всех
случаях необходимо с помощью
рентгенологического исследования.
Почему применение гипсовых повязок ошибочно
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
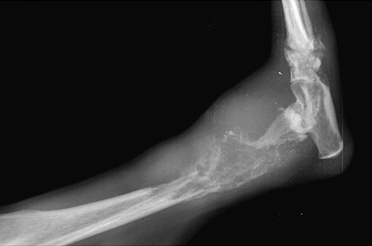
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
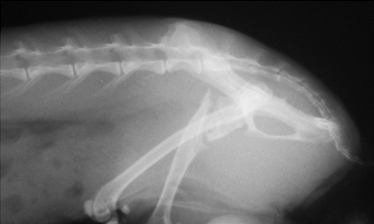
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Какие варианты осложнений при переломах и их заращении существуют
Любая травма не проходит для организма бесследно: на восстановление повреждённой кости затрачиваются месяцы и даже годы, и при этом некоторым людям не удаётся избежать неприятных последствий. Осложнения переломов традиционно принято делить на две большие группы: возникающие в раннем (в течение нескольких часов) и позднем (на протяжении выздоровления) периоде. Они могут встречаться как при небольших, так и при серьёзных травмах: все зависит от возраста человека и состояния его организма.
К ранним осложнениям переломов относят:
- Острое кровотечение — выход из просвета повреждённого сосуда венозной или артериальной крови. Пострадавший одномоментно теряет довольно большое количество циркулирующей в организме жидкости, благодаря чему сердечно-сосудистая система останавливает питание периферических органов и тканей, сконцентрировавшись на мозге и лёгких. В результате некоторые клетки начинают погибать.
- Шоковое состояние из-за резко выраженного болевого синдрома и кровопотери осложняет более чем половину открытых и закрытых переломов крупных костей. Патология сопровождается падением артериального давления ниже 70/50 мм ртутного столба, отсутствием выделения мочи, потерей сознания и судорогами.
- Жировая эмболия возникает при повреждении рыхлой подкожной клетчатки. Небольшие капли жира отрываются и поступают в сосуды организма, закупоривая их и нарушая проходимость. Это может провоцировать инфаркт и инсульт мозга — серьёзные кардиологические и неврологические недуги, лечение которых проводится только в условиях реанимации и интенсивной терапии.
Поздние осложнения, связанные с процессами заживления:
- Неправильное сращение отломков является одной из самых распространённых патологий: у пациента формируется укорочение и искривление конечности, она не может нормально выполнять свою опорную функцию.
- Ложный сустав развивается при отсутствии положительной динамики в лечении перелома в течение нескольких месяцев. На концах повреждённых сегментов активно разрастается костная ткань, мешающая их нормальной стабилизации.
- Незаращение перелома встречается крайне редко у пожилых людей и лиц с иммунодефицитом, страдающих от хронической бактериальной инфекции. Участки кости постоянно подвергаются гниению и не могут образовать правильную костную мозоль.
- Сдавление сосудистого пучка происходит из-за избыточной нагрузки на конечность во время оказания первой помощи или после хирургического смещения обломков друг относительно друга. Пациент испытывает боли в области повреждения, а также предъявляет жалобы на нарушения чувствительности.
Фотогалерея: виды осложнений перелома
- Выстояние локтевой кости встречается при переломе предплечья
- Искривление лодыжек после травмы голеностопа встречается в 90% случаев
- Неправильное сращение перелома пальца происходит при отсутствии гипса
Биологически неактивные несрастания
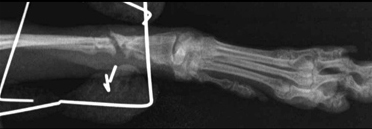
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
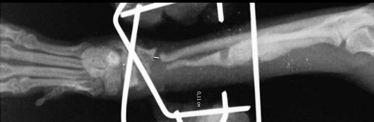
Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
Атрофическое несрастание.
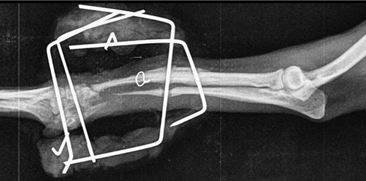
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
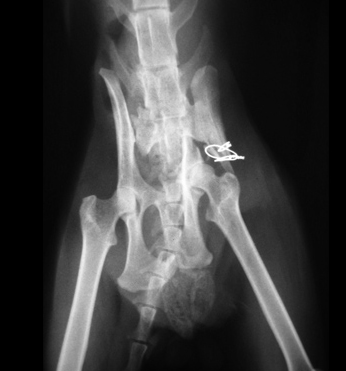
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
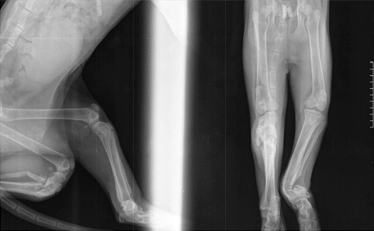
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
Коды переломов в МКБ 10

Закрытые переломы костей – это разновидности травмы костей, которые не приводят к нарушению целостности кожного покрова в области около перелома.
В международной классификации болезней 10-го пересмотра (МКБ 10) для перелома каждого вида кости существует собственный код – от S02 до S99. МКБ 10 – это своего рода международная инструкция, которой пользуется врач при заполнении нормативных документов учёта заболеваемости, облегчающая сбор и обработку статистических данных оснований обращения за медицинской помощью и причин летальных исходов.
Для более конкретного описания закрытого перелома также принята следующая терминология, максимально отражающая суть этого вида травмы:
- трещина;
- неполный или «зелёная ветка»;
- простой;
- эпифиза (по умолчанию подразумевается перелом диафиза (тела) кости);
- выступающий;
- вдавленный;
- вколоченный;
- оскольчатый;
- спиральный или винтообразный;
- маршевый;
- линейный;
- с вывихом, с подвывихом;
- со смещением;
- с задержкой или без задержки процесса сращения.
Рассмотрим более детально информацию, касающуюся закрытых переломов. Видео в этой статье представлено не будет, но для каждой категории разновидности закрытого перелома будут даны краткие пояснения с фото, рисунком или рентгеновским снимком.
От чего возникают
Патологические переломы возникают при заболеваниях костной ткани. Спровоцировать данное повреждение могут даже самые минимальные, незначительные травмы. Наиболее часто данный вид переломов фиксируется у маленьких пациентов.
Привести к травме может легкий удар, падение с небольшой высоты или даже мышечное напряжение. Специалисты выделяют следующие причины, вызывающие данное патологическое явление:
- Авитаминозы;
- Цинга;
- Рахит;
- Туберкулез кости;
- Остеомиелиты;
- Нарушение процессов костеобразования;
- Хрящевая или же фиброзная остеодисплазия;
- Остеопорозы;
- Болезнь Педжета;
- Костный карциноз остеобластического характера;
- Сифилис;
- Абсцессы (наиболее часто выступают провоцирующим фактором патологических переломов позвоночного столба);
- Нарушения нейрогенного характера;
- Хондромы — опухолевые новообразования доброкачественного характера, локализующиеся в области костной ткани;
- Эхинококкоз;
- Остеоартропатии.
Спровоцировать патологический перелом могут также нарушения гормонального, эндокринного характера – например, в случае развития гипертиреоза, аденомы паращитовидной железы, с сопутствующей деминерализацией костных тканей.
У пациентов взрослого возраста патология часто возникает при наличии злокачественных опухолевых новообразований или же метастаз, локализованных в кости. В результате, костная ткань истончается, повышаются показатели ее хрупкости, что и приводит к возникновению патологического перелома.
Профилактические мероприятия и рекомендации для населения
К сожалению, современный ритм жизни человека складывается так, что избежать травм и переломов мало кому удаётся. Обезопасить себя и своих близких можно только при бережном и внимательном отношении к здоровью. Возможно, это потребует от вас серьёзного пересмотра привычного образа жизни.
Рекомендации по предотвращению осложнений:
Питайтесь правильно. Фастфуд, полуфабрикаты, газированные напитки и консервы содержат в себе большое количество быстроусвояемых жиров и углеводов, которые не помогают организму восстановить потраченную в течение дня энергию, а только тормозят обменные процессы. Если вы замените все вредные перекусы на овощные салаты, супы, фруктовые нарезки, нежирное мясо и рыбу, орехи и молочные продукты, то уже через несколько дней почувствуете особенную лёгкость и прилив бодрости по утрам и вечерам. Употребление двух литров чистой негазированной воды позволит вывести токсины из организма.
Откажитесь от вредных привычек. Алкоголь и курение способствуют образованию в стенках сосудов атеросклеротических бляшек, а также вымывают кальций и фосфор из костей. В результате этого они становятся очень ломкими и хрупкими и подвергаются действию вредных факторов окружающей среды.
Поднимайте тяжести правильно. Избыточная нагрузка на плечевой или тазобедренный пояс провоцирует развитие самых трудных переломов краевой части кости, лечение которых длится не менее полугода
По возможности старайтесь присесть на один уровень с грузом, который вам необходимо поднять, после чего положите его на руки и осторожно выпрямите спину. Целесообразно использовать тележки и механизмы.
Лечите хронические заболевания
Сахарный диабет, гипертония и многие другие недуги отрицательно сказываются на способности организма к восстановлению. Научно доказано, что люди, не принимающие препараты для снижения уровня глюкозы крови, имеют гораздо больший риск развития травматических и патологических переломов.
Регулярно посещайте врача и сдавайте необходимые анализы. Государство разработало уникальную программу государственных гарантий, куда входят периодические медицинские осмотры и диспансеризация. Так доктора выявляют группы риска (людей с повышенной хрупкостью костей и низким уровнем кальция), которых потом отправляют на дальнейшее дообследование и лечение.
Сама по себе травма — довольно распространённое явление, с которым сталкиваются все от мала до велика. Но осложнения неправильно сросшегося перелома лечить гораздо труднее: на восстановление функций организма уходят месяцы и даже целые годы. Но не стоит отчаиваться: современная медицинская реабилитация шагнула далеко вперёд и вполне способна поставить на ноги даже самого безнадёжного пациента. Обязательно нужно выполнять все врачебные назначения, принимать таблетки и уколы, посещать физиотерапию и курсы лечебной гимнастики в течение длительного времени. Это поможет достичь необходимого результата и забыть о проблеме надолго.
Диагностика различных осложнений
Прежде чем переходить к инструментальным методикам исследования, врач начинает осмотр травмированной части тела. Обязательно измеряет её сантиметровой лентой, чтобы определить патологическое укорочение или удлинение, потерю или увеличение объёма, пальпирует для обнаружения зоны наибольшей болезненности. Визуально можно оценить состояние окружающих тканей: их отёчность, появление гематомы также свидетельствуют о развитии неблагоприятных для пациента последствий. Ещё необходимо измерить давление и температуру больного сразу же после его прибытия в отделение интенсивной терапии: это позволит предотвратить развитие инфекции и токсического либо болевого шока.
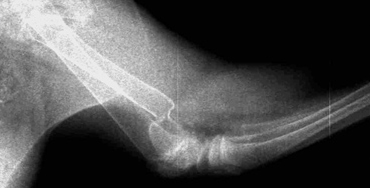
Рентгенография
Чаще всего для диагностики переломов и их осложнений используют создание рентгеновских снимков. Это помогает определить линию сращения отломков, стадию формирования костной мозоли, а также оценить состояние сустава. Так как для исследования твёрдых тканей не требуется использование контрастных соединений на основе йода, процедура практически не имеет противопоказаний.
На снимке видно неправильное сращение
Пациенту не требуется специальной подготовки для проведения такого вида диагностики. В назначенный день, он самостоятельно либо с помощью медицинской сестры приходит к дверям рентгеновского кабинета. За ширмой необходимо снять одежду, украшения и оставить личные вещи. Сам аппарат представляет собой кушетку, сверху которой располагается устройство, производящее снимки. Пациент получает небольшую дозу облучения, поэтому на некоторые части тела накладывается защита: свинцовые фартуки, перчатки или нагрудники. Процедура длится несколько минут, после чего производится печать снимков и их описание врачом-рентгенологом. В случае перелома исследование проводится несколько раз: до лечения, после операции и через шесть месяцев от даты заживления. Это позволяет оценить динамику.
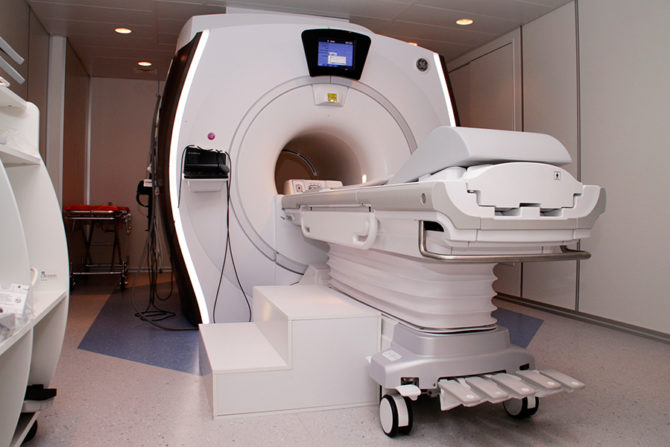
Магнитно-резонансная томография
В особенно тяжёлых случаях врачи прибегают к использованию дорогостоящего метода, основанного на явлении ядерного резонанса — отклика молекул водорода, которые присутствуют в теле каждого человека, на изменение магнитного поля. Это позволяет создать снимки повреждённой области с самых разных ракурсов и плоскостей, а затем скомпоновать их в одно объёмное изображение, чтобы оценить состояние регенерации. К сожалению, процедуру МРТ можно проводить далеко не всем из-за определённых особенностей томографа. Противопоказания к такому виду исследования:
- вес более 150–200 килограммов;
- кардиостимуляторы;
- несъемные металлические протезы, слуховые аппараты, импланты;
- спицы и устройства внутрикостного синтеза;
- брекеты.
МРТ-аппараты находятся в крупных больницах
Существует мнение, что татуировки также являются противопоказанием к диагностике, так как краска содержит частицы металла, который взаимодействует с магнитом. За всю свою практику автор этой статьи ни разу не сталкивался с подобным явлением, так что можно сделать вывод: встречается оно крайне редко.
Перед началом МРТ-процедуры пациента просят удалить с исследуемой части тела все металлические предметы (детали одежды, обуви, браслеты, кольца, часы), оставить мобильный телефон в специальном лотке. Далее больной ложится или садится на кушетку, после чего медицинская сестра продвигает его внутрь аппарата. Процесс создания снимков занимает от пятнадцати до тридцати минут, в зависимости от сложности перелома.
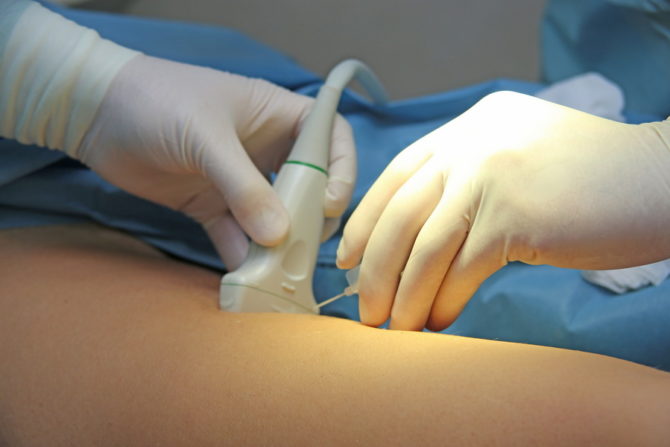
Ультразвуковая диагностика
УЗИ — один из самых щадящих видов исследования, который применяется даже у беременных и маленьких детей. Он основан на способности звуковой волны отражаться от изменённых сред с различной частотой. На экране компьютера в это время формируется двухмерное изображение серо-белого цвета, где можно увидеть изменённые костные отломки. Особенной эффективностью УЗИ обладает при переломах рёбер и грудной клетки: так как человек постоянно дышит, статические методы вроде рентгена или магнитно-резонансной томографии не могут уловить все колебания и отследить их в динамике. Также преимуществом этого способа является возможность оценки состояния мягких тканей (сосудов, нервов, жировой клетчатки, связок и сухожилий).
УЗИ помогает оценить ещё и состояние мягких тканей
Пациент располагается на кушетке рядом с доктором. Он наносит на исследуемый участок тела специальный гель, за счёт которого обеспечивается контакт между устройством и организмом больного, после чего устанавливает датчик. Процедура абсолютно безболезненна и не приносит пострадавшему никакого дискомфорта. Длительность её проведения не превышает пяти минут.
Причины развития подобных осложнений
Острая и массивная кровопотеря из повреждённого сосуда зачастую бывает связана с неправильным наложением давящего тампона или жгута: они не перекрывают область травмы. Особенно опасны внутренние гематомы: в них скапливается огромное количество жидкости, которое необходимо восполнить незамедлительно. Если врач не определит уровень артериального давления, то вполне может пропустить это осложнение.
Шоковое состояние развивается из-за недостаточного обезболивания. Обычно анальгетические препараты вводятся в определённых дозировках, рассчитанных на килограмм массы тела. Если же пациент находится в бессознательном состоянии и не может назвать свой вес либо же умышленно уменьшает его, нередко возникновение дефицита обезболивания.
Жировая эмболия, сдавления сосудистых пучков и аномальное сращение возникают из-за неправильного наложения гипсовой повязки либо скелетного вытяжения. Когда пациент не чувствует кончиков пальцев, кожа имеет бледный цвет и отсутствует пульс — это свидетельствует о чрезмерном сдавлении. Если же гипс не облегает конечность полностью и она может двигаться, то следует сделать вывод о недостаточной фиксации. Незаращение перелома напрямую связано с проникновением бактериальной микрофлоры в рану с поверхности кожи.
В практике автора этой статьи нередко встречались случаи, когда при травмах производилось неправильное оказание первой помощи. При артериальном кровотечении люди накладывали жгут ниже места раны или непосредственно на него, что становилось причиной гибели клеток и тканей. А также большая часть пострадавших в первые минуты травмы испытывали сильнейший приток адреналина, который блокировал боль, и пытались самостоятельно вправить или вытянуть изменённую конечность. Это приводило к смещению костных отломков и повреждению сосудисто-нервных пучков.
Таблица: факторы риска развития проблемных переломов
| Врождённые факторы | Приобретённые факторы |
| Сирингомиелия — патологическое образование полостей в спинном мозге | Возраст старше пятидесяти лет |
| Недоношенность плода (роды на сроке ранее двадцати шести недель) | Менопауза и климактерический период у женщин |
| Врождённый иммунный дефицит (при ВИЧ-инфекции) | Резкая потеря веса с использованием жёсткой диеты (вегетарианства, веганства) с отказом от животных жиров |
| Туберкулёз костей и внутренних органов | Занятость на вредном нефтехимическом производстве, связанном с обработкой токсических соединений |
| Заболевания эндокринной системы (сахарный диабет, подагра, тиреотоксикоз) | Частое ультрафиолетовое, рентгеновское и ионизирующее облучение |
| Мышечные дистрофии (Дюшена, Штейнерта, Эрба-Рота, Бейкера, Ландузи-Дежерина) | Инфекционные заболевания с обезвоживанием |
| Болезни соединительной ткани | Употребление наркотических препаратов, алкоголя, никотина |
| Мраморная болезнь Альберса-Шенберга | Отравления (пищевые, химические) |
| Аутоиммунные патологии (системная красная волчанка, ревматоидный артрит, склеродермия) | Злокачественные и доброкачественные новообразования костной ткани (хондрома, саркома) |
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
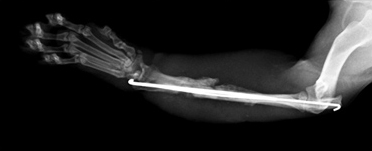
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.