Производные оксикамов
Эффективность и безопасность Мелоксикама (Мовалис, Амелотекс) проверена многократными клиническими исследованиями. Он быстро купирует болевой синдром и снимает воспаление. Среди всех других НПВП нового поколения Мелоксикам чаще всего рекомендуется при артрозе и при шейном остеохондрозе. Достоинством препарата является возможность принимать его длительное время без ущерба для здоровья.
Эффективность лечения Мелоксикамом сопоставима с результатами лечения Диклофенаком — «золотым стандартом» противовоспалительной терапии. При этом частота гастроэнтерологических осложнений наблюдается в 3 раза реже. Обострение имеющихся гастритов и язвенных болезней возникает иногда только после длительного курса лечения Мелоксикамом (более полугода).
Выпускается лекарственный препарат в виде таблеток, свечей и растворов для внутримышечных инъекций. Таблетки принимают внутрь 1 раз в день во время еды. Свечи вводят 1-2 раза в сутки. Внутримышечное введение показано только в первые 2 — 3 дня терапии. Мази Мелоксикам не существует.
Мелоксикам не назначают при почечной и печеночной недостаточности. Он противопоказан беременным и кормящим женщинам, а также детям до 15 лет.

При одновременном приеме с пищей время достижения максимальной концентрации увеличивается с 1,5 до 2 — 3 часов. Препарат выпускается в виде таблеток и порошка для внутримышечных и внутривенных инъекций. Инъекции делают 1 раз в сутки. В первый день лечения может быть назначено 2 введения. Таблетки принимают 2 — 3 раза в день. Лекарственной формы в виде мази не существует.
https://youtube.com/watch?v=g5cc1XSGSxg
Противопоказанием является тяжелая форма сердечной, почечной и печеночной недостаточности, желудочно-кишечные или церебрально — сосудистые кровотечения, пептическая язва в острой форме, тромбоцитопения, а также беременность и период кормления грудью.
Какие существуют наиболее эффективные противовоспалительные препараты при болезнях суставов? В чем их польза, и есть ли от них вред? Как влияют эти лекарства на болезнь и состояние суставов, а также на организм в целом? Об этом мы и поговорим в этой статье.
Список нестероидных противовоспалительных средствИнгибиторы ЦОГ-2 — НПВС нового поколения
Нестероидные противовоспалительные препараты (НПВП) — одна из самых важных групп лекарств для лечения таких болезней, как артрит и остеоартроз. Основная функция этих препаратов — уменьшать уровень воспаления в суставах, а также снижать болезненные симптомы.
В отличие от гормональных противовоспалительных медикаментов (кортикостероидов), НПВП не содержат в себе гормонов и дают гораздо меньше побочных эффектов на организм в целом.
Действие
Хотя НПВП относятся к симптоматическим, то есть снимают боль, отек и воспаление, необходимо помнить, что симптоматические препараты могут оказывать и патогенетическое действие, разрывая «болевую цепочку» при остеоартрозе.
Главный клинический симптом при остеоартрозе — боль — не соответствует патологическим гистологическим изменениям синовиальной оболочки и суставного хряща. Кроме того, боль при остеоартрозе может быть обусловлена не только синовитом, но и растяжением суставной капсулы, связок, а также раздражением нервных окончаний в надкостнице над остеофитами, микропереломами костных трабекул, внутрикостной гипертензией, мышечным спазмом, поэтому снижение проявления болевого синдрома разрывает цепочку патологических импульсов.
Первым широкоизвестным НПВП стала салициловая кислота, впервые синтезированная в 1874 году, эффективность которой вскоре была обнаружена при ревматической лихорадке.
Молодой химик Felix Hoffman, работавший в лаборатории Вауег Company в Германии, добавил ацетиловую кислоту к салициловой для улучшения ее органолептических качеств (вкус, цвет, запах). Так более 100 лет назад появился препарат аспирин (ацетилсалициловая кислота), который и по сей день остается одним из самых продаваемых препаратов в мире — более 45 тыс. тонн в год.
По прошествии более века после синтеза ацетилсалициловой кислоты и внедрения на фармацевтический рынок других препаратов группа НПВП остается предметом интереса и многочисленных споров по поводу как механизмов действия, так и побочных эффектов.
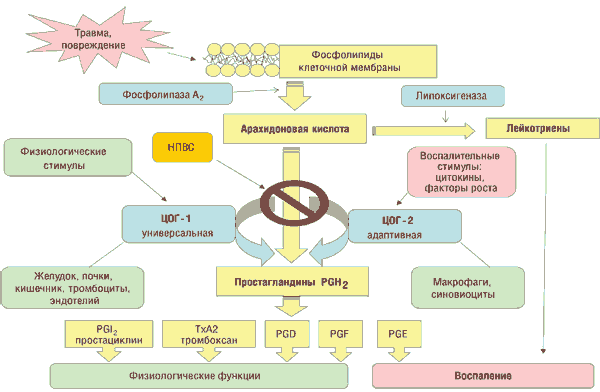
В течение нескольких десятилетий фармакологи и биохимики искали механизм действия НПВП. Решение проблемы возникло в ходе исследования простагландинов — группы биологически активных веществ, высвобождающихся из всех тканей и клеток, за исключением эритроцитов, и образующихся под действием фермента циклооксигеназы (ЦОГ) на высвободившуюся из клеточных мембран арахидоновую кислоту. В дальнейших исследованиях с использованием различных НПВП было установлено, что они не только угнетают ЦОГ, но и активно влияют на воспалительный процесс. Таким образом, угнетение ЦОГ и образование простагландинов стали рассматриваться в качестве унифицированного механизма действия НПВП.
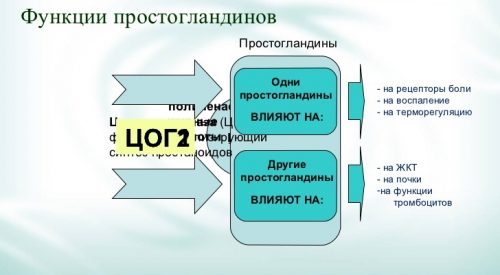
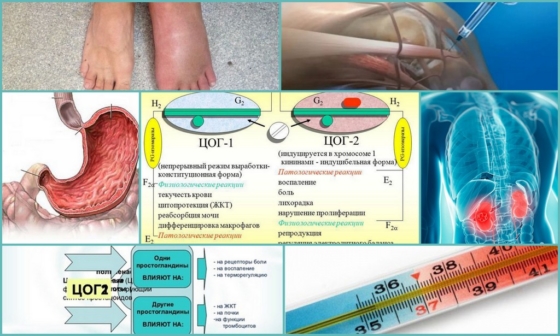
Особый интерес представляет открытие двух изоформ ЦОГ — ЦОГ-1 и ЦОГ-2, играющих разную роль в регуляции синтеза простагландинов. ЦОГ-1 — конститутивный фермент, постоянно присутствующий в клетках различных органов и регулирующий синтез простагландинов, которые обеспечивают нормальную функциональную активность клеток.
Уровень активности ЦОГ-1 остается относительно постоянным, в то время как экспрессия ЦОГ-2 при воспалении повышается более чем в 80 раз. ЦОГ-2 обусловливает синтез простагландинов, которые вызывают воспаление, митогенез, клеточную пролиферацию и деструкцию. Мощным индуктором активности ЦОГ-2 являются интерлейкин-1, фермент — фактор некроза опухоли, эпидермальный и тромбоцитарный факторы роста, то есть именно те биологически активные факторы, которые принимают участие в развитии воспаления.
Доказано, что НПВП угнетают активность обеих изо-форм ЦОГ, но их противовоспалительная активность связана с угнетением именно ЦОГ-2. Большинство известных НПВП подавляют, прежде всего, активность ЦОГ-1, чем и объясняется возникновение таких осложнений, как гастропатии (гастрит, язва желудка), нарушение функции почек и печени, агрегации тромбоцитов, приводящее к тромбозу сосудов, энцефалопатии. Так, например, в США среди больных остеоартрозом ежегодно регистрируется 16,5 тыс. смертельных случаев, обусловленных приемом НПВП, что сравнимо со смертностью от СПИДа (14,9 тыс. случаев в год). Поэтому подбор препаратов для лечения остеоартроза должен быть взвешенным, а механизм действия и классификацию препаратов, заполняющих сегодня фармацевтический рынок, должны представлять не только врачи, но и пациенты, сталкивающиеся с проблемами лечения остеоартроза.
В зависимости от характера блокирования ЦОГ НПВП делятся на селективные и неселективные ингибиторы ЦОГ-2. Селективные ингибиторы ЦОГ-2 обладают меньшим спектром побочных эффектов и лучшей переносимостью.
Специфика терапии противовоспалительными средствами
Все средства данной группы должны применяться только по назначению врача с последующим контролем динамики воспалительного процесса. Обо всех негативных изменениях состояния пациент должен немедленно поставить в известность лечащего врача. Терапия проводится минимально эффективными дозами на протяжении минимально возможного срока!
Препараты в виде капсул или таблеток желательно принимать после еды, запивая большим количеством жидкости (предпочтительнее – чистой воды). Так можно уменьшить повреждающее действие ЛС на слизистую органов пищеварительного тракта.
При местном использовании противовоспалительных гелей и мазей вероятность развития побочных эффектов практически нулевая, поскольку активные ингредиенты почти не попадают в системный кровоток.
Ассортимент нестероидных противовоспалительных
НПВС выпускают в разных формах:
- таблетки, капсулы, гранулы, суспензии;
- растворы или лиофилизаты (порошки) для инъекций;
- мази, гели, кремы;
- ректальные суппозитории;
- пластыри.
Для лечения артроза коленного сустава препараты группы НПВП применяют преимущественно перорально и наружно. Таблетки при артрозе принимают короткими курсами, как правило, не дольше 10 дней. Наружные средства можно применять на протяжении более продолжительного периода, риск системных побочных эффектов ниже. Однако наружные препараты для лечения коленных суставов не могут заменить системной терапии, а только дополняют ее. К инъекциям НПВС при артрозах прибегают крайне редко, в сложных случаях. Обычно после однократного инъекционного введения переходят к таблетированной форме.
Наиболее популярные в России лекарства при артрозе – ибупрофен, диклофенак, нимесулид, мелоксикам:
- Ибупрофен обладает умеренной противовоспалительной и обезболивающей активностью, у него множество противопоказаний и побочных эффектов. Популярность этого препарата на постсоветском пространстве объясняется, главным образом, доступной стоимостью;
- Диклофенак известен под многочисленными коммерческими названиями: Ортофен, Вольтарен, Диклак, Наклофен. Отличается наибольшим разнообразием форм выпуска;
- Нимесулид – первый селективный препарат, сульфонанилид. Популярные формы выпуска – Нимесил в гранулах, Найз-гель;
- Мелоксикам – высокоселективный ингибитор ЦОГ-2, производное оксикамов. Известен под коммерческими названиями Мовалис, Амелотекс.
Препараты нового поколения
Разрабатывая схему лечения, врачи все чаще из многочисленных НПВП препаратов в список при артрозе включают лекарства нового поколения с избирательным действием. Они в большей степени являются ингибиторами ЦОГ-2, на активность ЦОГ-1 влияют в меньшей мере. Благодаря этому их раздражающее воздействие на слизистые желудка, кишечника ниже, чем у неселективных препаратов. В отличие от традиционных противовоспалительных они не только не оказывают негативного воздействия на хрящевую ткань, но, напротив, стимулируют выработку необходимых для ее восстановления веществ.Однако у этих препаратов есть свои слабые стороны: они вызывают задержку жидкости в организме, провоцируют повышение артериального давления, повышают риск тромбообразования, сердечно-сосудистых заболеваний.
К этой группе относятся:
- Нимесулид, производноесульфонанилида, один из первых селективных ингибиторов. Подавляет воспаление и снижает уровень коллагеназы (фермент, который разрушает матрикс хрящевой ткани) в синовиальной жидкости. Выпускается в форме таблеток, гранул для суспензии (Нимесил), мазей, гелей (Найз гель);
- коксибы – Целекоксиб, Вальдекоксиб, исключительно формы для перорального применения (капсулы, таблетки);
- оксикамы – Мелоксикам (Мовалис), Лорноксикам (Ксефокам), предназначены для перорального и инъекционного применения.
Наиболее высокой степенью избирательности отличаются коксибы, некоторые исследователи только их относят к новому поколению, апроизводные сульфонанилида и оксикамы – к первому, но с селективным действием.Как и неселективные НПВП, они противопоказаны при склонности к внутренним кровотечениям, тяжелых формах печеночной, почечной, сердечной недостаточности, язвенных процессах в анамнезе. При отсутствии сердечно-сосудистых заболеваний и склонности к тромбообразованиюпрепараты нового поколения можно применять длительными курсами. К их недостаткам можно отнести более высокую стоимость лечения. С другой стороны, тратитсяменьше средств на нейтрализацию побочных эффектов.
Поскольку нестероидные противовоспалительные средства достаточно быстро снимают симптомы артроза, создается впечатление, что они более эффективны в сравнении с хондропротекторами. Но не следует забывать, что они всего лишь устраняют симптомы, не воздействуя на причину.НПВП предназначены для купирования острых проявлений, а не для продолжительного лечения. При выборе между препаратами традиционными (неселективными) и нового поколения (селективными) следует учитывать имеющиеся у пациента сопутствующие заболевания. Первые опаснее для ЖКТ, вторые – для сердечно-сосудистой системы.
Лекарства от артроза
Как лечить артроз коленного сустава медикаментозным лечением? Комплексную терапии суставных заболеваний осуществляют с применением разнообразных препаратов:
- стероидные и нестероидные противовоспалительные препараты при артрозе коленного сочленения уменьшают выраженность симптомов;
- хондропротекторы и гиалуроновая кислота замедляют разрушение и стимулируют восстановление хрящевой ткани;
- мази, гели с местнораздражающим действием дополняют системный прием противовоспалительных препаратов. Эффект от их применения сходен с действием озокерита при болях в суставах;
- сосудорасширяющие (Пентамин, Празозин), ангиопротекторы (Трентал, Курантил) улучшают кровоснабжение сустава;
- миорелаксанты (Мидокалм) показаны при мышечных спазмах, которые характерны для артроза коленного сустава 2 степени;
- Рибоксин, АТФ натрия способствуют коррекции метаболизма;
- прием витаминных комплексов (антиоксидантная терапия) дополняет медикаментозное лечение артроза коленного сустава, стимулирует иммунитет и процессы регенерации, восполняет дефицит питательных веществ.
Хондропротекторы
Хондропротекторы наиболее эффективны на 1–2 стадии. Препараты 1 поколения (Румалон, Артепарон, Мукартрин) выпускаются преимущественно в инъекционной форме. Алфлутоп при артрозе коленного сустава вводят внутримышечно и внутрисуставно, гель наносят на колено. Препараты 2–3 поколения на основе хондроитина сульфата и глюкозамина предназначены для перорального, внутримышечного и наружного применения:
- Терафлекс, Хондроксид доступны в форме таблеток, мазей, кремов, гелей;
- Дона, Мукосат – принимают перорально, колют внутримышечно;
- Артра выпускается исключительно в форме таблеток.
При введении в полость сустава гиалуронат обеспечивает хрящевую ткань питательными веществами, предотвращает ее пересыхание, служит смазкой для суставных поверхностей. После курса инъекций восстанавливается подвижность сустава, стихает боль.
Гонартроз, особенно на 2–3 стадии, протекает с выраженным болевым синдромом. Одна из основных целей медикаментозного лечения артроза коленного сустава – полное устранение или облегчение боли. Умеренные боли, которые не сопровождаются воспалением, можно купировать с помощью парацетамола, но его прием эффективен только при гонартрозе коленного сустава 1 степени. На поздних стадиях эти таблетки от артроза коленного сустава не помогают, показан прием НПВС. Терапевтический эффект последних обусловлен подавлением активности фермента ЦОГ (циклооксигеназы). Этот фермент запускает цепочку биохимических реакций, в результате которой высвобождаются вещества, раздражающие болевые рецепторы.
Прием нестероидных противовоспалительных препаратов при артрозе коленного сустава позволяет подавить боль в зародыше. Но одновременно они провоцируют ряд нежелательных процессов в организме. Это связано с наличием нескольких изоформ циклооксигеназы: ЦОГ-2 запускает воспалительные реакции, а ЦОГ-1 стимулирует выработку слизи в ЖКТ, которая выполняет защитную функцию. НПВП подразделяются на неселективные (первого поколения) и селективные (нового поколения) ингибиторы ЦОГ. Неселективные подавляют обе изоформы, эти лекарства от артроза коленного сустава делают уязвимой слизистую ЖКТ, провоцируют гастроэнтерологические проблемы. Селективные воздействуют преимущественно или исключительно на «плохую» изоформу, ЦОГ-2, поэтому у них меньше побочных эффектов.
Классификация НПВС по действию на разные изоформы ЦОГ:
- неселективные – Ибупрофен, Индометацин, Кеторолак, Кетопрофен;
- частично селективные – Диклофенак, Пироксикам, Меклофенамат, Нимесулид – воздействуют на обе изоформы, преимущественно на ЦОГ-2;
- высокоселективные – Мелоксикам, Целекоксиб, Этодолак – подавляют только ЦОГ-2.
Другие препараты
Хондропротекторы, гиалуроновая кислота и НПВП – основные средства базисной терапии при гонартрозе коленного сустава. Метаболическая, антиоксидантная и направленная на улучшение микроциркуляции терапия проводятся в дополнение к основной. Глюкокортикоиды (Дипроспан, Кеналог, Флостерон) и миорелаксанты, например, Мидокалм при артрозе коленного сустава назначают, когда другие методы недостаточно эффективны.
Так, возможно применение дипроспана при артрозе коленного сустава 2 степени в сочетании с синовитом, когда воспалительный процесс не удается купировать с помощью НПВС. А миорелаксанты назначают, если немедикаментозные методы, например, массаж или магнитотерапия с применением прибора Алмаг при артрозе коленного сустава не помогают снять мышечный спазм.
Выбор препарата
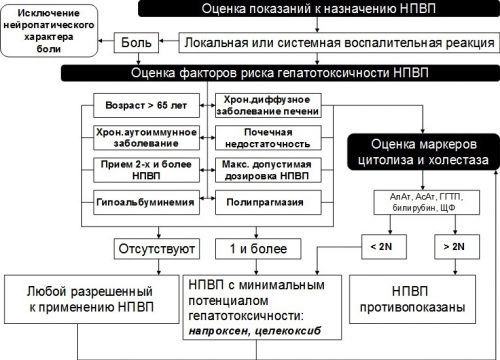
Разнообразие НПВП на современном фармацевтическом рынке и обилие нередко противоречивой информации об их фармакодинамике, эффективности и безопасности затрудняет выбор препарата. Основным признаком, по которому НПВП различаются между собой, является их переносимость. Достоверных доказательств преимущества каких-либо НПВП относительно обезболивающих и противовоспалительных свойств не имеется. Для того чтобы обеспечить эффективное и безопасное лечение, прежде всего необходимо тщательное обследование больного для исключения факторов риска побочных эффектов. Так, при обнаружении риска развития гастрита рационально назначать селективные или специфические ингибиторы ЦОГ-2 или добавлять к терапии препараты, нивелирующие воздействие НПВП на слизистую оболочку желудка.
При наличии признаков почечной недостаточности назначать НПВП нецелесообразно, однако если такое назначение необходимо, предпочтение следует отдавать специфическим ингибиторам ЦОГ-2, при этом лечение должно проводиться под тщательным контролем уровня креатинина в сыворотке крови.
Больным с риском развития тромбозов (варикозное расширение вен нижних конечностей) при проведении лечения ингибиторами ЦОГ-2 следует продолжать прием ацетилсалициловой кислоты (аспирина) в низких дозах и обязательно контролировать состояние пищеварительного тракта. Больные пожилого возраста должны отдавать предпочтение препаратам, которые не накапливаются в организме. Если больной не относится к группам риска развития побочных эффектов, лечение можно начинать как с неселективного, так и с селективного или специфического ингибитора ЦОГ-2. При неэффективности или недостаточной эффективности препарат необходимо менять.
В настоящее время НПВП могут быть уподоблены обоюдоострому мечу — применение их в ряде случаев является жизненно необходимым, но сопряжено со значительной потенциальной опасностью. Искусство врача, применяющего НПВП, состоит в том, чтобы превратить этот меч в односторонний, направив его на воспалительный процесс, и максимально уменьшить риск путем использования препаратов, защищающих слизистую оболочку пищеварительного тракта, почек, печени и сосудов.
Как действуют НПВП
Хотя артроз является дегенеративно — дистрофическим заболеванием, он часто становится причиной появления воспалительных процессов в суставных и околосуставных структурах. Нестероидные противовоспалительные препараты оказывают:
- обезболивающее;
- противовоспалительное;
- жаропонижающее действие.
Широкое применение «симптоматических» средств обусловлено их высокой эффективностью. НПВП быстро снижают или полностью снимают даже сильные боли. После их применения воспалительные процессы затухают.
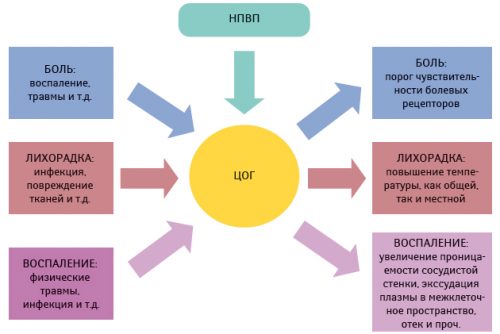
Принцип действия НПВП основан на нарушении синтеза медиаторов боли — простагландинов. Медиаторами боли называются химические вещества, которые образуются в ткани при ее повреждении. Выработка простагландинов в человеческом организме контролируется ферментом циклооксигеназой (ЦОГ). Фермент ЦОГ принимает участие в превращении арахидоновой кислоты в простагландины. НПВС угнетают циклооксигеназу, не позволяя ей синтезировать простагландины. Из-за снижения количества простагландинов уменьшается боль, понижается температура тела, затухает воспалительный процесс.
Недостатком медикаментов является их отрицательное действие на слизистую оболочку желудка и двенадцатиперстной кишки. Больные, которые вынуждены часто принимать НПВП, страдают от эрозивно — язвенных поражений гастродуоденальной зоны (гастропатии). На фоне облегчения симптомов артроза возникают отрыжка, изжога, тошнота, рвота и боль в желудке. Под действием НПВП появляется язва желудка или двенадцатиперстной кишки.
Прогрессирование заболевания пищеварительного тракта может привести к:
- кровотечениям;
- пенетрации (проникновению в близлежащие органы);
- перфорации (прорыву в брюшную полость) язв;
- стенозированию (сужению) двенадцатиперстной кишки и желудка.
Традиционные НПВС тормозят активность хондробластов и хондроцитов (клеток хрящевой ткани), снижают синтез коллагена и гиалуроновой кислоты, способствуют преждевременной гибели хондроцитов и усиливают дегенерацию хряща. При регулярном их применении артроз прогрессирует.
Какие НПВП лучше
Многие считают, что лучшие препараты от артроза – это высокоселективные НПВС. Их негативное влияние на ЖКТ, действительно, сведено к минимуму, но у этих препаратов есть свои побочные эффекты. В частности, Целекоксиб повышает риск развития тромбоза. Другой препарат группы коксибов, Вальдекоксиб, который уже снят с производства, подавлял овуляцию.
Многие лекарства для суставов колена последнего поколения пока проходят клинические испытания, на данный момент наиболее безопасным признан Мелоксикам. По эффективности мелоксикам сопоставим с диклофенаком, который длительное время считался наилучшим средством для противовоспалительной терапии артрозов. При этом его гастроэнтеротоксичность примерно втрое ниже, возможен продолжительный прием.
Оптимальным выбором на сегодняшний день являются частично селективные НПВС – Диклофенак и Нимесулид. Их достоинства – относительно небольшой перечень побочных эффектов и противопоказаний, выраженный терапевтический эффект, разнообразие лекарственных форм. Наилучшей переносимостью отличается Нимесулид, он крайне редко вызывает аллергические реакции. Противопоказано это лекарство при язвах и кровотечениях в области ЖКТ, беременности и лактации, почечной и печеночной недостаточности, аспириновой триаде. Не назначают его детям до 12 лет.
К его достоинствам можно отнести:
- быстрый обезболивающий эффект, что позволяет применять его при болевых блокадах, приступах боли;
- антиоксидантная активность;
- способность воздействовать на глюкокортикоидные рецепторы, что делает его сопоставимым с гормональными препаратами по противовоспалительной активности;
- способность не только подавлять активность ЦОГ-2, но и угнетать ее выработку;
- подавление синтеза веществ, которые разрушают хрящевую ткань. Последнее обстоятельство – важнейший довод в пользу применения нимесулида для лечения артрозов.
Лечение нестероидными противовоспалительными является обязательной составляющей комплексной терапии артрозов, в частности, гонартроза. Избежать приема НПВС можно только на ранней стадии, когда кратковременные умеренные боли легко купируются немедикаментозными методами.
НПВС предназначены исключительно для симптоматического лечения, они не влияют на причины и механизм развития заболевания, поэтому их обязательно нужно сочетать с другими медикаментами. Хотя большинство нестероидных противовоспалительных отпускается без рецепта, их следует принимать только по назначению врача. Специалист может подобрать наиболее подходящий препарат с учетом имеющихся симптомов и противопоказаний, разработать оптимальную схему лечения.
Источник artroz-help.ru
Врачи рекомендуют больным применять НПВП нового поколения при артрозе. Современные лекарственные препараты позволяют сделать лечение более безопасным и комфортным. Заболевание суставов сопровождается болью. На ранних стадиях артроза болевые ощущения возникают периодически. При хронической форме они беспокоят больного постоянно, то усиливаясь, то уменьшаясь. Суставные боли бывают очень сильными и мучительными. Нестероидные противовоспалительные препараты являются спасением для больных артрозом.
Нестероидные препараты при заболеваниях суставов
Нестероидные противовоспалительные средства (НПВС, НПВП) являются наиболее эффективными при артрозах и артритах любого происхождения. Главная задача этих препаратов – воздействие на очаг воспаления в суставах и устранение болезненных ощущений.
В отличие от кортикостероидов (гормональных препаратов), НПВС не содержат гормонов, что уменьшает количество побочных воздействий на организм.
Памятка для пациентов, принимающих НПВС
Несмотря на сравнительную безопасность, большую часть НПВС нельзя принимать продолжительными курсами. Это обусловлено тем, что нестероидные средства имеют широкий спектр противопоказаний и обладают всевозможными побочными эффектами. Прием НПВП противопоказан при:
большинстве патологий желудочно-кишечного тракта; нарушениях работы почек и печени; проблемах с сердцем и сосудами.
Противовоспалительные лекарства нельзя принимать в том случае, если пациент ранее болел или в настоящий момент имеет в анамнезе следующие заболевания:
гастрит; язва желудка или дуоденальной кишки; колиты.
Оказывается, нестероидные противовоспалительные средства негативным образом влияют на слизистые, вызывая в них воспалительные процессы и даже язвы.
С большой осторожностью следует пользоваться НПВС при нарушениях функциональности почек и печени, поскольку препараты этой группы влияют на почечное кровообращение, вызывая тем самым задержку в организме натрия и воды. В результате чего может повышаться артериальное давление и возникать серьезные нарушения функциональности печени и почек
В некоторых случаях у пациентов наблюдаются индивидуальные реакции повышенной чувствительности или абсолютной непереносимости к противовоспалительным лекарствам.
Поэтому, даже при отсутствии патологий перечисленных выше, к приему нестероидных средств нужно относиться осторожно. Лекарства нужно начинать принимать постепенно и небольшими дозами
Перед тем, как начать лечение, пациент должен внимательно изучить сопроводительную инструкцию к препарату и принимать лекарство только по обозначенной схеме.
Чтобы снизить негативное воздействие, которое нестероидные средства оказывают на слизистую желудка, таблетки следует запивать большим количеством воды. Другие жидкости (соки, компоты, молоко) могут повлиять на процесс всасывания лекарства.
Если терапевтический курс требует применения нескольких НПВС, их нужно принимать в разное время. На лечении это никаким образом не отразится, но поможет избежать многочисленных побочных эффектов.
Очень важная рекомендация – прием препаратов нестероидной группы требует отказа от употребления любых спиртных напитков, даже легких.
Классификация противовоспалительных препаратов
Наиболее общимявляется деление противовоспалительных средствна:
- стероидные (глюкокортикоиды, гормоны надпочечников с противовоспалительной активностью);
- нестероидные (ненаркотические анальгетики).
НПВП классифицируются по химической структуре и делятся на кислоты и некислотные производные. Противовоспалительным эффектом обладают производные ряда кислот:
- индолуксусной;
- фенилуксусной;
- пропионовой;
- энолиевой (оксикамы);
- салициловой;
- оксопропионовой (пиразолидины);
- изоникотиновой.
Некислотные производные делятся на:
- производные сульфонанилида;
- алканоны.
Также нестероидные противовоспалительные классифицируют по действию, которое они оказывают:
- неселективные, подавляют обе изоформы ЦОГ;
- селективные, действуют преимущественно на ЦОГ-2, за счет чего побочные эффекты менее выражены. К этой группе относятся коксибы, оксикамы, производные сульфонанилида;
- с более выраженным анальгезирующим действием – Кеторолак,Кетопрофен;
- с более выраженным противовоспалительным действием – Индометацин, Флурбипрофен.
Производные сульфонанилидов
Одним из первых был произведен селективный ингибитор ЦОГ – Ц 2 Нимесулид (Найз, Нимика, Нимулид, Нимесил). Многочисленные исследования и клинический опыт доказали высокую эффективность и хорошую переносимость препарата. За почти 3 десятилетия применения лекарственного средства серьезных анафилактических реакций или осложнений со стороны пищеварительной системы (образование язвы, кровотечения) не было зафиксировано.
Характерной особенностью Нимесулида является способность не только угнетать деятельность ЦОГ – 2, но и блокировать ее выработку.

Лекарственное средство часто назначается больным артрозом из-за его способности снижать в синовиальной (суставной) жидкости уровень коллагеназы. Коллагеназа разрушает коллаген и протеогликаны (вещества межклеточного матрикса соединительной ткани), стимулируя прогрессирование артроза.
После применения Нимесулида при шейном остеохондрозе и артрозе:
- снижается интенсивность боли;
- уменьшается отек;
- воспалительный процесс затухает.
Сустав частично или полностью восстанавливает свою подвижность.
Нимесулид выпускается в виде таблеток, гранул для приготовления суспензии и мази для наружного применения. Гранулы разводят в охлажденной кипяченой воде (содержимое 1 пакетика на 100 мл воды). Приготовленная суспензия хранению не подлежит. Таблетки или суспензию принимают внутрь 2 раза в день. Мазь наносят на пораженное место и слегка втирают. Процедуру повторяют 3 — 4 раза в день. После нее снижается боль и уменьшается опухоль. Препарат помогает улучшить двигательную активность пораженного сустава.
Курс лечение составляет 2 — 8 недель. Он определяется врачом на основании стадии и тяжести заболевания.
После случаев развития серьезных осложнений со стороны печени на фоне приема данного лекарственного препарата были проведены дополнительные исследования на предмет гепатотоксичности Нимесулида. Однако связь лекарственного препарата с появлением гепатопатий не была доказана.
Принцип действия нестероидных средств нового поколения
Для понимания механизма действия новых препаратов, рассмотрим, как влияют на больной сустав традиционные НПВС. Цель данных лекарственных средств – обезболивание, снятие воспаления и снижение температуры тела.
Все эти расстройства возникают при попадании в кровь специальных веществ – простагландинов. Регулирует их выработку особый фермент, называемый циклооксигеназой (ЦОГ).
До недавнего времени считалось, что, заблокировав ЦОГ, удастся устранить симптомы многих воспалительных болезней. Достигался результат путём назначения НПВС первого поколения. Но, помимо терапевтического эффекта, появлялись побочные реакции со стороны пищеварительной системы, а также печени и почек. Проведя ряд исследований, учёные выяснили, что часть простагландинов не отвечает за воспаление, а регулирует деятельность внутренних органов, а у ЦОГ существует две изоформы:
- ЦОГ-1 – контролирует выработку простагландинов, защищающих желудочный эпителий от разрушения, предотвращает образование тромбов и оптимизирует почечный кровоток;
- ЦОГ-2 – в здоровом организме не вырабатывается, при патологии способствует возникновению боли, воспаления и лихорадки.
Классические противовоспалительные средства обладали смешанным эффектом, воздействуя на обе формы ЦОГ. Лекарства нового поколения – ингибируют только ЦОГ-2, не вызывая осложнений со слизистой желудка, печени, почек и системы крови.
НПВС второго поколения способствуют:
- Обезболиванию сустава;
- снятие отёка и воспаления;
- снижению температуры тела.
После снижения выработки медиаторов воспаления снижается проницаемость стенок сосудов, что способствует меньшему выходу жидкой части крови в межтканевую жидкость и уменьшению отёков. Воздействие новых нестероидных средств на центры терморегуляции головного мозга устраняют лихорадку.
Показания к медикаментозному лечению
Остеоартроз — отклонение, при котором постепенно разрушается хрящ, соединяющий суставы опорно-двигательного аппарата. Со временем и под влиянием факторов клетки в тканях хряща изменяются: размягчаются, становятся тоньше, перестает вырабатываться жидкость, которая работает как «смазка» суставов при движении. Чаще остеоартроз диагностируют у спортсменов, людей старше 50-ти лет, у тех кто страдает от лишнего веса, имеет травмы. Гормональные изменения и у женщин также провоцируют патологию. Начальными признаками недуга являются:
- болезненность после нагрузки и сна,
- «похрустывание» сустава по утрам,
- ограниченная подвижность конечности,
- отечность,
- повышение температуры,
- онемение,
- нарушение чувствительности.