Методы диагностики
Электронейрография (ЭНМГ)- процедура, при которой проводится стимуляция нерва слабыми электрическими импульсами. В других местах нерва измеряется скорость достижения этими импульсами данных точек. Для проведения процедуры на места прохождения лицевого нерва надеваются специальные электроды. Занимает обследование примерно 40 минут, позволяя выявить следующие проявления:
- воспаление нерва (при снижении скорости передачи импульсов);
- разрыв нервного волокна (сигнал не передается);
- возможная атрофия мышц (не все мышечные волокна получают импульс);
- нарушение проводимости нервного столба (мышцы слабо реагируют на сигналы).
Метод электромиографии подразумевает изучение естественных импульсов без применения электрического тока. В некоторые участки мышц лица вводятся игольчатые электроды, которые будут замерять распространение импульсов по волокнам. Исследование проводится в 2 этапа. Сначала импульсы замеряются в расслабленном состоянии, а потом при попытках задействовать мимические мышцы лица. Процедура занимает от 40 минут до часа и может выявить следующие нарушения:
- замедление прохождения импульсов по мышечным волокнам;
- снижение количества волокон, отвечающих на сигнал.
Терапия воспаления
Процесс восстановления длится, в среднем, 8–10 недель. За это время выясняются причины развития неврита (по возможности), снимается воспаление лицевого нерва, осуществляются мероприятия с целью сохранения глаза и недопущения мышечного растяжения на пораженной стороне в случае паралича.
Для последней цели могут проводиться следующие процедуры.
- Фиксация тканей пластырем на больной половине лица; также им можно закрывать веко во избежание пересыхания глазного яблока. Это мероприятие возможно при несильно выраженном параличе.
- Сшивание верхнего и нижнего века между собой показано в том случае, если ослабление мышц выражено сильно, и верхнее веко не прикрывается совсем.
- С этой же целью вводятся в верхнее веко имплантаты.
- В современной медицине предпочтение также отдается ботулотоксину для век. Впоследствии препараты с этим веществом могут использоваться также для пораженной стороны лица в качестве эстетической коррекции и предупреждения осложнений (стягивания и сокращения мышц).
Медикаментозное лечение неврита лицевого нерва предполагает прием следующих лекарственных средств:
- кортикостероиды – снимают воспаление и отек, способствуют проведению импульсов по нервным волокнам;
- обезболивающие – применяются при выраженных болевых ощущениях;
- мочегонные препараты – показаны для снятия отека нерва и тканей;
- противовирусные – даются в тех случаях, когда воспаление лицевого нерва вызвано вирусами простого герпеса и варицелла-зостер (ацикловир);
- спазмолитики – снимают болевой синдром, спазм сосудов, улучшают кровообращение;
- нейротропные препараты – назначают при сокращениях мышц;
- витамины группы B – для восстановления обмена веществ в поврежденных участках.
Неврит лицевого нерва также могут лечить вспомогательными способами: массажем, грязевыми и парафиновыми аппликациями, электрофорезом, УФ-облучением, ультравысокочастотной терапией (УВЧ) и подобным.
Повсеместное их применение в настоящее время достаточно спорно – вследствие не доказанного положительного воздействия и регистрируемых осложнений во время прохождения или после завершения курса.
Основу должно составлять медикаментозное лечение кортикостероидами – именно они в большинстве случаев позволяют избавиться от поражения и предотвратить контрактуры.
Неврит лицевого нерва – такое заболевание, которое характеризуется появлением болей в местах поражения нервного ствола и его параличом. В большинстве случаев, при своевременном обращении к врачу, болезнь излечивается, но возможны осложнения и рецидивы. Иногда встречаются другие варианты неврита, при которых также показана симптоматическая терапия
Важно проводить лечение у врача, а не самостоятельно – это позволит избежать неприятных необратимых последствий
mozgius.ru
Как лечить
Восстановление происходит через 2-2.5 месяца. За данный период воспалительный процесс нерва лицевой зоны проходит, нужно не допустить перерастяжения парализованной области лица. Для этого необходимо:
- зафиксировать лейкопластырем поражённую лицевую часть, прикрыть веко чтобы избежать подсушивания конъюнктивы глаза. Эта процедура выполняется при лёгкой форме неврита, когда паралич слабо выражен;
- сшить нижнее с верхним веком при сильной ослабленности и невозможности закрыть верхним веком глаз, для этой цели также показано имплантирование;
- в медицинской практике в последнее время используется ботулинический токсин для поражённых параличом век. В дальнейшем средства с этим токсином используют при неврите для исправления эстетического внешнего вида лица, чтобы предупредить осложнённые состояния.
Лечение лицевого паралича лекарственными средствами подразумевает применение:
- кортикостероидных препаратов (преднизолона), снимающих отёчное состояние, способствующих нормализации импульсной проводимости по нервам лица;
- обезболивающей группы средств при ярко выраженных болях;
- диуретических средств, необходимых для того, чтобы снять отёчность около нерва (фуросемид);
- антивирусных препаратов, если неврит лицевого нерва вызван простым герпесом, вирусом Varicella–Zoster (герпевир);
- спазмолитических средств, снимающих болевые синдромы, сосудистые спазмы, улучшающие микроциркуляцию;
- нейротропных средств, назначаемых при мышечных подёргиваниях;
- антихолинэстеразных препаратов (прозерина, галантамина), показанных на третьей недели заболевания;
- витаминной группы В, необходимых для того, чтобы восстановить метаболические процессы поражённой зоны.
Нейропатию лица вспомогательно лечат физиотерапевтическими процедурами, включающих классический и точечный массаж, аппликации парафином и лечебной грязью, электрофорезное введение лекарства, ультравысокочастотное воздействие токов.
Массаж с лечебной физкультурой показан с начала второй недели с постепенным нарастанием нагрузки. На третьей неделе показан фонофорез с гидрокортизоном, не лишним будет ультразвук.
Основа лечения состоит в применении кортикостероидных средств, снимающих воспалительный процесс и предотвращающих контрактурные проявления.
Следует помнить, что ранняя диагностика паралича лицевого нерва способствует своевременному лечению до полного исчезновения проявлений нейропатии. В основном, при вовремя начатом лечении заболевание полностью вылечивается, однако, возможны рецидивные течения. Существуют и другое проявление разновидностей неврита лицевого нерва, где также показано симптоматическое лечение. Самолечение кроме вреда и осложнений не принесёт ничего хорошего.
(Пока оценок нет)
Осложнения и профилактика
Считается, что при идиопатической этиологии практически всегда наступает полное выздоровление, тогда как после травмирования или перенесенной инфекции восстановить работу тройничного нерва не получается.
Наиболее серьезным последствием поражения является контрактура мимических мышц, когда пациент ощущает онемение одной половины лица. Фактически часть лица не двигается, ее буквально сводит.
В числе других осложнений значатся блефароспазм (подергивания), атрофия мышц, синкинезия лица, например, при жевании вдруг потечет слеза, конъюнктивит из-за частичного закрытия век.
Рецидив болезни гораздо труднее поддается терапии, поэтому его лучше предотвратить, придерживаясь профилактических мер:
- вовремя лечить все вирусные заболевания, не переносить их «на ногах»;
- стараться не переохлаждаться;
- принимать витаминные комплексы, чтобы избежать дефицита полезных веществ;
- проводить закаливающие процедуры;
- избегать нервного перенапряжения и стрессов.
umozg.ru
Комментарии
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-324974-4’, renderTo: ‘yandex_rtb_R-A-324974-4’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
- Автоматические ворота
- Деревянные ворота и заборы
- Живая изгородь
- Кирпичные заборы
- Конструкции забора и ворот
- Металлические заборы и ворота
- Монтаж забора и ворот
- Ответы на вопросы
- Отделка забора и ворот
- Ремонт забора и ворот
- Реклама на сайте
- Наши специалисты
Постановка диагноза
Неврит в равной степени поражает и детей, и взрослых. Течение болезни подразделяется на три стадии:
- Острая – продолжается до 14 дней.
- Подострая – занимает четыре недели.
- Хроническая – больше месяца.
Результаты лечения зависят от глубины невропатии, насколько быстро был поставлен диагноз, этиологии поражения. У врача редко возникают сомнения относительно характера болезни, поскольку симптомы слишком явные.
Главное – можно быстрее обратиться к специалисту, который установит причину болезни. Для этого назначается МРТ для исключения новообразований в головном мозге. К электронейромиографии прибегают, чтобы установить очаг воспаления, его характер и выяснить: на какой стадии сейчас отклонение.
Невралгия и неврит неуточненные
Рубрика МКБ-10: M79.2
Определение и общие сведения
Синонимы: синдром Алкока, паховые боли, пудендальная невралгия
Паховая невралгия является синдромом хронической невропатической боли, которая усугубляется в положении сидя и которая не имеет соответствующей органической причины. Паховая невралгия часто связана с наличием дисфункции органов таза.
По оценкам, распространенность во Франции 1/6000.
Этиология и патогенез
Причины паховой невралгии остаются неясными. Существует несколько возможных участков компрессии нерва: область задних связок таза (сакротуберозная и сакроспинальные связки), в канале Алкока (в связи с расщеплением апоневроза запирательной мышцы) и серповидная часть сакротуберозной связки. Существует также возможность проксимального ущемления нерва на уровне надгрушевидного канала и дистальное ущемление дорсального нерва клитора/пениса на уровне надлобкового канала. Паховая невралгия также может быть вызвано ездой на велосипеде, родами и рубцеванием тканей после операций или лучевой терапии.
Клинические проявления
Заболевание обычно проявляется в возрасте 50-70 лет. Паховая невралгия проявляется нейропатической болью различной интенсивности в области промежности. Боль описывается как интенсивная, острая, с чувством жжения, иногда онемение. Также сообщалось об ощущение инородного тела в прямой кишке или влагалище (симпаталгия). Боль является односторонней или часто срединной, более интенсивной в течение дня при сидении или при ношении тесной одежды. Боль часто ассоциируется с повышенной чувствительностью в области таза, с дисфункцией мочевого пузыря (поллакиурия, дизурия), аноректальной области (дисгезия, усиление боли при перистальтике) и половой сферы (диспареуния, непереносимость контакта с вульвой, посткоитальное обострение боли, постоянное генитальное возбуждение, эректильная дисфункция), а также миофасциальной боли в области ягодиц. Совместное появление симтомов стволового радикулита является распространенным явлением. Существуют несколько форм паховой невралгии: доброкачественная, регрессивная, со обострениеями, стабильная и тяжелая с прогрессирующим усугублением симптомов.
Невралгия и неврит неуточненные: Диагностика
Диагностические критерии включают в себя наличие болей в зоне иннервации срамного нерва, которые усугубляются в сидячем положении, отсутствие сенсорных нарушений, боли не вызывают пробуждение во время сна и купируются блокадой срамного нерва с помощью анестетиков. МРТ позволяет классифицировать паховую невралгию, основываясь локализации ущемления: Тип I — в седалищной вырезке; тип II — ости седалищной кости и крестцово-седалищной связки; тип IIIA — внутренней запирательной мышцы; тип IIIB — внутренней запирательной и грушевидной мышцы и тип IV — дистальные ветви срамного нерва.
Нормальные результаты МРТ не исключают диагноз паховой невралгии.
Дифференциальный диагноз
Дифференциальная диагностика включает в себя компрессию опухолями нервной ткани (нейрофибромы, шванномы), внешнюю компрессию (эндометриоз, метастазы в кости), инфекции или дерматологические заболевания (хронический уретрит, склероатрофический лишай), другие сакральные невропатии (опоясывающий лишай, герпес), транзиторная прокталгия, послеродовая нейропатия промежности, комплексные регионарные болевые синдромы, нейропатия промежности с участием нижнего ягодичного нерва, седалищный бурсит, синдром грушевидной мыщцы и вульводиния.
Невралгия и неврит неуточненные: Лечение
Ведение включает в себя лечение нейропатической боли (габапентин, прегабалин, дулоксетина, амитриптилин), чрескожную стимуляцию заднего большеберцового нерва, физиотерапию, остеопатию и краткосрочную психотерапию.
Эффект инфильтрации срамного нерва с помощью анестетиков ограничен. При рефрактерных формах была эффективнв трансглютальная декомпрессия срамного нерва. В случаях неэффективности оперативного вмешательства — можно предложить имплантацию нейростимулятора на уровне терминального конуса.
Паховая невралгия существенно влияет на качество жизни, но не оказывает никакого влияния на продолжительность жизни.
wikimed.pro
Народные средства
Лечить воспаленный лицевой нерв можно народными средствами. Предварительно требуется консультация врача, чтобы не усугубить заболевание и достичь желаемого результата. Лучшими народными средствами являются:
- прогревания при помощи соли и песка;
- раствор мумие;
- растирание настойкой белой акации;
- компрессы и чай из ромашки;
- втирание мази из почек черного тополя;
- чай из красной розы.
Для прогревания можно взять стакан соли или обычного песка, накалить на сковороде или в микроволновой печи. После этого нужно все сложить в мешочек из ткани и прикладывать к пораженному месту перед сном на 30 минут в течение месяца. Такая процедура допустима через 7 дней после появления симптомов. Основная польза от нее – тепло, способствующее восстановлению.
Готовый 10% раствор мумие продается в аптеке. Ватный тампон, смоченный в растворе, используют для растирания больной части лица на протяжении 5 минут. Небольшая доза мумие принимается внутрь (0,2 г) вместе с молоком. Так нужно делать около 2 недель. Это позволит дополнительно укрепить периферические нервы (если наблюдается невралгия) и иммунную систему.
Для растираний настойкой белой акации необходимо взять 4 ст. л. ее цветков, настоять в стакане водки на протяжении 1 недели. Растирать нужно 2 раза в день около месяца. Неплохой эффект оказывает ромашка. Нужно взять 3 пакетика и заварить на 1 чашку воды, настаивая 15 минут. Получившийся чай необходимо выпить, а сами пакетики использовать для компрессов. Их следует приложить к коже лица и прикрыть сверху клеенкой и тканью. Цветки ромашки обладают противовоспалительным эффектом, снимают спазм и отек. Процедура проводится на протяжении всего курса лечения болезни.
Свежие или высушенные почки черного тополя измельчаются в сливочном масле. Готовую смесь необходимо наносить на пораженные места раз в день на протяжении 2 недель сразу после прогревания. Это средство помогает снять воспаление, и утоляет боль. Ощутимый эффект наступает примерно через 5-7 дней.
Лепестки розы, залитые кипятком, необходимо настоять в течение 10 минут. Затем выпить 200 мл полученного напитка. Терапия длится месяц. В таком чае содержатся эфирные масла и другие необходимые вещества, которые приносят пользу нервной системе.
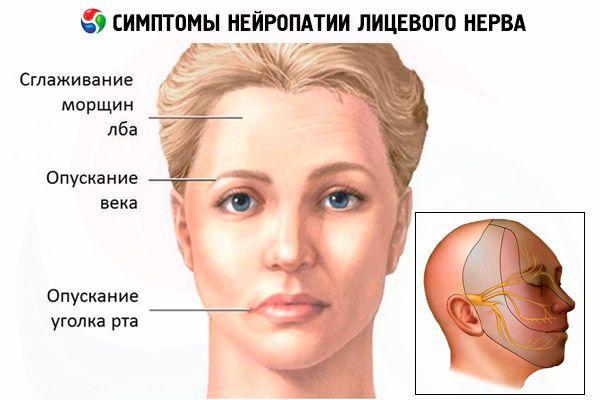
Симптомы нейропатии лицевого нерва
Основным источником возникновения неприятных симптомов является слабость или паралич мышц. Визуально наблюдается искажение мимики лица, ассиметрия.
Симптомы лицевой нейропатии образуют комплекс, который включает в себя:
- Острую боль в области пораженной половины лица.
- Головные боли.
- Невозможность смокнуть веки, наружный угол глаза и угол рта опущены вниз.
- Сглаживание складок носогубного треугольника и морщин на лбу.
- Слезоточивость, которая сменяется сухостью глаз, ощущением «песка» в глазах.
- Повышение внутриглазного давления.
- Слюнотечение (в некоторых случаях).
- Непереносимость шума, яркого света.
- Невнятная речь.
- Потеря вкуса.
Первые признаки могут появиться за сутки до неврита, обычно это тупая боль в области височной кости, которая усиливается при активной мимике лица. Далее боль переходит в острую, которая ощущается независимо от напряжения мышц. Параллельно возникают головные боли и неадекватная реакция на внешние раздражители, такие как свет и шум.
Периферическая нейропатия лицевого нерва, возникающая вследствие отита или мастоидита, может начаться внезапно на фоне боли и дискомфорта в области уха.
Признаки заболевания
Невралгия тройничного нерва симптомы дает достаточно яркие, поэтому диагностика заболевания затруднений не вызывает. Заболевание характеризуется появлением резкой, жгучей боли в лице, возникающей внезапно. Болевой приступ продолжается недолго, в течение максимум 2 минут или секунд (10-20), после чего проходит сам по себе. Как мы уже писали выше, боли возникают в той области, где поражена одна из трех ветвей нерва. Больше всего страдают пациенты, у которых поражены все три ветви тройничного нерва.
Боль всегда возникает на одной половине лица. Иногда она может быть переходящей – затрагивать то одну ветвь нерва, то другую. Боли отдают в глаз, ухо, шею, затылочную область, больные называют такую боль стреляющей, сравнивают с электрическим разрядом.
Приступ невралгии сопровождается судорожными сокращениями лицевых (мимических, жевательных) мышц, при этом больной не кричит, не плачет, а старается минимизировать движения. У пациентов усиливается слюноотделение, слезотечение, потоотделение (см. причины повышенной потливости). Кожные покровы краснеют, могут появляться признаки ринита.
Боль возникает как без видимых причин, так и при дополнительных раздражениях: разговоре, бритье, жевании. В периоды между болевыми приступами никаких признаков заболевания обнаружить не удается. Иногда отмечается легкая болезненность, если надавить на точки выхода лицевого нерва.
Обычно локализация боли остается неизменной в течении нескольких лет. Поскольку пациенты с подобной невралгией чаще жуют пищу на здоровой стороне, со временем на больной части лица могут возникать мышечные уплотнения, дистрофия жевательных мышц, уменьшение чувствительности.
Недуг характеризуется мучительными болями. При сборе анамнеза и осмотре врачи отмечают, что пациенты с ужасом рассказывают о перенесенной боли, стараясь не прикасаться к той области лица, где возник приступ. Больные обычно напряжены, испытывают тревогу в ожидании обострения невралгии
Это нужно учитывать при выборе метода лечения невралгии тройничного нерва – очень важно успокоить пациента, вселить в него уверенность, что лечение будет эффективным и боль не вернется
К какому врачу обращаться? Испытав приступ сильнейшей лицевой боли, особенно, если она проявляется в области челюстей и зубов, большинство пациентов связывают ее возникновение со стоматологическими патологиями. Это неверно. Ваша дорога лежит к врачу — неврологу.
ЦЕРЕБРАЛЬНЫЙ ПАРАЛИЧ И ДРУГИЕ ПАРАЛИТИЧЕСКИЕ СИНДРОМЫ G80-G83
G80 Детский церебральный паралич
Включена: болезнь Литтла Исключена: наследственная спастическая параплегия (G11.4 )
G80.0 Спастический церебральный паралич. Врожденный спастический паралич (церебральный)G80.1 Спастическая диплегияG80.2 Детская гемиплегияG80.3 Дискинетический церебральный паралич. Атетоидный церебральный параличG80.4 Атаксический церебральный параличG80.8 Другой вид детского церебрального паралича. Смешанные синдромы церебрального параличаG80.9 Детский церебральный паралич неуточненный. Церебральный паралич БДУ
G81 Гемиплегия
Примечание• Для первичного кодирования эту рубрику следует ис пользовать только тогда, когда о гемиплегии (полной) (неполной) сообщается без дополнительного уточнения или утверждается, что она установлена давно или су ществует длительно, но ее причина не уточнена• Эту рубрику также применяют при кодировании по множест венным причинам для идентификации типов гемиплегии, вызванной любой причиной. Исключены: врожденный и детский церебральный паралич (G80. -)G81.0 Вялая гемиплегияG81.1 Спастическая гемиплегияG81.9 Гемиплегия неуточненная
G82 Параплегия и тетраплегия
Примечание• Для первичного кодирования эту рубрику следует ис пользовать только тогда, когда о перечисленных сос тояниях сообщается без дополнительного уточнения или утверждается, что они установлены давно или сущест вуют длительно, но их причина не уточнена• Эту руб рику также применяют при кодировании по множествен ным причинам для идентификации этих состояний, выз ванных любой причиной. Исключены: врожденный или детский церебральный паралич (G80. -)
G82.0 Вялая параплегияG82.1 Спастическая параплегияG82.2 Параплегия неуточненная. Паралич обеих нижних конечностей БДУ. Параплегия (нижняя) БДУG82.3 Вялая тетраплегияG82.4 Спастическая тетраплегияG82.5 Тетраплегия неуточненная. Квадриплегия БДУ
G83 Другие паралитические синдромы
Примечание• Для первичного кодирования эту рубрику следует ис пользовать только тогда, когда о перечисленных сос тояниях сообщается без дополнительного уточнения или утверждается, что они установлены давно или сущест вуют длительно, но их причина не уточнена• Эту руб рику также применяют при кодировании по множествен ным причинам для идентификации этих состояний, выз ванных любой причиной. Включен: паралич (полный) (неполный), кроме указанного в руб риках G80 —G82
G83.0 Диплегия верхних конечностей. Диплегия (верхняя). Паралич обеих верхних конечностейG83.1 Моноплегия нижней конечности. Паралич нижней конечностиG83.2 Моноплегия верхней конечности. Паралич верхней конечностиG83.3 Моноплегия неуточненнаяG83.4 Синдром конского хвоста. Неврогенный мочевой пузырь, связанный с синдромом конского хвоста Исключен: спинальный мочевой пузырь БДУ (G95.8 )G83.8 Другие уточненные паралитические синдромы. Паралич Тодда (постэпилептичнский)G83.9 Паралитический синдром неуточненный
Осложнения и профилактика
Несоблюдение предписаний врача, пропуск процедур и приема медикаментов, самолечение и несвоевременное начало терапии могут привести к серьезным последствиям воспаления лицевого нерва:
- атрофия мышц;
- контрактура мышц (стягивание и потеря эластичности);
- непроизвольные сокращения мимических мышц (лицевой гемиспазм и блефароспазм);
- синкинезия лица (неправильное распределение нервных импульсов);
- воспаление роговицы глаза (конъюнктивит) и другие.
ARVE Ошибка: id and provider shortcodes attributes are mandatory for old shortcodes. It is recommended to switch to new shortcodes that need only url
В некоторых случаях болезнь уходит не навсегда. Иногда неврит возвращается на ту же половину лица. Рецидивы заболевания намного хуже поддаются лечению, и выздоровление наступает не всегда. Чтобы болезнь не заявила о себе вновь, необходимо соблюдать профилактические меры:
- Не переохлаждать лицо, избегая даже небольших сквозняков, нахождения под кондиционером. Нельзя выходить на воздух с мокрыми волосами и сидеть в общественном транспорте возле открытого окна. В холодное время обязательно нужно надевать головной убор.
- Лечить своевременно вирусные болезни.
- Не допускать сильных стрессов.
- При возможности ездить на оздоровление в санатории, расположенные в сухих и жарких местах.
- Правильно и сбалансировано питаться.
- Принимать витамины.
- Укреплять организм закаливанием.
- Проводить сеансы самомассажа лица.
Факторы риска
Вероятность возникновения неврита возрастает у и здоровых людей, если они работают в условиях холода, вблизи холодильных установок, кондиционеров или на сквозняке.
Еще одним не менее важным фактором является пирсинг лица, а именно брови, нижней губы или передней трети языка. Во-первых, непрофессиональный прокол может стать причиной травматизации нерва. Во-вторых, даже правильный прокол не гарантирует полной безопасности, так как неполноценный уход за местом прокола, контакт с недостаточно стерильными инструментами, попадание пыли и грязи могут повлечь за собой заражение патогенными микроорганизмами и вызвать острый воспалительный процесс.
Нейропатия лицевого нерва у детей возникает при наличии отягощенной наследственности по данному заболеванию. Если в анамнезе одного из родителей был случай неврита, значит, существует вероятность возникновения у ребенка.
, , , , ,
Профилактика
Общеукрепляющие процедуры, сбалансированное питание, умеренные физические нагрузки и постепенное закаливание позволяют повысить сопротивляемость организма.
Необходимо избегать резких перепадов температур, не переохлаждаться, избегать сквозняков и длительного пребывания возле кондиционера в летнее время года.
Еще одним обязательным пунктом является своевременное лечение заболеваний уха, горла и носа. Лечение должно быть комплексным и эффективным, иначе частично вылеченное заболевание может принять хроническую форму. Соблюдение постельного режима во время болезни не только ускорит выздоровление, но и препятствует возникновению осложнений.
, , , , , , ,
Как проявляется неврит лицевого нерва
Симптоматическая картина яркая, выражается в:
- болевых ощущениях на разных лицевых зонах, в затылочной области, ушном, глазном районе, также болят губы, дёсна, язык. Болезненность обостряется во время касания гиперчувствительного участка, холодового воздействия;
- парализованном состоянии одной стороны лицевой области с мышечной вялостью.
Больной гиперчувствителен к звуковым эффектам, он плохо слышит, плохо воспринимает вкус либо не чувствует его вообще.
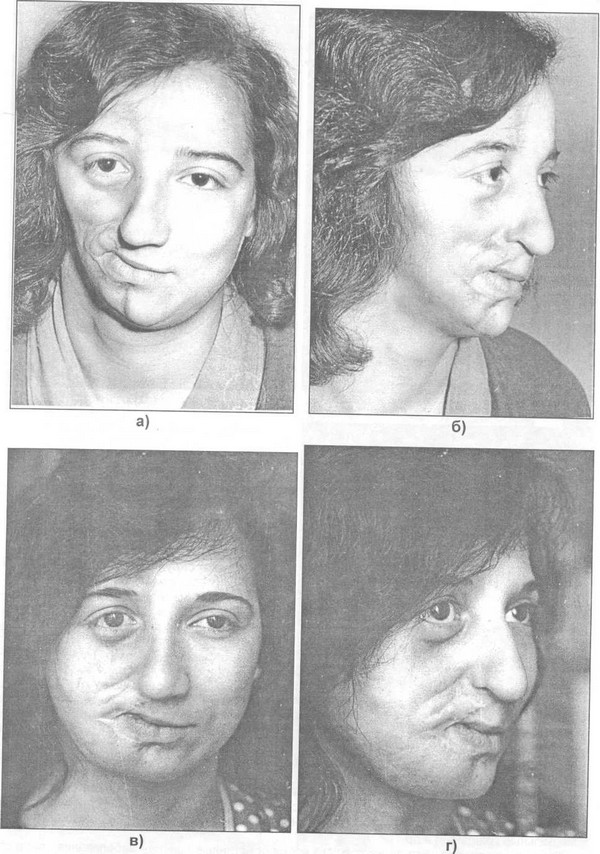
Лицевой паралич, характерный для данной нейропатии, диагностируется просто. У пациента присутствует:
- сглаженность лобной складки воспалённого лицевого участка;
- перекошенность ротовой зоны;
- симптом, при котором больной не может полностью закрыть веками глаз парализованного участка лица, но когда смотрит кверху, то наблюдается закатывание глазного яблока.
Больной в срочном порядке обязан получить врачебную помощь, в случае, если у него не получается сдвинуть брови, выполнить надувание щёк, свистеть или резко подуть, заполнить водой ротовую полость, поморгать одним и вторым глазом или полностью зажмуриться.
Болезнь выражена разными степенями тяжести. В лёгкой форме визуально она почти не заметна, только тщательный врачебный досмотр, при котором доктор обнаруживает трудно закрываемый глаз, ротовую асимметричность. Средняя и тяжёлая форма выражается усугублением состояния в виде умеренной, ярко выраженной, тяжёлой, абсолютной слабостью.
При воспалённом лицевом нерве у больного возможно слюнотечение из угла рта парализованной области, щёчный прикус внутренней стороны при жевании, щека вздувается во время беседы. Речь больного невнятна, говорить ему трудно. В ротовой полости у него сухо, ему хочется пить.
Оперативное вмешательство
В некоторых ситуациях вышеописанные методы лечения не приносят результатов. Если на протяжении 8-10 месяцев не происходит заметных улучшений состояния, то пациенту необходима операция. Затягивать с ней ни в коем случае не стоит, поскольку она эффективна только в 1 год болезни. После этого срока процессы, происходящие в мышцах, уже нельзя остановить.
В большинстве случаев хирургическое вмешательство проводят при ишемическом неврите. При такой форме заболевания нерв пережимается в узком канале. Приводят к такому состоянию длительные воспалительные процессы в ушах и травмы черепа. Не обойтись без операции при неврите, к которому привели разрывы нерва при травме.
В начале операции делается небольшой надрез возле ушной раковины, зачищается место разрыва нерва. Самый благоприятный вариант – возможность сшить лицевой нерв. Иногда приходится прокладывать для нерва другой канал, если его длины не хватает для прямого сшивания. Допускается трансплантация нерва из бедра. Последний способ предусматривает сшивание в 2 местах сразу, что приводит к нарушению проводимости импульсов.
Этиология заболевания
Ученые не установили точную причину заболевания. По международной классификации МКБ 10 болезнь относится к 6 классу – заболеваниям нервной системы и имеет код G51. К воспалению лицевого нерва приводят следующие факторы:
- Переохлаждение организма. В таком состоянии у человека резко снижается иммунитет, сосуды переохлажденного места (щеки) сильно сужаются, вызывая спазм мышечной ткани и сосудов, что приводит к последующему нарушению питания нерва.
- Герпетическая инфекция. Большинство людей имеют ее в своем организме, даже не подозревая это. Любимое место для размножения – нервные клетки.
- Злоупотребление алкоголем. Спирт в больших количествах имеет свойство вызывать воспаление нервов по всему организму, включая и лицевой.
- Гипертония (повышенное кровяное давление) часто провоцирует повышение давления внутри черепа и инсульт. Если разрыв сосуда и кровоизлияние произошли возле лицевого нерва, это вызовет болезнь.
- Беременность (особенно первые 3 месяца). В этот период в организме женщины происходит серьезная гормональная перестройка, которая влияет и на нервную систему.
- Новообразования головного мозга. Бывают случаи, когда опухоль в определенном месте придавливает нерв.
- Атеросклероз. Эта болезнь вызывает закупорку кровеносных сосудов, питающих нерв. Без получения необходимых веществ нейроны погибают.
- Сахарный диабет. Из-за нарушения метаболизма возможно появление очагов воспаления в области лицевого нерва.
- Рассеянный склероз. Одним из проявлений заболевания является разрушение оболочек нервов, образование бляшек.
- Отит и гайморит. Инфекция может распространиться на окружающие ткани, в том числе может пострадать и лицевой нерв.
- Черепно-мозговые повреждения, травмы ушей. От удара могут повредиться и разорваться нервные волокна, может возникнуть отек и воспаление.
- Частые стрессовые и депрессивные состояния, которые негативно влияют на всю нервную систему.
- Стоматологические проблемы. Так как лицевой нерв проходит очень близко от ротовой полости, заболевания зубов и челюсти могут повлечь за собой осложнения, связанные с его деятельностью.
Многие из данных причин вызывают спазм кровеносных сосудов, расширение капилляров, в которых застаивается кровь. Проникая через стенки капилляров, кровяная жидкость собирается в промежутках между клетками. Это вызывает отечность тканей, сдавливание вен и лимфатических сосудов, затруднение оттока лимфы. В некоторых случаях неврит имеет не воспалительный характер (нейропатия).
Применение электрофореза
Электрофорез с Дибазолом, Прозерином, Нивалином, Калием и витамином B1 назначают при воспалении нервных волокон, нарушении метаболизма клеток и атрофии мышц. Суть процедуры в том, что лекарственные вещества вводятся в организм человека посредством постоянного электрического тока слабого напряжения и силы. Физиотерапевт увеличивает силу тока, пока не будут ощущаться небольшие покалывания на коже. Может понадобиться до 20 процедур длительностью от 10 минут до получаса.
При параличе лицевых мышц, их контрактуры, болевых ощущениях, повреждениях нервных волокон могут назначить диадинамотерапию. Во время процедуры над местами прохождения нервов накладывают намоченные теплой водой прокладки из ткани с электродами, затем через них подают электрические импульсы. Они попадают сквозь кожу в мышцы и сокращают их, разгоняя жидкость, борются с воспалением, способствуют восстановлению нервного волокна. 1 процедура длится до 20 минут, и повторяется от 10 до 30 раз.
При подостром этапе воспаления нерва и параличе мышц бывают показаны парафиновые и озокеритовые аппликации. Благодаря тепловому, механическому и химическому действию аппликаций ускоряется регенерация пораженных нервных волокон, и предотвращаются последствия воспаления. На кожу лица наносят тонкий слой разогретого парафина или озокерита, дожидаются, пока он застынет, и наносят еще несколько слоев. После этого все накрывается целлофаном и тканью. Продолжительность манипуляции около 40 минут. Необходимо примерно 10 сеансов. После любой вышеописанной физиопроцедуры запрещено выходить на холод.
Через неделю после воспаления лицевого нерва можно проводить специальный массаж. Для этого нужно обратиться к специалисту, так как такой массаж имеет ряд особенностей. Непосредственно перед массажем нужно разогреть шейные мышцы при помощи наклонов и поворотов головы. Во избежание головокружения, наклоны и обороты нужно выполнять в медленном темпе. Массаж начинается с затылка и шеи, тем самым подготавливая лимфатические сосуды.
Для достижения нужного эффекта необходимо массировать как пораженную, так и здоровую часть головы. Чтобы не допустить болезненных ощущений, действия массажиста должны быть поверхностными, поглаживающими вдоль путей оттока лимфы. Сами лимфатические узлы массировать нельзя, чтобы не допустить их воспаления. Упражнения выполняются в течение 10 минут. Курс терапии состоит из 10 процедур.