Лечение подагры
Основным принципом терапии подагры является контроль содержания мочевой кислоты путем подавления ее продукции и ускорения выведения из организма. Назначается диета, исключающая потребление рыбных и мясных бульонов, мяса животных, почек, печени, легких, алкоголя. В рационе питания вводится ограничение на бобовые и овощные культуры (фасоль, горох, бобы, шпинат, щавель, редис, баклажаны, спаржу, цветную капусту), грибы, икру, некоторые виды рыбы (сардины, балтийскую сельдь и др.). При подагре потребность в калориях удовлетворяется за счет углеводистой пищи, поэтому пациентам следует контролировать свой вес. В умеренных количествах разрешается употреблять в пищу яйца, крупы, нежирную рыбу, баранину, говядину. При подагре требуется ограничение солевой нагрузки и прием достаточного объема жидкости (до 3-х литров в сутки).
Медикаментозный подход к терапии подагры направлен на купирование острых подагрических атак, их предотвращение в дальнейшем, предупреждение отложения уратов в суставах и почках. Для купирования приступов подагры используются НПВП (индометацин), растительные алкалоиды (колхицин), местные мази и гели. В качестве антирецидивной терапии при подагре назначается колхицин в малых дозах или антигиперурикемические препараты. Целью лечения подагры является понижение концентрации мочевой кислоты в крови в 2 раза ниже нормы, требуемое для растворения уратных кристаллов. Для активизации выведения мочевой кислоты производится назначение урикозурических препаратов – пробенецида, сульфинпиразона, азапропазона, бензбромарона. К средствам, ингибирующим продукцию мочевой кислоты, относятся аллопуринол.
При атипичной форме подагры, протекающей со скоплением внутрисуставного выпота, производится его пункционная эвакуация. Проведение сеансов экстракорпоральной гемокоррекции направлено на снижение концентрации мочевой кислоты и уратных солей, подавление воспаления и снижение дозировки принимаемых препаратов. Физиотерапевтическое и курортное лечение при подагре проводится в ремиссионной стадии. Проведение УФО области заинтересованного сустава в острую фазу в ряде случаев помогает прекратить начавшийся приступ подагры.
Источники
- http://EtoSustav.ru/pd/rentgen-pri-podagre.html
- http://spina-doctor.ru/sustavnoy-sindrom-pri-obostrenii-podagry/
- https://OsteoKeen.ru/pd/rentgen-pri-podagre.html
- https://OsteoKeen.ru/pd/sport-pri-podagre.html
- http://www.krasotaimedicina.ru/diseases/rheumatology/podagra
Острая фаза заболевания
В острой фазе рекомендовано назначение постельного режима, правильное питание по диете №6 и использование фармакологических препаратов. На время купирования острой фазы может быть также назначена и диета № 6е, которая включает в своё меню только жидкие продукты (молоко, кисломолочные продукты, компоты, соки, супы). Нужно существенно увеличить в это время потребление жидкости пациентом: количество выпиваемой жидкости в программе питания должно составлять чуть более 2-ух литров за сутки. Данная схема питания предназначена также для пациентов, у которых часто возникает диспепсия, связанная с применением фармакологических препаратов, направленных на купирование подагры.
При подагре, которая сопровождается появлением хронической почечной недостаточности, рекомендовано использование лечебной схемы питания номер 7р, которая включает в рацион пациента в большей степени растительные белки.
Хроническая почечная недостаточность при подагре характеризуется положительным прогнозом. В связи с этим, при составлении рациона отсутствует необходимость резко снижать общую концентрацию белка в диете, при этом нужно акцентировать свой выбор на употреблении в пищу большого количества белков животного происхождения. Если ограничить пациенту белок до 70 г. в день, концентрации мочевины, креатинина и мочевой кислоты остаются в пределах нормы. При этом, получается нормализовать азотистый баланс, физиологический уровень белка в организме и поддерживать массу тела в нужном весовом диапазоне.
Стол номер 7. Диета для почек
Цели диеты – обеспечение правильного питания пациента, снижение неблагоприятного воздействия азотистых шлаков на выделительную систему путём снижения их количества в организме, улучшение функциональности работы почек, нормализация работы сердца и сосудов, а также репарация функций ЦНС, здоровья костей, состояния ЖКТ и предотвращение развития хронической почечной недостаточности.
Описание лечебной диеты
Диета предусматривает ограничение в потреблении соли, включение достаточного количества растительных белков (до 80% от общего количества белка) и исключает приём в пищу продуктов, содержащих пурины.
Пища не солится, готовится на пару, варится либо запекается.
Состав диеты
Белки – 70 г, жиры – 75 г, углеводы – 400 г. Калорийность рациона составляет 2700 ккал. Принимать пищу необходимо дробно – по 6 раз в сутки.
Рекомендуемые продукты на диете
Хлеб, несдобные булки, хлебцы, овощные супы (кроме горохового), окрошка, сырые, варёные или тушёные овощи, салаты, паровые котлеты, запеканки с овощами, зелень, лук, блюда из круп, каши, макароны, лапша, сливочное масло, сыры, яйца, творог, фрукты, фруктовые соки, компоты, мёд, желе, чай, кофе, травяные сборы, щелочная вода, сметанный соус, подливки, растительные масла.
Молочная продукция, хрен, редис, горчица, уксус – минимизируется
Запрещены к употреблению: острые продукты, соленья, копчёное мясо и рыба, консервированные продукты, грибы, бобы, алкогольные напитки.
Диета № 7р назначается на длительное время. Необходимо также регулировать потребление соли и следить за количеством выпиваемой жидкости. Бессолевая схема питания способствует нормализации водно-натриевого баланса, при этом, если у пациента проявляются отёки, контроль за потребляемой жидкостью должен быть ужесточён. При частом мочеиспускании следует включать в меню продукты, которые содержат большое количество калия: сухофрукты, абрикосы, виноград, гречка, картофель и т.д.
Для длительного нахождения на диете с целью улучшения вкуса рекомендовано добавлять в блюда зелень и лимонный сок.
Диагностика заболевания
Чтобы назначить эффективное лечение подагры, необходимо провести качественную диагностику.
В качестве диагностических методов могут использоваться:
- Рентгенография;
- Лабораторное исследование.
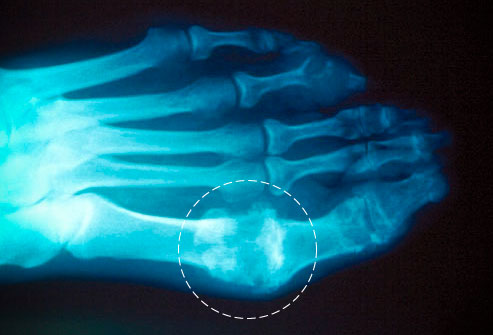
Рентгенография
На ранних стадиях заболевания метод рентгенографии не показывает характерных изменений в суставах.
Фото: подагра на снимке
При хронической форме подагры рентгенография определяет деструкции констнохрящевых зон:
- сужение суставных щелей из-за разрушения хряща;
- выраженные дефекты костных тканей;
- процесс эрозирования поверхности суставов;
- характерные уплотнения мягких тканей, которые окаймляют суставы;
- при вторичном остеоартрозе к перечисленным признакам добавляется краевой остеофитоз.
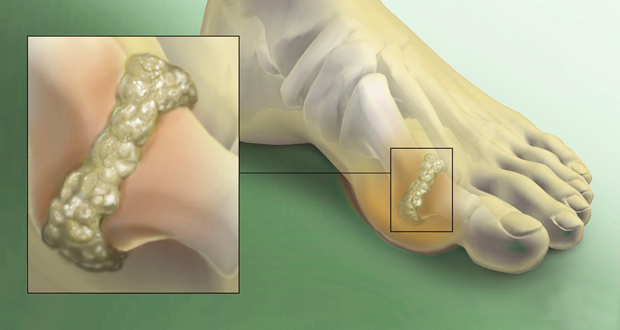
Самым типичным для подагры признаком является выраженный дефект костной ткани, образующийся в первом плюснефаланговом суставе и суставной зоне кистей.
Выделяют 3 типа рентгенографического исследования при хронической форме подагрического артрита:
- Исследование крупных кистов в субхондральной зоне
- Обследование крупных кистов, расположенных вблизи суставов, и мелких эрозий на поверхности суставов.
- Исследование больших эрозий, которые занимают 1/3 часть суставной поверхности.
Фото: подагра на снимке
Лабораторное исследование
При изучении специалистами подагры особое внимание уделяется такому исследованию, как лабораторный метод. На основании полученных данных определяется объем мочевой кислоты к кровяной сыворотке и устанавливается ее клиринс:
На основании полученных данных определяется объем мочевой кислоты к кровяной сыворотке и устанавливается ее клиринс:
- В норме показатель мочевой кислоты в крови составляет 0.3 ммоль на литр в суточной дозе мочи, а среднее значение клиренса составляет 9.1 мл-мин.
- Если имеет место острый приступ подагры, объем мочевой кислоты в кровяных клетках увеличивается. В тяжелых случаях он может достигнуть 0.9 ммоль на литр.
Во время подагрического приступа в крови пациентов увеличивается содержание СОЭ и лейкоцитов и наблюдается слабоположительная реакция, в то время, как в нормальном состоянии такая реакция носит положительный характер.
Нередко лабораторные анализы подтверждают патологию почек — в данном случае:
- плотность мочи снижается;
- наблюдается альбуминурия в небольших объемах;
- выявляется микрогематурия и лейкоцитурия.
Также производится исследование синовиальной жидкости и синовиальной оболочки сустава:
- низкая вязкость жидкости и высокий цитоз говорят о хроническом течении подагры;
- гиперемия синовиальной оболочки и ее отек обнаруживаются в период острых приступов подагры.
Кроме того, исследуют состав крови: у больных подагрой часто наблюдается увеличение триглицеридов в кровяных клетках, которое свидетельствует о наличии нарушений в липидном обмене.
Причины возникновения заболевания
Подагрический артрит – заболевание, связанное с нарушением обменных процессов. Отложение уратов в суставах пальцев, кистях, коленях, локтях, стопах обрекает пациента на ожидание мучительных приступов, длящихся от двух-трёх дней до полутора месяцев.
Предупредить развитие патологии поможет знание факторов, провоцирующих подагру. Некоторые вещи невозможно изменить, например, наследственную предрасположенность, но во многих случаях профилактика подагрического артрита достаточно проста.
Основные причины суставной патологии:
- пристрастие к блюдам из мяса и субпродуктам. Нарушение обмена мочевой кислоты вызывает избыток особых веществ – пуринов;
- частое употребление красного вина и пива, какао, чая, бобовых, некоторых видов рыбы (сельди, сардины);
- лишний вес;
- наследственная предрасположенность;
- длительный приём диуретиков (мочегонных препаратов).
Подагра чаще развивается у мужчин, группа риска – лица мужского пола старше 40–45 лет. Женщины страдают от приступов подагрического артрита реже. Негативная симптоматика развивается после 50 лет, в период климакса по причине снижения количества женских половых гормонов, регулирующих обмен мочевой кислоты.
Упражнения, способствующие выздоровлению

При заболевании суставов рекомендуют заниматься на велотренажере в спортзале или дома. А также делать дыхательную гимнастику, больше гулять на свежем воздухе, отдыхать, так как от психического состояния человека зависит и его самочувствие. При физических упражнениях постепенно нужно увеличивать нагрузку, чтобы был эффект. Упражнения разделены на категории и зависят от того, какая часть тела поражена подагрой.
При поражении локтевых суставов
Столкнувшись с кристаллическими образованиями на локтях важно придерживаться такой инструкции для облегчения боли:
- висеть на турнике;
- разводить и сводить руки с утяжелителями;
- поднимать локтевые суставы в согнутом положении до уровня плеч и отводить назад;
- вращать локтями.
Если кристаллическое новообразование локализуется в плечах
При проведении гимнастики руки должны быть напряжены. Добиться результата помогут такие тренировки:
- Стоя лицом к стенке развести руки в сторону и постепенно поднимать их, перебирая пальчиками рук по стенке. Выложиться настолько, насколько позволит гибкость в плечах.
- Махи вправо и влево, вверх—вниз.
- Руку, на которой образовалась подагра, отвести за спину, ладонь развернуть так, чтобы она смогла обхватить какую-нибудь трость. Второй рукой взяться за другой конец взятого предмета и совершать движения вверх-вниз.
- Вытягивать ручки вперед с развернутыми друг к другу ладонями и возвращать в исходное положение.
- Развести в стороны руки на уровень плеч, ладошки должны «смотреть» вниз. Опускать впритык к туловищу и возвращать в исходное положение.
При поражении пальцев и запястья
Важно и нужно делать гимнастику больных кистей рук. Гимнастика для большого пальца руки:
Гимнастика для большого пальца руки:
- Вращение пальца в одну и другую стороны.
- Соединять пальчик с другими, чтобы образовалась буква «О».
- Сгибать конечность руки.
- Касаться суставов и кончиков других пальцев.
Физические нагрузки для кисти:
- Кисть сжимать и разгибать в кулак.
- Сводить пальцы и фаланги вместе.
Когда проблема в ногах
Подагра образуется в основном на нижних конечностях человека, поэтому заниматься спортом с нагрузкой на ноги особенно важно. Упражнения подробнее описаны в таблице:
| Упражнение | Описание |
| 1 | Сесть на пол, выпрямить ноги и сгибать их с сопротивлением |
| 2 | В положении лежа свести колено с напряжением, а затем без напряжения |
| 3 | Сидя или лежа на полу поочередно поднимать ноги вверх |
| 4 | Сидеть на стуле и поднимать ноги параллельно полу, сгибать голеностопы и рисовать ступнями круг |
| 5 | Сесть на ровную поверхность, вытянуть ноги и согнуть их в коленном суставе, затем свести стопы вместе |
Важно не пренебрегать собственным здоровьем и выполнять правильно вышеуказанные упражнения, не прилагая чрезмерных усилий, так как перегрузка организма может привести к ухудшению самочувствия. Чтобы этого не допустить необходимо строго следовать рекомендациям лечащего врача
Занятия спортом — правильно сделанный выбор, который поможет добиться полного выздоровления и хорошей формы.
Упражнения при подагре и подготовка к ним
Перед тем, как начинать делать комплекс физических упражнений при подагре, необходимо учесть:
- характер болезни;
- «самочувствие» суставов;
- сердечнососудистую систему и ее состояние.
Разновидности упражнений при подагре по количеству задействованных людей:
- групповые;
- индивидуальные.
Заниматься в группе или индивидуально зависит от степени заболевания и общего состояния организма. Групповые упражнения представляют собой обычную лечебную гимнастику, которая направлена на общее улучшение состояния всего организма. Также хорошим средством в таком случае являются активные игры. Лечение подагры включает в себя также подвижные игры. Но необходимо помнить об аккуратности и постепенной нагрузке своего организма.
Кроме этого, нельзя пренебрегать упражнениями для дыхания, они являются обязательной составляющей упражнений. Только правильно построенный комплекс упражнений поможет в облегчении хронической формы заболевания. Индивидуальные упражнения имеют место быть тогда, когда организм не готов для групповых. Индивидуальная форма используется при подостром характере болезни. В этом случае, основу упражнений составляет гимнастика для суставов. Также важными компонентами являются все те же упражнения для дыхания и пешие прогулки.
Подробнее о последнем: пешие прогулки по приятной погоде доставляют Вам кроме радости и удовольствия также и пользу для Ваших суставов. Так зачем же пренебрегать таким полезным удовольствием? Вот только следует при каждом движении прислушиваться к своему организму, чтобы не усугубить подагру ног.
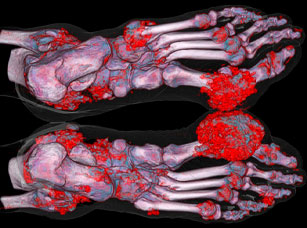
Рентген как один из методов диагностики
Рентгеновские снимки помогают точно определить вид заболевания. Этот тип диагностирования является одним из самых точных, так как никакой другой метод не способен дать конкретную классификацию недуга. Например, во время обострения резко снижается уровень уратов — они все уходят в больной сустав, поэтому анализ крови уже не может определить подагру.
Рентгенологические признаки подагры
Главный признак, помогающий подтвердить подагрический артрит — «симптом пробойника». На рентгене такая патология выглядит, как кистозное формирование, располагающееся на краю кости с четкими границы. Чем больше включений кальция в новообразованиях, тем они лучше видны на снимках. Эта методика диагностирования выделяет и другие рентгенологические признаки:
- расширение сустава за счет отложения мочевой кислоты;
- изменения концевых участков костей.
Основные сведения о лечении подагры
Лечение подагры должно быть направлено, прежде всего, на устранение причин, приведших к возникновению патологии. Борьба с симптомами – это лишь половина дела.
Комплексный терапевтический подход в отношении подагры предполагает задействование медикаментов нижеперечисленных групп:
- противовоспалительных препаратов на нестероидной и стероидной основе;
- лекарственных средств для уменьшения выработки мочевой кислоты и ускорения ее выведения.
При подагре врач назначает сразу комплекс препаратов
Дополнительно применяются средства народной медицины и, разумеется, диета.
Народные рецепты и диета как дополнение к лечению подагры
По каким симптомам можно распознать заболевание
Подагру можно распознать по двум основным симптомам:
- по приступу артрита;
- по наличию подагрических узлов.
Главный клинический симптом подагры – приступы острого артрита, которые:
- появляются внезапно (как правило, в ночное время);
- быстро прогрессируют;
- сопровождаются головными болями, появлением опухоли, которая приобретает бардовый оттенок, и увеличением температуры тела до 38 градусов.
- злоупотребление алкогольными напитками;
- микротравмы, появляющиеся в результате длительной ходьбы или ношения узкой обуви;
- физические перегрузки;
- инфекции типа гриппа или ангины.
Еще один распространенный симптом – подагрические узлы.
Такие узелки поражают суставы постепенно, от чего боль усиливается.
Рис.: подагрический узел
При длительном наблюдении за больным можно выявить три основных варианта течения заболевания:
Легкое: приступы артриты появляются не более 2-ух раз в год и поражают 1-2 сустава. При рентгенографии не выявляются явные признаки деструкции суставов.Среднетяжелое: в этой форме частота приступов может достигать 4 раз в год и сопровождается поражением 3-4 суставов.Тяжелое: частота приступов в год составляет – 5 и более. Здесь происходит множественное поражение конечностей, которое характеризуется выраженной деструкцией костных суставов.
Клиническая картина заболевания
Клиническая картина подагры выглядит следующим образом:
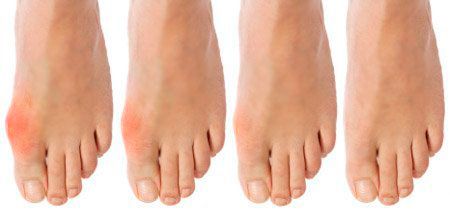
- Возникают резкие боли в плюснефаланговом суставе (первом). Чаще болевые приступы беспокоят пациента в ночное время.
- Плюснефаланговый сустав опухает, наблюдается шелушение и гиперемия кожи.
- Спустя несколько часов может начаться лихорадка, озноб.
- У пострадавшего увеличиваются болевые приступы, которые обуславливают неподвижность пораженных конечностей.
- Спустя 6 дней подагровые приступы могут исчезнуть полностью: нормализуется температура тела, исчезает дисфункция сустава.
Фото: прогрессирование подагрического приступа
Выделяют формы первых приступов:
- Ревматоидоподобная. Она характеризуется приступами затяжного характера, которые локализуются в зоне ручных кистей и двух средних (крупных) суставах.
- Псевдофлегмонозная. Появляются резкая отечность кожи, большая лихорадка и гиперлейкоцитоз.
- Полиартрит. Представляет собой поражение нескольких суставов.
- Подострая форма. Локализуется в зоне большого пальца ноги.
- Астеническая. Характеризуется легкой гипермией кожи и болями в суставах, которые могут сопровождаться небольшими припухлостями.
- Периартритическая. Она локализуется в сухожилиях, может уплотняться и увеличиваться в размерах.
Следующие острые приступы подагры могут возникать с различным временным интервалом.
Каждый последующий приступ поражает большее количество конечностей и суставов.
Повторному приступу подагры часто предшествует характерные покалывания в пораженном суставе.
Люмбальная пункция — что это такое? Узнайте тут.
Диета при обострении подагры
Если в анамнезе человека имеется диагноз подагра, очень важно правильно питаться, ведь ряд продуктов питания привносят в организм человека дополнительное количество мочевой кислоту, которой и так в избытке, что только усугубляет патологическую картину. Поэтому диета при обострении подагры – это неотъемлемый элемент лечения
Такому больному необходимо контролировать поступление в свой организм избыточных пуринов.
Из рациона питания такого больного необходимо исключить (или свести к минимуму):
- Алкоголь.
- Курение (никотин).
- Крепкий чай.
- Субпродукты: печень, язык, мозги, почки.
- Уменьшить потребление мяса, даже нежирных сортов до 200 — 300 г в неделю.
- Суточное потребление соли – не более 5 г.
- Жирные сорта рыбы.
- Пряности и соленья.
- Крепкий кофе.
- Консервы и копчености.
- Любые насыщенные бульоны.
- Грибы.
- Бобовые культуры.
- Свежие фрукты и овощи. Допускается прием только термически обработанных продуктов.
- Шоколад.
- Свежая сдоба.
- Икра.
- Какао.
- Сухофрукты.
Допускается оставить в рационе:
- Каши и супы на основе любых круп.
- Яйца.
- Кисломолочные продукты.
- Допускается прием только термически обработанных овощей и фруктов.
- Молоко в небольших количествах.
- Натуральные свежевыжатые соки, компоты, морсы.
- Ягоды.
- Цельные злаки.
- Черствый вчерашний хлеб.
Медики таким пациентам рекомендуют на протяжении недели делать один – два разгрузочных дня, на протяжении которого необходимо принимать только один кефир, либо творог с кефиром. Допускается и яблочная разгрузка (или другой монопродукт).
Не следует допускать переедания (перейти на пяти – шести разовое питание) и голодания. Объем одной порции – не более 200 мл.
Если питаться согласно диете и выполнять остальные рекомендации доктора, то обострение заболевания можно быстро купировать, а затем и вообще перевести болезнь в состояние ремиссии.
- Идти к врачу или лечить дома при обострении недуга?
- 1. НПВС
- 2. Колхицин
- 3. Кортикостероиды
- 4. Местные средства
- 5. Режим
- 6. Диета
- 7. Обильное питье
- Заключение
Приступ подагрического артрита – состояние весьма мучительное, сопровождающееся острыми, невыносимыми болями. Чтобы быстрее снять боль, лечение подагры при обострении следует начинать сразу же после возникновения симптомов. Для периода обострения не подходят препараты, которые врач назначил вам для планового лечения подагры и профилактики приступа.
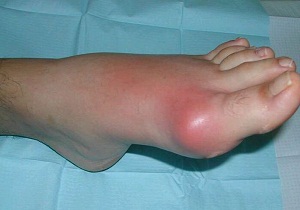
Сустав большого пальца стопы, пораженный подагрой при обострении
Приступ подагры снимают, применяя комплекс мероприятий:
-
лекарственные препараты из группы НПВС;
-
колхицин (если был рекомендован ранее вашим врачом);
-
кортикостероиды (строго по назначению врача);
-
местные средства;
-
режим;
-
диета;
-
обильное питье.
При раннем начале лечения приступ подагры удается купировать в течение первых 3-х дней, тогда как без лечения и в случае пренебрежения рекомендациями болевой синдром может затянуться на несколько недель.
Далее в статье я расскажу подробнее, что можно и нужно делать при обострении подагры, какие препараты и местные средства использовать, какими должны быть режим и питание больного. Также вы узнаете, когда необходимо посетить врача, и что следует предпринимать для предотвращения новых приступов недуга.
Идти к врачу или лечить дома?
Боли в суставе при подагре настолько мучительны, что пациенты буквально не находят себе места, и нередко у них возникает желание немедленно обратиться за специализированной помощью. Однако в большинстве случаев с обострением подагры вполне реально справиться самостоятельно.
Консультация врача – артролога, ревматолога, хирурга или терапевта – показана только в следующих четырех случаях:
-
Необходим больничный лист.
-
Обострение возникло впервые, и вы не уверены в том, что это подагра.
-
Болевому синдрому сопутствуют другие нарушения – озноб, повышение температуры, резкая слабость, падение или повышение артериального давления и т. д.
-
Вы предприняли все возможные меры, но боль в суставе не снимается или снимается плохо.
Во всех остальных ситуациях, когда диагноз известен, а основным симптомом обострения подагры является боль в суставе – можно ограничиться лечением дома (по прежним назначениям вашего врача), при необходимости корректируя терапию.
Целевые упражнения
Водные тренировки
Лечебное принятие водных процедур предполагает действия:
- Гулять по воде, зайдя по пояс. Ноги должны уверенно касаться поверхности. Сначала делайте медленные шаги, затем постепенно увеличивайте темп. При ходьбе высоко поднимайте колени – это придаст большей эффективности.
- Зайти в воду по талию, встать спиной к стене бассейна, подняться на цыпочки и удерживаться в таком положении на несколько секунд. Затем полностью расслабиться. Выполнять движение 10 раз.
- Погрузиться в воду до груди, одной рукой держаться за стенку бассейна, а ногами поочередно качать в стороны по 7 раз.
- Поднимать нижние конечности в стороны, опуская их в медленном темпе. Для начала хватит 5 упражнений.
- Приседать в воде, встав спиной к стенке бассейна. Начинать занятие с 5 раз, чтобы не травмировать колени.
Гимнастика в зале
Эффективны тренировки не только в воде, но и в спортивном зале. Они легкие, но проводить их желательно под присмотром специалиста. Рассмотрим целевые упражнения для ног.
Программа для воздействия на тазобедренный сустав:
- Поднимать нижние конечности из положений стоя или лежа на спине.
- Лечь, вместе или поочередно прижимать согнутые в коленях ноги к животу.
- Стоя делать круговые движения бедрами и поворачивание ими – то внутрь, то наружу.
Занятия для коленного сустава:
- Сидеть на стуле и с усилием вытягивать колено.
- Лечь на спину, сгибать и выпрямлять ноги.
- Сесть, выпрямить конечности, затем согнуть их в коленях с большим напряжением и опять вытянуть.
- В положении стоя сгибать и выпрямлять ноги.
Упражнения для голеностопного сустава:
- В сидячем положении выпрямить нижние конечности, согнуть их в области стоп, делать круговые движения ступнями.
- В той же позе согнуть стопы, повернув их внутрь и соединив подошвами.
- В любом положении делать сгибания пальцев. Можно всех вместе, а можно сначала сгибать с помощью руки большой палец, а потом все остальные поочередно.
Все движения должны быть плавными, нельзя допускать резкости. Повторять каждое занятие нужно не более 5 раз для начала. Со временем количество подходов можно увеличивать.