НЕВРОПАТИЯ в неврологии
НЕВРОПАТИЯ в неврологии (neuropathia; греч, neuron нерв + pathos страдание; син.: полиневропатия, нейропатия) — состояние, в основе к-рого лежат поражения периферических нервов первично-дегенеративного характера, вызванные различными причинами — интоксикациями (в том числе алкоголем), дефицитом витаминов (В1, В12, пантотеновой к-ты), сосудистыми, аутоиммунными, неопластическими процессами, при нек-рых наследственных заболеваниях. Наиболее часто Н. встречается при сахарном диабете, узелковом периартериите, хрон, алкогольной интоксикации. Компрессия нервных стволов и питающих их сосудов в узких каналах (связочных, костных) приводит к компрессионно-ишемическим невропатиям различной локализации — так наз. туннельным синдромам (см.).
Полирадикулоневропатию (поражение нервных корешков и нервов) при ахилии описал П. М. Сараджишвили в 1946 г. (см. Нейроахилический синдром).
Морфологическая картина зависит от типа пораженных волокон. Мякотные волокна подвергаются аксональной дегенерации и сегментарной демиелинизации. В них наблюдается гиперплазия леммоцитов (шванновских клеток), появление образований в виде отростков, луковиц. При Электронно-микроскопическом исследовании обнаруживаются накопление нейрофиламентов, увеличение количества митохондрий и плотных телец в пораженных и утолщенных аксонах. При поражении безмякотных нервов возможно уменьшение плотности и диаметра нервных волокон, денервационная атрофия в мышцах.
Клиническая картина полиморфна. Двигательные нарушения проявляются слабостью в руках и ногах, преимущественно в дистальных отделах, мышечной гипотонией. Чувствительные расстройства характеризуются парестезиями, гипестезиями, анестезиями или гиперестезиями, болями в мышцах и по ходу нервных стволов. Отмечается сухость кожи или гипергидроз, трофические язвы, мышечная гипотензия. Сухожильные (чаще ахиллов) и периостальные рефлексы обычно снижаются. Характерны количественные и качественные изменения электровозбудимости нервов и мышц. Электровозбудимость мало изменяется при аксональной дегенерации, вызванной экзогенными причинами. Резко снижается скорость проведения при сегментарной демиелинизации, к-рая наступает при нек-рых заболеваниях, в частности наследственных, — амиотрофии Шарко—Мари—Тута (см. Амиотрофия), гипертрофической полиневропатии Дежерина — Сотта (см. Дежерина — Сотта гипертрофический неврит), болезни Рефсума (см. Рефсума синдром) и др.
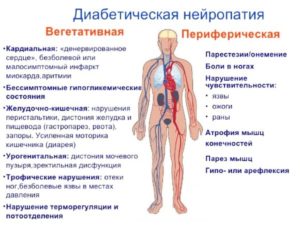
Хорошо изучены диабетические невропатии, к-рые делят на вегетативные и соматические. Вегетативные Н. встречаются у пожилых больных с доброкачественным течением диабета. Их основной симптом — боли в ногах, чаще по ночам, иногда в виде каузалгий; нарушается вибрационная чувствительность на ногах и меньше на руках, возможны трофические изменения кожи, снижаются ахилловы, иногда и коленные рефлексы. Соматические Н. встречаются у лиц молодого возраста с тяжелым течением диабета; они характеризуются резкими болями по ходу пораженного нерва, расстройствами чувствительности по мононевритическому типу и нередко симптомами натяжения нервных стволов, напр, симптомом Бехтерева (см. Бехтерева рефлексы, симптомы), симптомом Ласега и симптомом Нери (см. Радикулит).
Течение Н. обычно хроническое, но может быть и острое.
Диагноз устанавливают на основании анамнеза, характерной клин, картины, исследований электровозбудимости и биопсии (мышц, нервов).
Лечение. Проводится лечение основного заболевания. В случаях невыясненной этиологии целесообразно применять витамины, физиотерапевтические процедуры. При неэффективности консервативного лечения компрессионных Н. показано оперативное вмешательство.
Библиография: Панченко Д. И. Заболевания нервных стволов, Киев, 1966; Сараджишвили П. М. О так называемом нейро-ахилическом синдроме (полирадикулоневриты), Невропат, и психиат., т. 51, в. 5, с. 79, 1951; X о досовская С. В. К вопросу о наследственных полиневропатиях, в кн.: Периферическая нервная система, под ред. И. П. Антонова, в. 1, с. 126, Минск, 1978; S 1 u g a E. Polyneuropathien, Typen und Differenzierung, B.— N. Y., 1974.
Диагностика и лечение
Диагностика заболевания основывается на выявлении вегетативных расстройств и причин, повлекших развитие этого состояния. В первую очередь врач собирает анамнез: наличие симптомов, какие заболевания были перенесены, наследственную предрасположенность.
Чтобы выявить причину, необходимо сдать общий анализ крови и обязательно тест на уровень сахара, и проконсультироваться у различных специалистов, чтобы исключить наличие сопутствующих заболеваний.
К основным инструментальным методам диагностики относятся:
- Ортостатическая проба.
- Тест Вальсальвы.
- Измерение частоты сердечных сокращений.
- ЭКГ.
- Исследование нервной проводимости.
- Электромиография.
- Биопсия нерва и кожи.
- Компьютерная томография.
- МРТ.
Для диагностики могут понадобиться дополнительные лабораторные исследования:
- пункция спинномозговой жидкости;
- иммунограмма;
- ПЦР на инфекции, антитела к волчанке и другим заболеваниям.
Если причина расстройства известна, то в первую очередь проводится лечение первичного заболевания, в частности:
- При проблемах с пищеварением нужно обратиться к гастроэнтерологу для получения рекомендаций по питанию. Для лечения вегетативной невропатии применяются различные препараты в зависимости от развившейся симптоматики:
- При недержании мочи показаны гормоны с антидиуретическим действием (Вазопрессин) и миотропные спазмолитики (Но-шпа), а для расслабления сфинктера необходимы миорелаксанты (Мидокалм) и альфа-1-адреноблокаторы (Тамсулозин).
- Мужчинам при нарушении потенции необходимо консультация специалиста. В некоторых случаях может потребоваться вакуумное устройство и препараты, возбуждающего действия. Женщинам могут помочь специальные смазки и мази, содержащие эстроген.
- При ортостатической гипотонии могут помочь крепкий чай и кофе, дробное питание, увеличенное потребление соли и гимнастика. Но при неэффективности этих методов используют препараты, нормализующие давление (Гутрон).
Пациентам с вегетативной невропатией, независимо от причин, необходимо принимать средства успокоительного и антидепрессивного действия (Деприм, Седафитон), витамины и минеральные комплексы.
К лечению можно подключить физиопроцедуры и лечебную гимнастику – они положительно влияют не только на нервную систему, но и на весь организм в целом.
Клиническая картина
Вегетативная нейропатия у каждого пациента протекает по-разному. Некоторые больные на протяжении длительного времени не подозревают, что их вегетативная система функционирует неправильно, а возникающие симптомы воспринимают, как небольшой сбой в организме.
Для других вегетативное расстройство становится настоящим мучением, так как симптомы становятся ярко выраженными и не дают вести полноценный образ жизни.
Существуют две формы расстройства:
- Острая – характерна для отравлений, острой порфирии, ботулизма, аутоиммунных поражений. При остром развитии заболевания симптомы проявляются внезапно и стремительно нарастают.
- Хроническая – о ее развитии говорят при наследственных нарушениях, сахарном диабете, амилоидозе, инфекциях. В этом случае, симптомы появляются постепенно, на протяжении нескольких месяцев.
Также специалисты выделяют два вида нейропатии по количеству пораженных волокон:
- Мононейропатия – повреждение локализуется только на одном нерве.
- Полинейропатия – наблюдаются множественные поражения нервных волокон.
Симптомы вегетативной нейропатии появляются в виде расстройств сосудистой пищеварительной, мочевыделительной и половой систем. Также могут наблюдаться и другие вегетативные расстройства.
Какие симптомы характерны для вегетативной невропатии:
- Со стороны пищеварения: рвота, тошнота, вздутие, повышенное газообразование, изжога, диарея.
- Со стороны мочевыделения: недержание мочи, частые и ложные позывы к мочеиспусканию.
- Со стороны сосудов: аритмия, ортостатическая гипотония, головокружение.
- Со стороны половой сферы: снижение либидо, у женщин – отсутствие оргазмов и малое выделение вагинального секрета, у мужчин – нарушения эрекции и семяизвержения.
Этим симптомам могут сопутствовать:
- появление мушек перед глазами при резком вставании;
- обмороки;
- повышенное потоотделение;
- непереносимость тепла;
- нарушения со стороны зрительных функций.
Самые серьезные осложнения:
- синдром Паркинсона;
- амиотрофия;
- судорожный синдром;
- парез желудка;
- летальный исход.
https://youtube.com/watch?v=5x456hMTJ_s
Лечение и профилактика
Лечение и профилактика повреждений нервов при сахарном диабете заключается в точном контроле уровня глюкозы в крови. При неблагоприятных обстоятельствах осложнения диабетической полинейропатии приводят к развитию инфекционного процесса, ампутации ступни и инвалидности тяжелой степени.
Важной особенностью в профилактике осложнений является то, что при сахарном диабете резко снижается чувствительность голеней и стоп. Поэтому больному придется ежедневно ухаживать за своей кожей и ногтями
В план ухода за кожей включают следующие мероприятия:
- Наблюдение за появлением на коже пузырей, потертостей, порезов, ран, покраснения или отека. С этой целью используют зеркало или помощника;
- Тщательное ежедневное мытье ног с последующим бережным высушиванием и нанесением смягчающих средств;
- Тщательный уход за ногтями;
- Использование мягких хлопковых носков;
- Тщательный выбор обуви. Она должна хорошо подходить по размеру и защищать ногу от повреждений;
Нейропатия вследствие использования лекарственных средств
Лекарственные средства всегда имеют побочные эффекты. Наиболее токсичными являются препараты для лечения ВИЧ-инфекции и химиотерапевтические средства, применяемые при злокачественных новообразованиях. У некоторых больных лекарственные препараты могут вызвать повреждение нервов. Проявляется это нарушением чувствительности или движения нижних конечностей.
Обычно токсическая нейропатия уменьшается после снижения дозы или прекращения приема соответствующего лекарства. Восстановление работы нервов может занимать недели. Иногда повреждения нервной ткани бывают перманентными.
К препаратам, провоцирующим развитие полинейропатии нижних конечностей, относят:
- Средства для лечения алкоголизма;
- Противосудорожные средства;
- Химиотерапевтические средства для лечения злокачественных новообразований;
- Некоторые медикаменты для лечения заболеваний сердца и повышенного артериального давления (амиодарон, гидралазин);
- Противомикробные средства (метронидазол, фторхинолоны, нитрофурантоин);
- Противотуберкулезные средства.
Симптомы и диагностические мероприятия при токсической полинейропатии также являются универсальными.
Токсичные лекарственные средства не всегда отменяют. Проявления побочного действия различных препаратов могут быть тяжелыми, но обычно не являются угрожающими жизни. Важнее будет эффективное лечение основного заболевания.
Невропатия
Невропатия (нейропатия) — одна из форм аномалий развития нервной системы.
Невропатия обусловлена воздействием наследственно-конституциональных факторов, внутриутробных и перинатальных вредностей, ранних соматогенных и психогенных влияний.
Патогенетической основой невропатии является дисбаланс функций вегетативной нервной системы.
Типы невропатии
Периферическая невропатия – нарушение работы нервов вне головного и спинного мозга. Данный тип невропатии поражает нервные окончания пальцев ног, ступни, ноги, пальцы рук, ладони, руки.
Краниальная невропатия – возникает при нарушении работы любой из двенадцати пар черепно-мозговых нервов. Делится два специфических подтипа: зрительную и слуховую.
Зрительная возникает при повреждении или заболевании зрительного нерва, переносящего сигналы от сетчатки глаза к головному мозгу и ответственного за зрение.
Слуховая невропатия возникает при повреждении или заболевании слухового нерва, переносящего сигналы от внутреннего уха к головному мозгу и ответственного за слух.
Автономная невропатия – повреждение нервов вегетативной нервной системы, отвечающих за работу сердца, кровоток, пищеварение, функцию мочевого пузыря и кишечника, сексуальную функцию, потоотделение. Вероятно также повреждение нервов и других органов.
Местная невропатия – возникает при заболевании или повреждении одного или группы нервов, одного участка тела.
Причины невропатии
— Сахарный диабет. Риск возникновения поражения нервов увеличивается с возрастом и длительностью симптомов сахарного диабета. Особенно часто это касается тех лиц, которые имеют лишний вес, страдают от повышенного уровня липидов крови и повышенного давления.
– Недостаток витамина B12 и фолиевой кислоты и других витаминов группы В может провоцировать развитию невропатии.
— Автоиммунная невропатия. Автоиммунные заболевания (ревматоидный артрит, системная красная волчанка, синдром Гийена-Барре) могут вызвать невропатию.
— Инфекции. Некоторые инфекции, в том числе ВИЧ/СПИД, болезнь Лайма, лепра, сифилис могут способствовать нарушению целостности нервов.
— Постгерпетическая невралгия — осложнение опоясывающего лишая.
— Алкогольная невропатия. Алкоголизм довольно часто сочетается с периферической невропатией. Вероятно, что заболевание развивается из-за токсического влияния спиртного, а также из-за плохого питания, недостатка витаминов, характерного для алкоголиков.
— Генетические или врожденные заболевания. К примеру, атаксия Фридрейха и болезнь Шарко-Мари-Тута.
— Амилоидоз – заболевание, при котором аномальные белковые волокна откладываются в тканях и органах. Это приводит к повреждениям внутренних органов, и может привести к невропатии.
— Уремия – высокая концентрация продуктов жизнедеятельности организма на фоне почечной недостаточности.
— Токсины и яды (соединения золота, свинец, мышьяк, ртуть, некоторые промышленные растворители, окись азота, фосфатные удобрения) способны повреждать нервные волокна.
— Лекарственные препараты, такие как противоопухолевые препараты (винкристин) и антибиотики (метронидазол и изониазид) пагубно влияют на нейроны.
– Травма/повреждение нервов, продолжительное сдавливание нерва или группы нервов. Ухудшение кровоснабжения (ишемия) нервных волокон также может вызвать повреждение.
— Доброкачественные или злокачественные новообразования нервов и близлежащих структур.
— Идиопатическая невропатия. Повреждение нервных волокон без определенной причины.
Лечение идиопатической невропатии лицевого нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Показаны гормоны, диуретики, спазмолитики, сосудорасширяющие препараты, анальгетики. С 5–7 дня — физиолечение, витамины группы В, антихолинэстеразные препараты. В подостром периоде — лечебная гимнастика и массаж мышц лица.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Метипред (системный ГКС). Режим дозирования: первые часы и дни заболевания применяется пульс-терапия в дозе 1,0 г внутривенно капельно, в утренние часы в течение 3 дней ежедневно. Далее пациент принимает Метипред перорально в дозе 1 мг/кг массы тела в течение 5 дней, после чего постепенно снижает дозу на 5 мг каждый день.
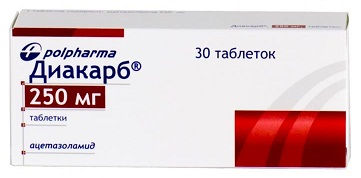
- Диакарб (диуретик из группы ингибиторов карбоангидразы). Режим дозирования: взрослым назначают по 250-500 мг однократно утром в течение 3 дней, на 4-й день — перерыв.
- Ксеомин (миорелаксирующее средство). Режим дозирования: инъекция малых доз препарата в зоны синкинезий и контрактур. Используется 2-3-этапное введение с интервалом 10-12 дней. Общая терапевтическая доза составляет 1/3-1/2 дозы, содержащейся в 1 флаконе препарата. Длительность лечебного эффекта составляет 3-4 мес.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Лечебные мероприятия и прогнозы
Главной составляющей терапии болезни является восстановление поврежденных волокон нерва. Лечение патологии направлено на обеспечение нерва необходимым количеством крови и полезных микроэлементов, а также устранение разрушающих факторов.
В первую очередь при этом недуге необходимо выявить причину, спровоцировавшую его возникновение, а уже потом переходить к ликвидации самого заболевания.
https://youtube.com/watch?v=BPGg8RW2izw
Схема терапии
Периферическая невропатия верхних и нижних конечностей лечится комплексно. С этой целью применяются следующие методики:
- медикаментозное лечение;
- физиотерапевтические процедуры;
- лечебная физкультура.
Основой медикаментозной терапии является прием таких лекарственных препаратов, как:
- Нейромидин и Прозерин, способствующие восстановлению чувствительности пораженной области или конечности.
- Мелоксикам и Диклофенак, помогающие справиться с болевым синдромом.
- Пентоксифиллин и Инстенон, улучшающие циркуляцию крови.
- Альфа-Токоферол для устранения авитаминоза.
- Карбамазепин, обладающий свойством снимать мышечные судороги.
Кроме этих лекарств, периферийная нейропатия лечится с помощью:
- антидепрессантов (Деприм);
- противоотечных средств (Фуросемид);
- антиоксидантных препаратов (Мексидол).
В качестве дополнительных методов используют такие процедуры, как:
- массаж;
- электростимуляция;
- иглоукалывание;
- грязевые ванны;
- магнитотерапия;
- лечебные аппликации;
- дарсонвализация.
Лечебная гимнастика состоит из комплекса специальных физических упражнений, направленных на устранение симптоматики недуга и восстановление функциональности пораженного участка лица либо конечности.
Возможные последствия
Если вовремя обнаружить периферический неврит и начать правильное лечение, то прогноз будет благоприятным. Выздоровление во многом зависит от самого больного, то есть от его действий, направленных на борьбу с патологией.
Как правило, периферические нервы имеют особенность самостоятельно восстанавливаться, но если причину, побудившую развитие недуга, не устранить, болезнь снова может вернуться, даже после качественного лечения.
В случаях, когда болезнь имеет генетическую природу, терапия редко приводит к полному излечению. Даже при проведении комплексного лечения чаще всего удается лишь временно устранить симптомы заболевания, но полностью восстановить пораженный нерв чаще всего так и не получается.
Наиболее опасной можно считать диабетическую форму патологии, которая способна поражать большинство частей тела, вызывая серьезные осложнения.

Диабетическая нейропатия
К примеру, при повреждении нерва, относящегося к пищеварительной системе, функции желудка нарушаются, вызывая вздутие живота, понос, рвоту и тошноту. При поражении нижних конечностей заболевание способствует ухудшению кровотока, появлению язв и даже гангрены. В последнем случае проводится ампутация конечности.
Периферическая нейропатия – тяжелое заболевание, которое приносит больному крайне негативные последствия. Однако стоит помнить, что в большинстве случаев оно излечимо. Для достижения положительных результатов лечения необходимо вовремя обратиться за помощью к врачу и тщательно выполнять все его рекомендации.
Полинейропатия симптомы, диагностика и принципы лечения
Данное понятие означает тяжелое неврологическое нарушение, характеризующееся поражением периферических нервов. Патология обнаруживается у людей разных возрастов, но немногие знают, как с ней бороться.
Симптомы болезни
Заболевание поражает большую часть периферических нервов тела человека. Полинейропатия характеризуется следующими признаками:
- снижение чувствительности;
- отсутствие рефлексов;
- конечности становятся очень слабыми;
- сильные боли по всему телу;
- периодически появляются мурашки, жжение;
- непроизвольно подергиваются мышцы;
- отечность рук и ног;
- одышка;
- головокружения;
- нарушение координации;
- раны заживают очень медленно.
Симптомы могут выражаться как сильно, так и слабо. Иногда заболевание развивается годами, а у кого-то полинейропатия прогрессирует стремительно. По данным статистики, заболевание диагностируют у 2,5% людей. Однако среди пожилого населения этот показатель намного выше и равняется 8%. Это может быть связано с возрастными изменениями организма человека.
Почему возникает полинейропатия
Ряд факторов и других болезней провоцирует возникновение полинейропатии:
- токсины;
- перенесенная инфекция;
- сахарный диабет;
- дефицит витаминов группы В;
- синдром Гийена-Барре;
- травмы;
- остеохондроз;
- генетическая предрасположенность.
Иногда заболевание может начаться во время беременности. Врачи объясняют это тем, неадекватная реакция организма на плод может приводить к сбою в работе иммунной системы, токсикозу и дефициту витаминов группы В. Все эти нарушения во время беременности могут спровоцировать возникновение полинейропатии.
Виды заболевания
Врачи различают несколько видов этого заболевания, каждый из которых обладает определенными особенностями:
- моторная полинейропатия начинается со слабости мышц и приводит к мышечной атрофии;
- сенсорная полинейропатия проявляется в виде покалывания, мурашек, жжения;
- вегетативная полинейропатия характеризуется повышенной бледностью кожных покровов, человек страдает от учащенного сердцебиения, расстройств пищеварения;
- сенсомоторная полинейропатия сочетает в себе слабость мышц и покалывания;
- смешанная полинейропатия отличается тем, что у больного присутствуют все симптомы вышеописанных видов, является самой тяжелой формой болезни.
Для разных видов полинейропатии существуют свои методы борьбы с заболеванием. Чем раньше пациент приступит к лечению, тем быстрее получится выздороветь. Иначе последствия могут быть довольно серьезными. При прогрессировании полинейропатии:
- происходит атрофия мышц;
- возникают язвы;
- диагностируется паралич конечностей и органов дыхания;
- у больного пропадает способность ходить, человек не может передвигаться самостоятельно;
- появляются тревожность и депрессия, которые способны привести к психическим расстройствам. Больной становится замкнутым, закрывается от окружающего мира. Из-за полинейропатии человек может перестать общаться с друзьями, становится одиноким.
Диагностика
Диагностировать патологию достаточно сложно. Это связано с тем, что симптомы данной болезни схожи с другими недугами.
Определить полинейропатии только на основании жалоб больного нельзя. Необходимо применить лабораторные и инструментальные исследования.
Диагностика начинается с того, что врач осматривает конечности пациента и проверяет рефлексы. Затем, назначаются разные исследования:
- общий анализ крови;
- электронейромиография;
- биопсия нерва.
Только так можно точно установить наличие заболевания
Процесс реабилитации
После устранения острых симптомов, нужно пройти процесс восстановления, так как мышцы при болезни атрофируются. Вернуть подвижность можно, используя разные методы.
Прежде всего, пациентам во время реабилитации назначают массаж, который помогает нормализовать кровоснабжение в тканях. За счет этой процедуры мышцы становятся эластичными, а ткани получают необходимое питание. Выполняется массаж только специалистом. Процедуру следует проводить не менее двух раз в неделю.
Предотвратить развитие заболевания сложно, так как к этому приводят самые разные факторы. Однако некоторые меры действительно могут снизить риск возникновения полинейропатии
Важно:
- сразу лечить любые инфекции, не оттягивая момент;
- отказаться от вредных привычек;
- любые лекарственные препараты можно принимать только после консультации с врачом;
- питание должно быть правильным, наполненным витаминами и микроэлементами.
Кроме того, следует вести здоровый образ жизни (следует заниматься спортом, высыпаться, часто бывать на свежем воздухе).