Восстановление хряща Хондропластика Реабилитация
Восстановление хряща необходимо в тех случаях, когда хрящевая поверхность повреждена и доставляет болевые и другие неприятные ощущения пациенту.
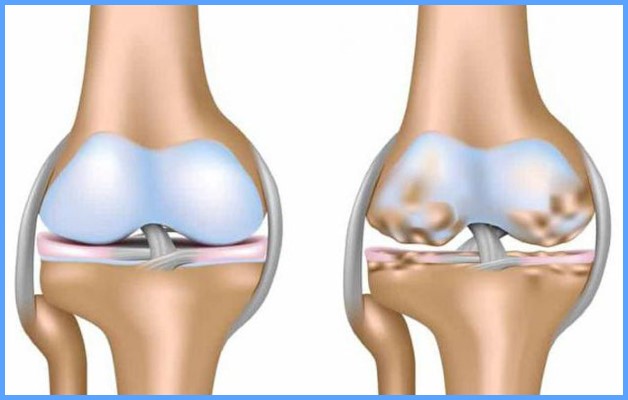
Хрящевая ткань практически не восстанавливается самостоятельно, так как не имеет кровеносных сосудов и питается за счет синовиальной жидкости, в которой растворены необходимые питательные вещества.
Иногда повреждения хряща проходят бессимптомно и незаметно для пациента, тем не менее со временем хрящевая поверхность истончается и перестает выполнять свою защитную функцию. Тогда поверхности костей сустава начинают соприкасаться, вызывая сильные болезненные ощущения и являясь симптомами артрита и артроза.
В некоторых случаях восстановление хряща возможно осуществить методом хондропластики, в более тяжелых требуется эндопротезирование сустава. К наиболее часто применяемым механикам хондропластики относятся микрофрактурирование, абразия, тунелизация. Суть этих механик заключается в локальных повреждениях ткани, в ответ на которые организм начинает активно восстанавливать хрящевую ткань.
Протокол реабилитации после различных видов хондропластики приблизительно одинаков и может отличаться тонкостями, которые были предопределены во время операции.
Мозаичная хондропластика
Восстановление хряща часто бывает сложной, но выполнимой процедурой. Важную роль для закрепления эффекта от операции играет программа реабилитации.
Предназначением реабилитации является создание идеальных физических условий, в которых клетки костного мозга могут преобразовываться в линии однородных хрящеподобных клеток.
Когда идеальная физическая среда комбинируется с идеальной химической средой, производимой сгустком крови из костного мозга, восстановленный хрящ может заполнить возникший дефект. Таким образом благодаря повреждению и ответной работе организма происходит восстановление хрящевой поверхности.
Программа реабилитации для каждого пациента после фрактурирования будет варьироваться в зависимости от следующих факторов:
• местоположение дефекта
• размер дефекта
• была ли параллельно с микрофрактурированием сделана операционная процедура (например, пластика ПКС)
Восстановление хряща: примеры программ реабилитации
Реабилитационный протокол для пациентов с хондральными дефектами бедра или большой берцовой кости
Сразу после операции: пациент может начинать реабилитацию с работы на аппарате механотерапии Артромот или Кинетек.* В идеале пациент должен использовать аппарат механотерапии от 4 до 6 часов каждый день. Амплитуда движения увеличивается на аппарате по мере переносимости до момента достижения полной амплитуды сгибания и разгибания.
Аппарат механотерапии используется в течение 6-ти недель с момента операции. Дополнять разработку на аппарате можно изометрическими упражнениями для стопы, голени и бедра.
Использование брейсов редко рекомендуется пациентам с хондральными дефектами бедра или берцовой кости.
Ограниченные силовые упражнения также начинаются сразу после операции по микрофрактурированию.
Стояние на согнутом на 1/3 колене с основной нагрузкой на здоровую ногу начинается через день после хирургии.
Через 1-2 недели после операции: стационарный велосипед без противодействия, программа упражнений в воде
В течение 6-8 недель: использование костылей с очень небольшой нагрузкой на прооперированную ногу.
Пациентам с маленькими зонами дефекта (менее 1 см в диаметре) может быть разрешено нагружать ногу на несколько недель раньше.
Через 8 недель можно начинать полноценную нагрузку на ногу и энергичную программу по активным движениям ноги.
Упражнения с эластичной лентой также можно начинать через 8 недель после хирургии.
Не ранее 17 недели: можно начинать упражнения со свободным весом или занятия на тренажерах, но при условии, что все задачи предыдущих этапов реабилитации достигнуты.
Не ранее 4-6 недели после операции (в зависимости от прогресса восстановления): могут быть начаты виды спорта, связанные с вращением и прыжками. Полное возвращение к спорту возможно только после осмотра колена врачом и положительного заключения.
Хренников Ярослав Борисович
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Должность: Травматолог-ортопед, ревматолог
Основная специализация: Травматология и ортопедия / Ревматология
Клиника: КДЦ МЕДСИ на Белорусской,
Грузинский пер., д. 3а
Ученая степень / Категория: Врач первой квалификационной категории / Кандидат медицинских наук
Образование: РГМУ (2002 г.)
Специальность по диплому: Педиатрия
Стаж работы: с 2002 г.
Профессиональные достижения и опыт: Разработал уникальную методику оперативного лечения больных аутоиммунными воспалительными заболеваниями костей и суставов на переднем отделе стопы.
Диссертация на тему «Комплексное лечение деформаций переднего отдела стоп у больных ревматоидным артритом с использованием реконструктивных и суставосберегающих операций».
Сертификат по специальности «ревматология», «гемотрансфузиология»
Ординатура: Ревматология
Курсы повышения квалификации: Центральный госпиталь в Женеве (2005,2006, 2009 г.)
Центральная клиника в г. Нанси (Франция) (2009,2010, 2011 г.)
Участие в семинарах, конференциях, профессиональных объединениях: Член Всероссийского общества ревматологов
Публикации, статьи: Более 20 публикаций в области травматологии и ревматологии
Знание иностранных языков: Английский (могу вести приём на английском языке)
Перечень манипуляций и операций, направления по которым ведется прием: Репозиции, внутрисуставное введение лекарственных средств, корригирующие операции на стопах и кистях. Хондропластика крупных и мелких суставов. Наложение фиксирующих повязок.
Основные заболевания, на которых специализируется врач: Остеоартроз, ревматоидный артрит, подагра, системная красная волчанка, посттравматические изменения суставов
Профессиональные навыки, диагностика и лечение: Ортопедическое лечение больных с воспалительной активностью суставов
Владение дополнительными методиками: Ревматолог, гематрансфузиолог
Диагностика с помощью артроскопии
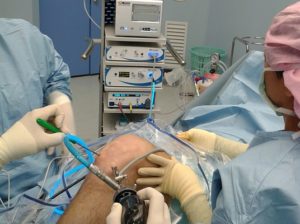
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Операция по восстановлению поврежденного хряща
Порядок проведения артроскопии при повреждении хряща:
- поврежденная поверхность хряща зачищается;
- делаются отверстия в костной ткани;
- выполняется хондропластика;
- промывается сустав.
- накладывается повязка.
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
Виды хондропластики
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
- Амбразивная хондропластика. В этом случае в рамках артроскопической операции удаляются патологические участки хрящевой ткани, стабилизируются ее края, что позволяет предотвратить дальнейшее разрушение хряща.
- Коллагеновая мембрана. Поврежденная поверхность хряща зачищается, в костной ткани делаются микроотверстия и затем накладывается коллагеновая мембрана, которая обеспечивает идеальные условия для создания стволовых клеток и последующего восстановления хряща.
- Мозаичная хондропластика. Трансплантация собственного хрящевого конгломерата является наиболее прогрессивным методом лечения поврежденного хряща. При этом хирург вынимает через минимально инвазивный разрез небольшой участок здоровой хрящевой ткани из ненагружаемой области сустава и пересаживает его в проблемную зону. В лаборатории проводится стимуляция клеток хрящевого биоптата, который потом наносится на подготовленную основу. Полученная ткань в виде мозаики пересаживается в поврежденную область. В результате восстанавливаются суставные поверхности, пациент избавляется от болевого синдрома.
Качественные услуги по приемлемым ценам
Новейшие методы оперативного лечения через артротомический доступ – приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии – щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов,
Артропластика коленного и тазобедренного суставов
Артропластика – это операционное вмешательство, которое производится в области суставов. Достаточно часто такая операция производится для коленного или плечевого суставов.
Не менее популярна и артропластика тазобедренного сустава, при которой одна или обе поверхности сустава могут полностью сохраняться, и таким образом, обеспечивается продолжение всех двигательных функций сустава.
Виды артропластики
Сегодня в хирургии существует несколько видов артропластики, которая может применяться для коленного и плачевого суставов, а также для плюснефалангового.
- Моделирующая резекция.
- Резекционная артропластика.
- Костно-хрящевая пластика.
Моделирующая резекция может включать в свою группу остеотомию и операцию Шеде, операция Ватермана. Часто эти операции подходят именно для плюснефалангового сустава, и основаны на удалении первой плюсневой кости.
Иногда такие операции проводятся с шевронной укорачивающей остеотомией первой плюсневой кости, которая делается для того, чтобы было расширение суставной щели.
Резекционная артропластика. К этому типу относятся следующие операции: Келлера, Шанца-Брандеса.
Суть метода в том, что при оперативном вмешательстве проводится резекция одной из поверхностей коленного или плюснефалангового сустава, пари которой внедряется комплекс тканей. Комплекс состоит из фасции и связок.
Благодаря такой операции удается предотвратить развитие такого опасного заболевания, как анкилоз. Кроме того, артропластика позволяет обеспечить нормальную двигательную функцию сустава как коленного, так и плюснефалангового.
Как проходит операция
Хондропластика, как и любая другая операция, назначается исключительно после точного диагноза. Кроме того, ее целесообразность напрямую зависит от того, насколько выражен болевой синдром в области пораженного коленного или плечевого сустава.
Кроме того, вторым важным моментом показания операции выступает ограничение двигательной функции сустава.
Плюс, врач оценивает общее состояние пациента, ведь оперативное вмешательство, даже хондропластика плюснефалангового сустава все равно остается стрессом для организма.
Здесь важно еще и рассчитывать, что после операции потребуется реабилитационный период, и проведение восстановительных процедур является обязательным, от них зависит эффективность операции в целом. Во время операции на суставе одна его часть заменяется специальным протезом из металла, а другая часть протезом из пластика
Во время операции на суставе одна его часть заменяется специальным протезом из металла, а другая часть протезом из пластика.
Можно сказать, что самыми частыми выступают операции на тазобедренном и коленном суставах, однако есть необходимость и для артропластики плечевого сустава.
Что касается колена и таза, то операция показана в большинстве случаев тяжелого течения ревматоидного артрита и при таком заболевании как остеоартроз.
Для проведения артропластики с тазобедренным суставом используется эндопротез, состоящий из:
- Ацетабулярного компонента, это чашка.
- Бедренной части, это ножка,
- Головки.
Каждая часть выполнена из титана, а для чашки эндопротеза используется титан с полиэтиленом.
Что касается типа фиксации, то все эндопротезы, в том числе для плечевого сустава, имеют несколько форм:
- Бесцементная фиксация.
- Цементная фиксация.
- Комбинированная фиксация.
Причем для плечевого и тазобедренного суставов можно подбирать тип фиксации, соизмеряя его с возрастом пациента.
Особенности хондропластики
Стоит сказать отдельно несколько слов и о хондропластике
Здесь важно понимать, что выступает показанием для проведения именно такого типа операции
Хондропластика используется в тех случаях, когда присутствует исключительно локальное поражение и распад хрящей сустава. Кроме того, используется хондропластика для устранения незначительных дефектов.
Выполняется этот тип операции артроскопически и относится к новым, современным направлениям в хирургии. При хондропластике производится забор трансплантата из наружного выступа бедренной кости, который свободен от физических нагрузок.
Таким образом, можно сказать, что хондропластика представлена малоинвазивным вмешательством, однако при этом операция прямым способом оказывает влияние на структуру хряща и позволяет запустить процесс восстановления незначительных повреждений хрящевой ткани.
Есть у хондропластики и свои минусы, это:
- Длительный период восстановления с полным исключением физических нагрузок на сустав.
- Из-за волокнистости прочность и упругость хряща будет снижаться.
- Дефект не всегда можно полностью заполнить и устранить.
Хондропластика коленного сустава разновидности операции
Хондропластика – это хирургическая операция, направленная на устранение дефектов хряща.
Данный вид вмешательств выполняется на разных областях опорно-двигательного аппарата, хотя чаще всего к нему прибегают для лечения коленных, тазобедренных и голеностопных суставов.
Это одна из наименее травмирующих манипуляций, поскольку она проводится с помощью специального эндоскопа, который вводится в полость сустава через небольшой разрез на коже.
Пластические операции на суставах проводятся для устранения их изъянов, которые появились из-за травмы или болезни. Показания к хирургическому лечению:
- деформирующий артроз;
- переломы;
- повреждения менисков;
- артрит;
- микротрещины, сколы.
Мозаичная пластика
Мозаичная хондропластика коленного сустава – это операция, во время которой больному вживляют имплантаты из собственного хряща (для их получения используют анатомические участки, которые менее подвержены физическим нагрузкам). Операция замедляет хроническое разрушение ткани и максимально естественно восстанавливает двигательную активность.
В область дефекта пересаживают цилиндры из здоровой ткани в шахматном порядке, где они разрастаются, и формируют новый участок хряща.
Такие участки, конечно, отличаются меньшей функциональностью по сравнению с его здоровыми областями, но боль при этом уменьшается и человек начинает нормально двигаться.
Важно, чтобы в периоде реабилитации больной придерживался всех рекомендаций врача, поскольку преждевременная физическая нагрузка нарушает этот процесс и замедляет восстановление. Применение мозаичной техники возможно только в том случае, если площадь поражения в хряще не превышает 4-5 см²
Применение мозаичной техники возможно только в том случае, если площадь поражения в хряще не превышает 4-5 см².
Абразивная методика
Этот вид пластики хорошо помогает больным с хрящевыми патологиями значительных размеров (артроз, хронический артрит). Во время хирургического вмешательства пораженную поверхность удаляют до появления участков кровотечения. Это стимулирует образование новой фиброзной ткани с последующим замещением ее на соединительную и хрящевую.
Процесс восстановления похож на тот, который происходит при мозаичной артропластике. В данном случае создается новая хрящевая поверхность на месте большого по площади патологического участка.
Реабилитация включает стандартные принципы, которые нужно соблюдать после любого вида артроскопии:
- использование обезболивающих лекарств (мазей, таблеток, инъекционных растворов);
- ограничение подвижности сустава с помощью специальных ортопедических приспособлений;
- прохождение физиотерапии.
Плюсы и минусы разных видов операций
| Вид оперативного вмешательства | Преимущества | Недостатки |
| Мозаичная хондропластика | Нет необходимости в искусственном имплантате. Операция стимулирует процессы восстановления и разрастания нового хряща | Долгий восстановительный период, опасность развития новых патологических изменений в случае использования нездоровой хрящевой ткани-донора, зависимость эффекта от состояния костного ложа колена |
| Абразивная пластика | Используются собственные стволовые клетки хрящевой ткани, метод можно применять на больших пораженных участках | Замена хряща влечет за собой потерю упругости и прочности. Метод не всегда дает возможность полностью устранить дефект |
| Коблация | Минимальное повреждение хрящевой ткани при правильной технике выполнения операции | Низкая эффективность при глубоких патологических изменениях |
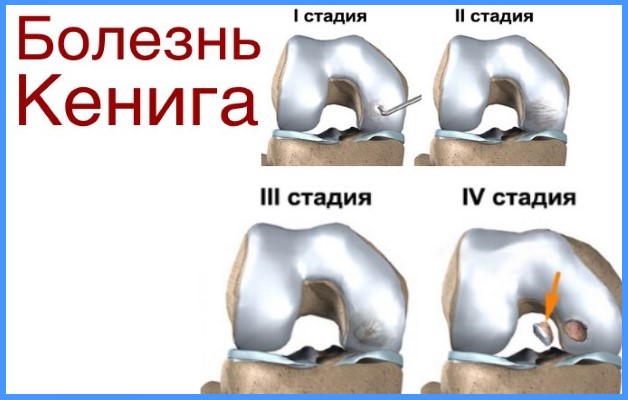
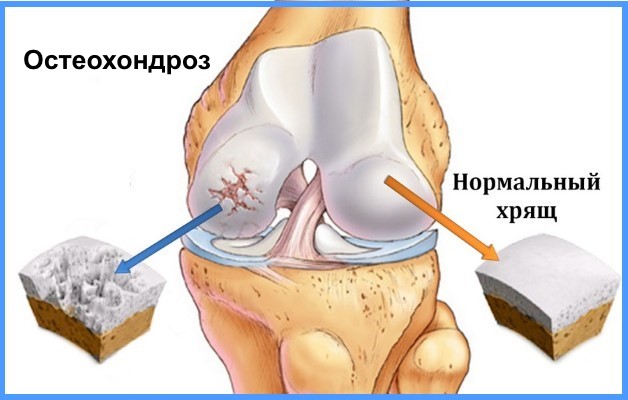
Остеохондропатия колена формы, причины, признаки
Развитие заболевания начинается из-за истончения хрящевой ткани. Недостаток полезных микроэлементов, витаминов и минералов приводит к ее усыханию и хрупкости. Постоянные движения провоцируют образование мелких трещинок и частички хрящевой ткани начинают отслаиваться.
В результате начинаются воспалительные процессы, которые ограничивают подвижность сустава. Синовиальная оболочка «сморщивается», прекращая выработку жидкости, которая выполняет роль смазки при движении.
- Болезнь Кенига или рассекающий остеохондрит. Из-за недостаточного кровообращения происходит омертвление хрящевой ткани, ее отслоение и отделение от костей. Пораженный участок отрывается, образуя «суставную мышь».
- Болезнь Шляттера проявляется в дегенеративных изменениях большеберцовой кости и образовании бугристых наростов. Встречается у подростков от 10 до 18 лет в период активного формирования и роста костей.
- Для болезни Ларсена-Юханссона характерно окостенение надколенника в юношеском возрасте с проявлением болевых ощущений и воспалительными процессами.
Причины коленного остеохондроза
Наиболее распространенные причины патологии – это большой вес, возраст и гормональные нарушения. По мере старения организм изнашивается, замедляются обменные процессы, ухудшается кровообращение, хрящевые ткани подвергаются возрастной нагрузке. Избыточная масса тела оказывает высокое давление на суставы при любых движениях. Более 50 процентов пациентов с лишним весом обращаются к врачу с проблемой коленного остеохондроза.

- наследственная предрасположенность;
- сосудистые заболевания;
- длительный авитаминоз;
- механические травмы;
- тяжелые виды спорта.
Признаки
Симптомы остеохондроза коленного сустава зависят от вида патологии и ее степени. На ранних этапах заболевания пациент не обращает внимания на незначительный дискомфорт при длительной ходьбе, списывая все на усталость ног. Тревогу начинают бить, когда боль в колене при остеохондрозе становится постоянной и невыносимой.

- Остеохондроз колена 1 степени – начинается развитие болезни. Симптомы практически отсутствуют. Пациент может жаловаться на болезненные ощущения в суставе при длительной ходьбе или активной физической нагрузке. Хрящевая ткань только начинает деформироваться, и выявить отклонения при помощи рентгена сложно.
- При остеохондрозе коленного сустава 2 степени происходит разрушение хрящевых тканей, болезненность усиливается. Околосуставные мышцы ослабевают и спазмируются. Наступает чувство скованности ноги, деформация колена видна невооруженным глазом. Человек чувствует боль и хруст при ходьбе.
- Для остеохондроза коленного сустава 3 степени характерны сильные боли, хрящевая ткань практически отсутствует, оголяя кости. Пациент вынужден ставить ногу в определенном положении, двигательная активность нарушена. Боль постоянно сопровождает человека, не принося облегчения даже в состоянии покоя.