Лечение
Наиболее часто избавиться от поражения голеностопного, коленного, тазобедренного или любого иного сустава удаётся при помощи консервативных терапевтических методик. Из этого следует, что основу лечения составляют:
- наложение скелетного вытяжения — зачастую показано при остеохондропатии головки бедренной кости;
- физиотерапевтические процедуры, а именно кальциевый и фосфорный электрофорез, а также парафиновые аппликации и прогревание;
- витаминотерапия;
- выполнение комплекса лечебной физкультуры, который подбирается индивидуально для каждого пациента с подобным диагнозом;
- ношения специального гипсового сапога — применимо при повреждении плюсневой кости и ладьевидной кости стопы. После этого необходимо ношение обуви с супинатором;
- лечебный массаж.
Что касается хирургического вмешательства, то оно показано только в случаях образования «суставной мыши» — это происходит в тех ситуациях, когда повреждённая область отделяется от суставной поверхности. Рекомендацией к операции также выступают частые блокады сустава при остеохондропатии надколенника или другой области.
Признаки
Клиническая картина остеохондропатии позвоночника зависит от степени выраженности патологии, от возраста больного и от стадии заболевания. Патологический процесс начинается медленно. Сначала у больного остеохондропатией возникает асимметрия мышц спины, повышенная утомляемость и слабость, а также мышечная гипотония.
У подростка появляются боли в области позвоночника диффузного характера. Болевые ощущения неинтенсивные и в большинстве случаев исчезают после ночного отдыха. В период роста ребенка и по мере прогрессирования болезни боли начинают усиливаться, они локализуются в остистых отростках позвонков. При физических нагрузках боли лишь становятся сильнее.
Позвоночный столб приобретает стойкое кифотическое искривление. Деформация позвоночника лишь усиливается со временем и у больного развивается «плоская спина». Сопровождаются изменения позвоночника с деформацией голени и грудной клетки.
Этиология
Патогенез и источники возникновения подобной категории недугов остаются до конца не изученными. Однако наиболее вероятной причиной формирования клиницисты считают травмирование костей или чрезмерные физические нагрузки на них. Помимо этого, существует несколько иных предрасполагающих факторов, среди которых стоит выделить:
- , спровоцированный протеканием патологий со стороны эндокринной системы, которая состоит из таких органов, как гипофиз, щитовидная железа, надпочечники и яичники;
- метаболический синдром, т. е. нарушение обмена незаменимых веществ;
- неправильный процесс кровоснабжения костной ткани;
- широкий спектр патологий инфекционной природы;
- недостаточное поступление и содержание кальция в человеческом организме;
- дефицит магния, витаминов и иных полезных веществ;
- профессиональное занятие спортом — в таких случаях наблюдаются не только частые микротравмы, но также такое состояние, при котором конечности и позвоночник находятся в неестественном положении;
- нерациональное питание;
- присутствие у человека какой-либо стадии .
Также стоит отметить, что на формирование дегенеративно-дистрофического процесса в костях оказывает влияние генетическая предрасположенность, при этом достаточно, чтобы один из родителей ребёнка перенёс подобный недуг.
Отличительной особенность болезни является то, что основную группу риска составляют дети и подростки. Однако стоит отметить, что патологический процесс имеет доброкачественное течение.
Остеохондропатия позвоночника шейного и грудного отдела у детей и взрослых код МКБ-10, признаки деформации апофизов, симптомы, лечение
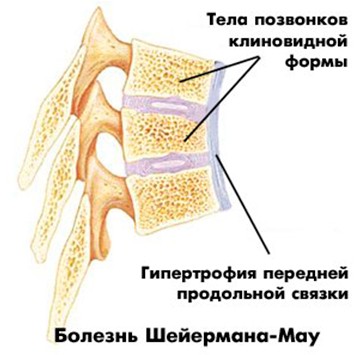
Остеохондропатия позвоночника называется также болезнью Шейермана-Мау. Она поражает средний и нижний грудной отдел. За счет прогрессирования заболевания проявляется так называемая «круглая спина» у взрослых.
Классификация заболевания по МКБ-10
Данное заболевание получило код по МКБ М42. Патология имеет длительное течение и может развиваться годами. Клинические проявления зависят в наибольшей степени от возраста пациента.
Обычно поражает заболевание пациентов мужского пола в возрасте 10-25 лет. Причем наибольшее прогрессирование болезни приходится на периоды бурного роста.
В процессе развития патологии развивается деформация позвоночника, что внешне выглядит как круглая спина.
В качестве основных причин выдвигаются такие факторы, как:
- Генетическая предрасположенность;
- Профессиональные издержки;
- Частые травмы;
- Остеопороз;
- Быстрый и сильный рост костной ткани;
- Гормональный дисбаланс.
Учитывая эти факторы, врачи до сих пор не могут подобрать наиболее эффективный метод, позволяющий полностью восстановить нормальный анатомический изгиб в грудном отделе неоперативными методами.
Симптомы остеохондропатии позвоночника
Как уже говорилось ранее, основной возраст для развития заболевания – 10-25 лет. Проявляется состояние такими проявлениями, как:
- Асимметрия спины;
- Мышечная гипотония;
- Интенсивные боли в спине;
- Воронкообразная форма грудного отдела.
В ряде случаев боль может некоторое время отсутствовать, но при этом косметический дефект в виде нарушенной осанки все равно видно невооруженным глазом.
Дети также могут жаловаться на некоторую усталость в спине, быть капризными. В силу особенностей заболевания, идет негативное воздействие на ряд систем органов, что может сказаться на физическом и умственном развитии ребенка.
Возрастные изменения в позвоночнике при остеохондропатии
Диагностика и анализы
Для диагностики данного заболевания проводят консультацию с ортопедом, травматологом или хирургом. При этом обычно назначается:
- Рентген грудной части позвоночника;
- МРТ;
- КТ.
Если уже речь идет о нарушениях в работе внутренних органов, то врачи могут дополнить обследование и другими методами.
МРТ снимок истонченного апофиза позвонка
Лечение
Лечение проводится в целом комплексное, но больший уклон идет все же не на медикаменты, а на внешнее воздействие, то есть физические нагрузки, физиотерапию и другие методы.
Медикаментозно
Если говорить о медикаментозном лечении, то список препаратов, которые могут реально помочь справиться с заболеванием, достаточно короткий. Применяются в основном:
- Обезболивающие и миорелаксанты: Дексалгин, Аэртал, Сирдалуд, Баклофен, Тизанидин и другие;
- НПВС: Диклофенак, Нурофен, Нимесил и так далее;
- Блокады (применяют смесь препаратов, одним из которых выступает либо лидокаин, либо новокаин);
- Витаминные препараты и БАДы: Сустанорм, Артра, Глюкозамин, Хондроитин и так далее.
То есть основной задачей такого лечения является устранение болей, а также недопущение прогрессирования болезни.
Физ. нагрузки
Болезнь считается достаточно тяжелой. Учитывая, что в группу риска входят те, кто часто травмируется или занимается профессиональным спортом, существуют определенные ограничения на занятия спортом.
В частности больным разрешено заниматься только ЛФК и плаванием. Но даже несмотря на безопасность воздействия, проводить тренировки нужно с опытным инструктором, который сможет правильно подобрать каждый тип движения.
На занятия физкультурой такие больные не ходят, так как им требуется особый подход в силу тяжести заболевания
Важно учитывать, что ЛФК будет эффективна на ранних стадиях. По мере привыкания ее могут дополнить также велосипедом или ходьбой
Нарушения в работе и строении внутренних систем организма (особенно в пораженном отделе):
- Заболевания сердца и сосудов;
- Заболевания ЦНС;
- Заболевания ЖКТ;
- Заболевания дыхательной системы и так далее.
- Отставание в развитии у детей;
- Инвалидизация пациента.
Нередки случаи, когда пациенты с заболеванием с Шейермана-Мау оканчивали жизнь инсультом, инфарктом, ТЭЛА и другими подобными страшными диагнозами.
Прогнозы в целом неутешительны, так как заболевание можно только постараться притормозить, но вылечить полностью нельзя. Как правило, оно перестает развиваться к 25 годам, когда организм уже сформирован. Рано или поздно больному приходится принимать решение об операции на позвоночнике.
Особенности развития остеохондропатии позвоночника:
Симптоматика
Поскольку существует несколько разновидностей такого заболевания, то вполне естественно, что каждая из них будет обладать собственными особенностями.
Например, остеохондропатическое повреждение тазобедренного сустава, что также носит название болезнь Легга-Кальве-Пертеса, имеет такие характеристики:
- поражение головки тазобедренной кости;
- возрастная категория пациентов от 4 до 9 лет — у мальчиков диагностируется в несколько раз чаще, нежели у девочек;
- первый симптом — незначительная хромота;
- возникновение сильных болевых ощущений в области повреждения;
- распространение болезненности в зону колена;
- ограничение движений в суставе;
- атрофия мышц, располагающихся в бедре и голени;
- укорочение больной ноги примерно на 2 сантиметра.
Остеохондропатия бугристости большеберцовой кости наиболее часто диагностируется у лиц мужского пола в возрасте 12-15 лет. Второе название патологии — болезнь Осгуда-Шлаттера. Симптоматика включает в себя:
- припухлость и отёчность больного участка;
- боли, которые склонны к повышению интенсивности выраженности во время ходьбы по лестнице, а также в процессе длительного стояния на коленях;
- незначительное нарушение функционирования сустава.
При остеохондропатии плюсневой кости, наиболее часто поражающей девочек возрастом от 1 года до 15 лет происходит постепенное развитие патологического процесса. Болезнь Келлера 2 представлена такими признаками:
- периодическими болями в месте поражения;
- хромотой;
- незначительной отёчностью и покраснением кожного покрова в районе тыла стопы;
- укорочением 2 и 3 пальца больной конечности;
- резким ограничением двигательной функции.
Остеохондропатия стопы, а именно ладьевидной её кости, что также называется болезнь Келлера 1 формы, в подавляющем большинстве ситуаций поражает мальчиков в возрастной категории от 3 до 7 лет. Основными симптомами принято считать беспричинные боли в стопе и хромоту. В редких случаях наблюдается гиперемия и отёчность.
Локализация патологии в бугре пятки или болезнь Шинца считается одной из самых редких разновидностей недуга, диагностирующейся у детей от 7 до 14 лет. Обладает скудной клинической картиной, поскольку выражается лишь в болях и припухлости больного сегмента.
В отличие от предыдущей формы болезнь Шейермана-Мау или остеохондропатия позвонков представляет собой наиболее распространённый тип заболевания, зачастую встречающийся у мальчиков. Главными проявлениями принято считать:
- среднегрудного и нижнегрудного отдела позвоночного стола — при этом спина округляется;
- слабовыраженные боли — иногда такой симптом вовсе отсутствует;
- межпозвоночная .
Остеохондропатия позвоночника, известная также, как болезнь Кальве развивается у детей 4-7 лет. Симптоматическую картину составляют беспричинная боль и быстрая утомляемость спины.
Что касается частичных остеохондропатий, то они больше свойственны людям от 10 до 25 лет, причём у мужчин чаще диагностируются, нежели у представительниц женского пола. Примерно в 85% ситуаций встречается остеохондропатия колена. Основным клиническим проявлением выступает деформация поражённого сегмента.
Лечение заболевания
Наиболее частое осложнение, которое развивается при несвоевременной терапии заболевания – это кифоз, смещение позвоночника и так называемая плоская спина. В среднем возрасте из-за этого появляется остеохондроз. Вследствие некроза костной ткани возможны переломы
Поэтому очень важно, чтобы лечение было начато сразу, при появлении жалоб на боли. Его основными целями должно быть:
- купирование болевого синдрома;
- исправление осанки и восстановление естественных изгибов позвоночника;
- профилактика остеохондроза;
- восстановление функций позвонков и дисков, подвижности тела, особенно при наклонах вперед.
При остеохондропатии важно исправить осанку и восстановить функции позвонков
Лечение остеохондропатии позвоночника включает в себя исключение больших физических нагрузок, лечебную физкультуру, массаж, физиотерапевтические методы и прием назначенных врачом лекарств. Иногда показано полное ограничение подвижности – постельный режим на жесткой кровати. При сильных болях и деформации позвонков применяют вытяжение с грузом на наклонной плоскости или под водой.
Водные процедуры при остеохондропатии очень полезны, особенно плавание и лечебные ванны. Лечение заболевания включает также правильную диету, в которой много продуктов, богатых витаминами В и А, а также кальцием. В редких случаях запущенного течения болезни назначается хирургическое лечение. Оно нужно, если развились осложнения или сильная деформация позвоночника.
Какие назначаются лекарственные препараты
Остеохондропатия позвоночника характеризуется болями и разрушением тканей. Поэтому применяются такие лекарства, которые избавляют больного от этих признаков:
- обезболивающие препараты – «Парацетамол», «Кетанов», «Ибупрофен»;
- противовоспалительные – «Нимесил», «Аэртал», «Дексалгин»
- сосудорасширяющие, например, «Актовегин»;
- поливитамины с кальцием;
- средства для восстановления микрофлоры кишечника, которые нужны, чтобы лучше усваивались микроэлементы из пищи, например, «Вобэнзим».
Физические нагрузки при остеохондропатии
Основное лечение заболевания – это лечебная физкультура. Тяжелые физические нагрузки необходимо исключить, особенно подъем тяжестей, прыжки. При отсутствии сильных болей выполняются специальные упражнения с постепенным увеличением их количества и числа повторений. Заниматься желательно 2-3 раза в день.
Полезное упражнение для всех больных – сидеть или ходить с использованием специальной реклинирующей палки, расположенной на уровне грудного отдела позвоночника. Сзади ее нужно обхватить локтевыми сгибами. Другие упражнения разрабатываются индивидуально с учетом особенностей течения заболевания.
Специальные упражнения – важное условие для возвращения подвижности позвоночника
Боли у детей чаще всего возникают после нагрузок или длительного сидения за столом. Поэтому рекомендуется часть домашних заданий выполнять в положении лежа, а для сидения использовать стул с высокой спинкой, выгнутой вперед. Спать нужно на жесткой постели, положив под матрас деревянный щит.
Часто после перенесенного заболевания у людей развивается остеохондроз
Для предупреждения разрушения костной ткани позвоночника очень важно формировать у детей мышечный корсет, а также предохранять их от сильных физических нагрузок. Правильное питание и нормализация обмена веществ также очень важны для профилактики остеохондропатии
Классификация остеохондропатии, ее виды
Остеохондропатия различается по месту локализации болезни
, которая имеет 3 основных «излюбленных» места:
- эпифизы (суставные концы) трубчатых костей;
- апофизы костей (выступы, бугристости);
- короткие кости (позвонки, кости предплюсны стопы).
В области эпифизов костей развиваются следующие виды остеохондропатии
:
- головки бедренной кости;
- головок плюсневых костей стопы;
- верхнего эпифиза голени;
- пальцев кисти;
- грудинного эпифиза ключицы.
Апофизарные остеохондропатии:
- большеберцовой кости голени;
- апофизов позвонков;
- пяточной кости;
- коленного сустава;
- лонной (лобковой) кости.
Изучите более подробно на нашем портале.
Остеохондропатии коротких костей:
- тел позвонков;
- ладьевидной кости стопы;
- полулунной кости запястья;
- сесамовидной (дополнительной) кости у основания 1-го пальца стопы.
Методы диагностики
Сложность определения наличия заболевания заставляет применять основной диагностический метод – рентгенографию. Но и эта процедура не дает однозначного ответа, поэтому при характерных симптомах необходим тщательный дифференциальный диагноз. На полученной рентгенограмме врач может рассмотреть такие признаки, как:
- множественные грыжи Шморля;
- кифоз;
- позвонки уменьшенной высоты;
- спондилолистез;
- кальцификацию межпозвоночных дисков.
После анализа снимка проводится вторичный контактный осмотр больного, пальпация болезненных участков с целью определения тяжести болезни. Выясняется, насколько сильно распространился разрушительный процесс, какие области костно-мышечной системы затронуты, насколько ограничены позвоночные функции, сколько грыж Шморля присутствует у пациента. При этом больного просят выполнить определенные движения.
У остеохондропатии много сходных симптомов с другими патологиями. Поэтому проводится сравнительная диагностика для исключения врожденного фиброза дисков Гюнтца, компрессионного перелома тела позвонка, болезни Кальве. Проверить следует также на болезнь Кальве и спондилоэпифизарную дисплазию. При болезни Кальве у ребенка раннего возраста поражается только один позвонок, а юношеский кифоз поражает большее количество.
Юношеский остеохондроз
Развивается на основе хондроостеонекроза. К ранним признакам юношеского остеохондроза относят снижение высоты межпозвоночных дисков, их разрывы, обызвествления и уплотнения покровных пластин, смещения позвонков, которые могут выявляться у детей с 6 лет. Н. Schultze (1968) предлагает случаи, не укладывающиеся в симптоматику остеохондропатии, относить к юношескому остеохондрозу. Вследствие недостаточно четкого описания признаков юношеского остеохондроза его отождествляют с остеохондропатией, а раннее развитие остеохондроза расценивают как признак завершающей стадии остеохондропатии. На основании собственного опыта установлено, что для юношеского остеохондроза прежде всего характерны раннее появление и стойкость болей в позвоночнике (с 5—6 лет), их резистентность к лечению.
На рентгенограмме тела позвонков могут быть малоизмененными, (особенно в поясничном отделе) или они имеют плоскоклиновидную форму с увеличенным дорсовентральным размером. Наиболее характерным признаком юношеского остеохондроза является наличие остеофитов, огибающих апофизы тел позвонков и придающих передним контурам тел вид катушки. Апофизы тел позвонков в передних отделах отличаются плотностью, иногда они имеют вид отдельных глыбок. Такая картина изменений сохраняется у подростков 15—16 лет, что свидетельствует о замедленном развитии апофизов и особенно задержке их слияния с телами позвонков.
Этот процесс как бы блокирован, что, очевидно, послужило основанием К. Lindemann рассматривать его как хондроостеонекроз. Замыкательные костные пластинки тел позвонков расслоены, как мы полагаем, также вследствие замедленного слияния апофизов. Диски чаще остаются нормальной высоты, но иногда в задних отделах они ниже, чем в неизмененных выше и ниже расположенных сегментах. Встречаются семейные случаи остеохондроза с одинаковым уровнем поражения, но с более выраженными и разнообразными изменениями у детей.
Лечение заболевания
Наиболее частое осложнение, которое развивается при несвоевременной терапии заболевания – это кифоз, смещение позвоночника и так называемая плоская спина. В среднем возрасте из-за этого появляется остеохондроз. Вследствие некроза костной ткани возможны переломы
Поэтому очень важно, чтобы лечение было начато сразу, при появлении жалоб на боли. Его основными целями должно быть:
- купирование болевого синдрома;
- исправление осанки и восстановление естественных изгибов позвоночника;
- профилактика остеохондроза;
- восстановление функций позвонков и дисков, подвижности тела, особенно при наклонах вперед.
Лечение остеохондропатии позвоночника включает в себя исключение больших физических нагрузок, лечебную физкультуру, массаж, физиотерапевтические методы и прием назначенных врачом лекарств. Иногда показано полное ограничение подвижности – постельный режим на жесткой кровати. При сильных болях и деформации позвонков применяют вытяжение с грузом на наклонной плоскости или под водой.
Водные процедуры при остеохондропатии очень полезны, особенно плавание и лечебные ванны. Лечение заболевания включает также правильную диету, в которой много продуктов, богатых витаминами В и А, а также кальцием. В редких случаях запущенного течения болезни назначается хирургическое лечение. Оно нужно, если развились осложнения или сильная деформация позвоночника.
Какие назначаются лекарственные препараты
Остеохондропатия позвоночника характеризуется болями и разрушением тканей. Поэтому применяются такие лекарства, которые избавляют больного от этих признаков:
- обезболивающие препараты – «Парацетамол», «Кетанов», «Ибупрофен»;
- противовоспалительные – «Нимесил», «Аэртал», «Дексалгин»
- сосудорасширяющие, например, «Актовегин»;
- поливитамины с кальцием;
- средства для восстановления микрофлоры кишечника, которые нужны, чтобы лучше усваивались микроэлементы из пищи, например, «Вобэнзим».
Физические нагрузки при остеохондропатии
Основное лечение заболевания – это лечебная физкультура. Тяжелые физические нагрузки необходимо исключить, особенно подъем тяжестей, прыжки. При отсутствии сильных болей выполняются специальные упражнения с постепенным увеличением их количества и числа повторений. Заниматься желательно 2-3 раза в день.
Полезное упражнение для всех больных – сидеть или ходить с использованием специальной реклинирующей палки, расположенной на уровне грудного отдела позвоночника. Сзади ее нужно обхватить локтевыми сгибами. Другие упражнения разрабатываются индивидуально с учетом особенностей течения заболевания.
Боли у детей чаще всего возникают после нагрузок или длительного сидения за столом. Поэтому рекомендуется часть домашних заданий выполнять в положении лежа, а для сидения использовать стул с высокой спинкой, выгнутой вперед. Спать нужно на жесткой постели, положив под матрас деревянный щит.
Часто после перенесенного заболевания у людей развивается остеохондроз
Для предупреждения разрушения костной ткани позвоночника очень важно формировать у детей мышечный корсет, а также предохранять их от сильных физических нагрузок. Правильное питание и нормализация обмена веществ также очень важны для профилактики остеохондропатии
Остеохондропатия позвоночника – патологическое состояние костных, хрящевых тканей. В официальной медицине принят ряд других названий болезни. Эту патологию часто называют болезнью Шейермана – Мау, асептическим некрозом апофизов позвонковых тел, юношеским кифозом. Основная категория пациентов с такими проблемами – мальчики подросткового или юношеского возраста, 11–18 лет. Наследственные проявления болезни встречаются у детей более раннего возраста. Благоприятные условия для развития такого патологического состояния создает влажный, холодный климат на территории проживания больного.
Наиболее распространенная форма заболевания поражает позвонки, диски, замыкательные пластинки грудного отдела. У детей со слабым развитием костно-мышечного аппарата на фоне тяжелых нагрузок, недостатка необходимых минералов, витаминов, питательных веществ может возникнуть повреждение поясничного отдела, а также хондропатия коленного сустава, остеохондропатия тазобедренного сустава. Поражаются обычно диски 7–10 позвонков. Остеохондропатия позвоночника – редко встречающееся, трудно поддающееся коррекции состояние с неизученной до конца этиологией.
Классификация
Остеохондропатии у детей и лиц юношеского возраста специалистами из области ортопедии разделяются на 4 группы, каждая из которых имеет свои разновидности и характерные особенности.
- остеохондропатию головки бедренной кости;
- остеохондропатию головки плюсневой кости;
- остеохондропатию ключицы, а именно в её конце, расположенном в грудном отделе позвоночника;
- остеохондропатию фаланг пальцев верхних конечностей.
Вторая группа болезни включает в себя те формы, которые поражают короткие трубчатые кости. Таким образом, патология делится на:
- остеохондропатию ладьевидной кости стопы;
- остеохондропатию полулунной кости кисти;
- остеохондропатию ладьевидной кости запястья;
- остеохондропатию тела позвонка.
- остеохондропатия бугристости большеберцовой кости;
- остеохондропатия бугра пятки;
- остеохондропатия апофизарных колец позвоночника.
4 группа болезни состоит из повреждения поверхностных или клиновидных суставов — представляет собой частичную остеохондропатию, поскольку в патологический процесс вовлекаются:
- локтевой сустав;
- коленный сустав;
- голеностоп.
Классификация остеохондропатии по степени тяжести протекания:
- начальная или некроз костной ткани — длительность составляет несколько месяцев, а главным симптомом считаются болевые ощущения в области поражённого сегмента. Примечательно то, что во время прохождения пациентом инструментальных диагностических процедур какие-либо изменения могут отсутствовать;
- среднетяжелая или «компрессионный перелом» — может продолжаться от 2 месяцев до полугода. В таких ситуациях наблюдается «проседание» костей, отчего они вклиниваются друг в друга;
- фаза фрагментации — длится от полугода до 3 лет. На таком этапе прогрессирования отмечается рассасывание тех участков кости, которые подверглись дегенерации и некрозу, а также происходит замещение нормальной ткани грануляционными клетками. Подобные факторы приводят к уменьшению высоты кости;
- восстановление — время протекания варьируется от нескольких месяцев до полутора года. На данном этапе осуществляется нормализация формы и структуры кости.
В общей сложности весь цикл остеохондропатии составляет 2-4 года.