Содержание
Феморопателлярный артроз препятствует нормальному занятию бегом и является следствием многих спортивных травм, которым не было уделено должного внимания.
Первичный артроз — это заболевание, которое возникает преимущественно в пожилом возрасте и связано со старением хрящевой ткани. Но такой особый вид, как феморопателлярный артроз, чаще всего возникает у людей, чья жизнь во многом связана со спортом.
Чтобы в полной мере разобраться, что это за болезнь и почему она развивается, нужно сначала понять, как устроен любой сустав. Сустав представляет собой подвижное сочленение двух и более костей нашего организма.Снаружи он покрыт хрящом, а поверх него располагается суставная сумка. Суставной хрящ, как правило, гиалиновый смягчает движение в суставе, а суставная сумка вырабатывает специальную жидкость, которая препятствует трению. Эта самая жидкость также питает и сам хрящ. С возрастом организм постепенно теряет воду, что приводит к подсыханию гиалинового хряща, он становится менее упругим и эластичным, увеличивается трение в суставе, из-за чего и происходит истончение хрящевой прослойки. В дальнейшем это все приводит к деформации сустава и снижению его подвижности.
Пателло (от лат. patella) означает «надколенник», а феморо (от лат. femoris) — бедренная кость. Расшифровав эти два слова, можно сделать вывод, что это заболевание, из-за которого увеличивается трение коленной чашечки (пателло) о бедренную кость при любом движении в колене. В народе эту болезнь еще называют «колено бегуна», так как спортсмены больше других подвержены разным большим нагрузкам и травмам. Именно у атлетов этот недуг проявляется, чаще чем у других. При этом надо отметить, что реактивным артрозом женщины рискуют заболеть больше, чем мужчины. Артроз не позволяет человеку в полной мере заниматься спортом. Артроз может стать причиной раздражительности человека из-за постоянных болей в колене.
Латеральное расположение
Латеральное расположение КЧ имеет еще одно название – латеропозиция надколенника (ЛН). Характеризуется его смещением к наружной стороне колена. Речь идет о врожденной патологии, которая выявляется и исправляется в первые годы жизни ребенка. Однако и после излечения пациентам противопоказаны спортивные занятия на профессиональном уровне, иначе они рискуют систематически получать травматические боковые вывихи надколенника.
ЛН выявляют, проводя пальпацию коленного сустава. Определяется его расположение в состоянии покоя и когда пациент сгибает ногу. При наличии этой врожденной патологии сустав продолжает оставаться согнутым и после того, как ребенок начнет ходить. В отсутствии своевременного адекватного лечения идет формирование Х-образной кривизны ног.
Диагностика и лечение
При выявлении латеропозиции надколенника применяют методику МРТ. В ходе данного обследования нередко обнаруживают и другую патологию, называемую дисплазией латерального мыщелка бедра. Диагноз подтверждается проведением УЗИ коленного сустава.
Лечение ЛН следует начинать как можно раньше, поскольку только при таком условии оно будет максимально результативным. Суть коррекции заключается в том, что надколенник стабилизируется, его подвижность к наружной части сустава ограничивается. Это достигается посредством оперативного вмешательства, в ходе которого изменяют форму верхушки и основания КЧ и положение ее связки, а также медиальной широкой мышцы бедра.
Достигается данная цель с помощью физиотерапии, ЛФК и теплолечения. Длительность реабилитации варьируется от одного до полутора месяцев.
Виды, диагностика и лечение остеомы кости
Лечение
Терапию назначают после установки точного диагноза. Информативным методом является рентгенография сустава. Для исключения других заболеваний пациент сдает анализы крови. Консервативные методы применяют на 1 и 2 степени болезни.
Главной задачей терапии является:
- купирование болей;
- улучшение кровообращения;
- повышение амплитуды движений;
- предотвращение разрушительных процессов.
Медикаментозное лечение сочетают с мануальной терапией, физиопроцедурами, лечебной гимнастикой. Для разгрузки сустава используют специальную трость, ортопедические наколенники и обувь.
Медикаментозная терапия
Лечение начинают с купирования болевого синдрома. Для этого назначают нестероидные противовоспалительные средства (НПВС). Лекарства обладают обезболивающим действием и снимают отеки тканей. Наиболее эффективные: Диклофенак, Ибупрофен, Мовалис.
После уменьшения болевых ощущений начинают комплексное лечение. Врач прописывает следующие препараты:
- Хондропротекторы – группа лекарств в составе которых находятся активные вещества глюкозамин и хондроитинсульфат. Они стимулируют деятельность клеток и способствуют регенерации тканей. Популярные препараты: Артра, Дона, Юниум, Терафлекс.
- Сосудорасширяющие средства. Они помогают улучшить кровоток для полноценного питания и восстановления сустава (Агапурин, Теоникол).
- Витаминные комплексы – необходимы для обновления хрящевой ткани (Кальций Д3, Пентовит, Кальцимин, Дуовит).
Народные средства
На начальной степени заболевания можно использовать средства народной медицины. Компрессы и примочки оказывают согревающий эффект, улучшая циркуляцию крови.
Популярные рецепты:
- Настойка из одуванчиков. Желтые цветки засыпьте в пол литровую банку по плечики и залейте водкой. Выдержите месяц в темном углу, процедите и натирайте больное колено перед сном.
- Компресс из хрена. Корни помойте, измельчите и поставьте разогреваться на несколько минут в горячую воду. Сырье быстро натрите на терке, выложите на марлю и прикладывайте к колену. Курс лечения месяц.
- Настойка на березовых почках. Настаивайте 20 грамм сырья замоченного в 10 мл 70 процентного раствора спирта в течение месяца. Профильтруйте жидкость и принимайте по 15 капель 3 раза в день, разбавив столовой ложкой воды. Можно применять в качестве растирок для сустава.
- Настой из коры черемухи. В стакан с водкой добавьте 50 гр сырья, настаивайте 2 недели. Втирайте в больное колено 2 раза в день.
- Мазь из меда. Смешайте 100 гр меда и столовую ложку соли. Мажьте сустав на ночь, обернув после процедуры пленкой.
Факторы латеральной нестабильности
Многие заболевания КЧ обусловлены большими нагрузками на соответствующие суставы, а в отдельных случаях их возникновение связано с врожденными патологиями, которые в обязательном порядке должны учитываться, если человек намерен посвятить жизнь спорту, либо же его профессиональная деятельность сопряжена с интенсивной эксплуатацией КС.
Сущность и лечение гигромы на ноге
Высокое стояние надколенника, обусловленное удлинением связки, становится первым этапом развития нестабильности КЧ. Наружные широкие бедренные мышцы являются более развитыми по сравнению с внутренними, что способствует возникновению латерализации надколенников, характеризующейся смещением коленных чашечек наружу – это влечет за собой подвывих надколенника.
Во многих случаях происходит полный вывих надколенника на фоне перелома его суставной поверхности и одновременной деформации наружного бедренного мыщелка. С такими травмами КЧ люди на протяжении жизни могут сталкиваться неоднократно, испытывая дискомфорт, а иногда и резкую боль.
Более высокая подверженность возникновению обсуждаемой патологии наблюдается у спортсменов и приверженцев активного образа жизни. В большинстве случаев заболевание возникает, когда имеют место частые продолжительные растяжения и разрывы связочно-мышечных аппаратов коленей.
Однако врачи определили ряд причин, вызывающих развитие патологии:
- удары в колени;
- избыточные нагрузки на соответствующие суставы в определенных положениях ног;
- высокоамплитудные движения в КС, в особенности при их переизгибании и скручивании;
- неловкие движения ног, связанные со спотыканиями и подворачиваниями.
Почему при беременности болят кости таза?
Провоцирующими факторами являются занятия любительским и профессиональным спортом: футболом, хоккеем, баскетболом, лыжами, легкой атлетикой. Особенно это касается людей, которые, желая достичь высоких результатов, забывают о собственной безопасности.
Развитие нестабильного надколенника может быть спровоцировано и различными патологиями:
- избыточное натяжение наружных связок, поддерживающих надколенники;
- дисплазия блока бедренной кости (ДББК);
- аномальная форма ног;
- слабость внутренних связок, к примеру, при их разрыве, обеспечивающих поддержку КЧ и пр.
ЛФК
Лечебная гимнастика является важной составляющей в лечении деформирующего артроза. Упражнения укрепляют мышцы, улучшают кровоснабжение и подвижность сустава
Выполнять их необходимо с осторожностью, особенно на 2 и 3 стадии. Особенности ЛФК при гонартрозе:
- исключите упражнения с нагрузкой на колено (приседание, подъем по лестничной клетке);
- движения делайте медленно с небольшой амплитудой;
- начинайте зарядку с разогрева мышц;
- постепенно увеличивайте время гимнастики с 10 минут до получаса;
- большую часть комплекса уделяйте статическим упражнениям, которые укрепляют мышцы при удержании позы;
- занятия проводите ежедневно.
Комплекс должен включать в себя упражнения на спине, боку, животе. Лежа на кровати выполните упражнение «ножницы», «велосипед», «лягушку», поочередно фиксируйте прямые ноги под углом в 45 градусов. На боку свободной ногой делайте махи, вращение, подтягивайте колено к груди. На животе сгибайте и разгибайте сустав, стараясь пятками дотянуться до ягодиц.
Причины пателлофеморального синдрома
На практике причиной болезни в большинстве случаев является истирание внутрисуставного хряща. Нормальные движения коленной чашечке нарушаются. Снижается амортизация, которая ведет к повышенному трению костей между собой.
Причиной истирания, в том числе, являются возрастные изменения. Почти у всех людей пожилого возраста диагностируется пателлофеморальный болевой синдром. У молодых людей или граждан средних лет, которые занимаются активными видами спорта, наблюдается данное заболевание. Чаще других страдают легкоатлеты и лыжники. Чрезмерные физические нагрузки ведут их к микротравматизации суставов. Крупные травмы, такие как перелом, могут привести к артрозу.
Наследственность также играет не последнюю роль. Наследственная дисплазия – смещение надколенника в связочном аппарате в неверное положение. В результате происходит увеличение нагрузки на надколенник, что со временем приводит к травматизации и быстрому истиранию хряща.
К факторам риска можно отнести: лишний вес, дисбаланс мышц, некоторые хронические заболевания, травмы колена, повреждение крестообразных связок, проблемы с эндокринной системой.
Причины
Причиной развития первичного и вторичного артроза коленного сустава является совокупность неблагоприятных внешних и внутренних факторов, как действующих продолжительно и неактивно, так и оказавших влияние неожиданно, резко, интенсивно. Ученые выделяют несколько обстоятельств, которые по отдельности или в совокупности могут стать плодородной почвой для развития недуга.
Фактор 1. Конкретная травма костей, хряща, связок
Приблизительно в 25% артроза пусковым механизмом является травматическое повреждение:
- перелом костей нижних конечностей;
- вывих коленных структур;
- ушибы мягких тканей;
- растяжения и разрывы связок;
- защемления и надрывы хрящевой прокладки – мениска.
Деформированные и поврежденные структуры в результате травмы ограничены в движении, что ухудшает циркуляцию крови в отделах кости.
Фактор 2. Хирургическое вмешательство
Возрастает опасность развития артроза после выполнения частичной резекции (иссечения) мениска и тотальной менискоэктомии (полного удаления). У 75% прооперированных больных в последующем фиксируется развитие данной патологии.
Фактор 3. Чрезмерная интенсивность физических нагрузок
Бесспорно, регулярные занятия спортом – полезное и важное мероприятие. Однако всегда следует учитывать факт: существуют естественные биологические возможности организма
И даже профессиональный атлет, посвятивший всю жизнь спорту, после 45 лет не может тренироваться в том же темпе, как в двадцатипятилетнем возрасте. Поэтому необходимая мера: пересмотреть подход к тренировкам, не перегружать опорно-двигательный аппарат.
Фактор 4. Избыточная масса тела
Само по себе ожирение не вызывает остеоартроз. Однако костный аппарат полного человека испытывает чрезмерное давление из-за утяжеления мягких тканей. Особенно страдают обладатели «пивного» животика: из-за массивной выпуклости брюшины коленям приходится трудиться в авральном режиме.
Фактор 5. Воспалительные процессы, аутоиммунные заболевания
Наличие хронического очага воспаления в структурах костно-мышечной системы в 5% случаев стимулирует разрушение хрящевых тканей. В группе риска лица, имеющие в анамнезе:
- ревматоидную, реактивную, псориатическую артропатию;
- анкилозирующий спондилоартрит;
- системный ревматизм;
- подагру.
Фактор 6. Врожденная гипермобильность связок
Как показывает клиническая практика, более 3% пациентов с гонартрозом были награждены от рождения избыточной гибкостью костных соединений и чрезмерной эластичностью связок. Однако такие «дары» природы приводят к быстрому износу костной ткани.
Фактор 7. Нарушение обмена веществ
Сбои в метаболическом обмене, в частности синдром резистентности к инсулину, затрагивают в своем развитии локомоторную систему и осложняют течение гонартроза.
В числе прочих факторов, несущих потенциальную угрозу поражения колена:
- регулярные спазмы подвздошно-поясничных мышечных волокон и четырехглавой мышцы бедра из-за нарушений неврологического профиля;
- нервно-спастический ответ мускулатуры на психическое напряжение хронического характера или интенсивный стресс;
- утрата гибкости и «зажатие» хрящей в результате работы индивида «на износ», что свойственно чрезмерно ответственным, исполнительным, педантичным личностям с гипертрофированным чувством долга.
Наш эксперт
Доктор Юрген Айхорн
Доктор медицины
Доктор Айхорн является мировым лидером по количеству операций на коленном суставе. Каждый год он успешно осуществляет 1200 операций на коленном суставе, из них 500 операций по реконструкции передней крестообразной связки. При помощи его уникального метода двойного пучка, уже тысячи профессиональных спортсменов со всего мира вернулись в строй и продолжают спортивную карьеру.
Медиальная (внутренняя) коллатеральная (боковая) связка коленного сустава соединяет внутренний мыщелок бедренной кости с внутренней частью большеберцовой кости. Ее основная функция заключается в противостоянии и стабилизации коленного сустава при отведении (смещении кнаружи) голени.
Разрывы медиальной коллатеральной связки происходят значительно чаще повреждений иных связок коленного сустава. Это связано с анатомическими особенностями и функциями медиальной коллатеральной связки с одной стороны и увеличивающимся числом пациентов, которые предпочитают активные виды спорта, где чрезвычайно важна стабильность коленного сустава и его полная функциональность при любом угле сгибания.
Повреждения медиальной коллатеральной связки коленного сустава наиболее часто встречается среди пациентов, предпочитающих игровые виды спорта и горные лыжи. Наиболее характерны травматические повреждения вследствие избыточного смещения голени кнаружи, однако, отмечены случаи повреждения медиальной коллатеральной связки у пловцов брассом из-за хронического ее перенапряжения.
Профилактика
Снизить риск синдрома колена бегуна поможет выполнение профилактических мер. Вот несколько советов, которые сохранят суставы здоровыми:
- Не допускать переохлаждения суставов.
- Употреблять в пищу продукты, содержащие витамины А, D, В.
- Включить в рацион пищу с желатином – желе, студни, мармелад.
- Держать в норме вес – это снизит нагрузку на суставы.
- Свести к минимуму употребление спиртного.
- Не бегать по асфальту и наклонной плоскости.
- Бегу предпочитать плавание и езду на велосипеде.
Источник artritsustava.ru
>
Комментировать
18 просмотров
Это интересно
Артроз плечевого сустава симптомы и лечение мкб 10
0 комментариев

Отек сустава у собаки лечение
0 комментариев
Пиразинамид болят суставы
0 комментариев
Отложение солей в суставах пальцев рук лечение фото
0 комментариев
Adblock detector
Патогенез артроза
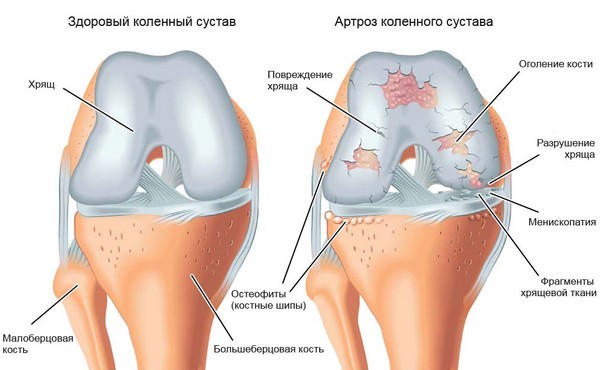
Артроз начинается с изменения характеристик суставного хряща, в результате чего он не может в полной мере выполнять свою функцию амортизирующей прокладки между сочленяющимися костями. Из-за дефицита питательных веществ, вследствие механического или химического повреждения хрящ пересыхает, утрачивает эластичность, становится менее прочным, шероховатым. В нем образуются трещины, поначалу неглубокие, а в местах наибольшего давления хрящ истончается.
В результате запускаются компенсаторные механизмы, призванные защитить костную ткань от возросшей нагрузки. Подхрящевой (субхондральный) слой кости в местах наибольшего истончения хряща уплотняется, этот процесс называется остеосклерозом. На боковых краях суставных площадок образуются костные наросты (остеофиты).
Чем дальше заходит процесс разрушения хряща, тем более выраженной становится перестройка костной ткани. На поздней стадии практически весь субхондральный слой охвачен остеосклерозом, местами в нем могут образовываться пустоты типа кист, которые окружает более плотная костная ткань. Рельеф суставной площадки сглаживаются, одновременно увеличивается ее площадь за счет краевых разрастаний.
Мелкие одиночные остеофиты укрупняются, увеличивается их количество, они сливаются друг с другом, формируя костяные «губы» и «гребни». В результате суставные концы костей ощутимо деформируются, изменяется форма сустава. Истончение хряща приводит к сужению суставной щели. При деформирующем гонартрозе коленного сустава с внутренней и наружной стороны колена она сужается неравномерно, в результате искривляется нога.
Как выявить заболевание вовремя

Протекает 1 стадия деформирующего артроза колена почти бессимптомно, поэтому ко всем неприятным ощущениям со стороны сустава следует относиться максимально внимательно и при первых признаках дискомфорта или скованности при ходьбе идти на консультацию к профильному специалисту. До проведения инструментальной диагностики на наличие феморопателлярного артроза могут указывать:
- чрезмерный поворот надколенника, который наблюдается при ходьбе;
- ранее выявленные сосудистые или аутоиммунные заболевания у пациента;
- перемещение пателлы между бедром и голенью кнаружи и вверх при посадке с прямым углом;
- невозможность достать стопой до ягодицы в сидячем положении;
- усиление боли в колене, если удерживать надколенник и разгибать ногу.
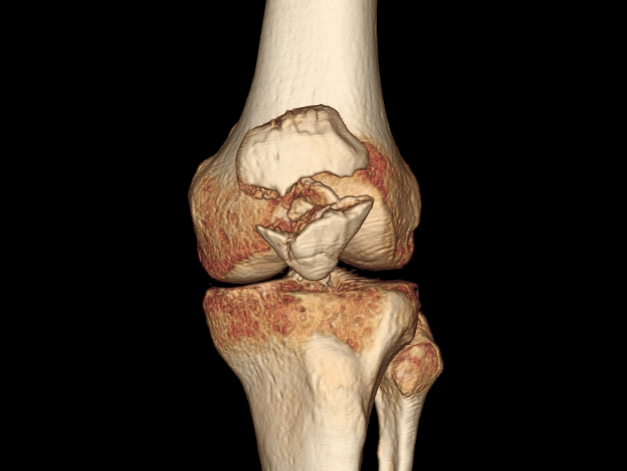
Подтвердить наличие патологических изменений в суставе можно с помощью магниторезонансной томографии, которая является эталоном в современной диагностике заболеваний опорно-двигательного аппарата. Исследование показывает места утончения хрящей или их разрывы. Эффективна и диагностика при помощи рентгена, на котором можно увидеть анкилоз в пателлофеморальном синартрозе.
Строение надколенника
Коленная чашечка «врастает» в крупное сухожилие четырехглавой мышцы бедра. Из-за этого она подвижная и может смещаться , вниз, а также в стороны. Верхняя ее часть имеет закругленную форму и называется основанием. А нижняя часть вытянута и называется верхушкой. Внешняя сторона надколенника шероховатая на ощупь. Ребристая поверхность обеспечивает большую прочность и, соответственно, лучше защищает колено от повреждений. В поверхности этой кости есть специальные отверстия для кровеносных сосудов, а также места для крепления сухожилия. На внутренней поверхности есть специальные углубления и выпуклости, которые обеспечивают конгруэнтность костей (то есть кости соприкасаются друг с другом, как пазл). Внутренняя сторона также делится на две части: медиальную (то есть внутреннюю) и латеральную (внешнюю).
Латеральная сторона занимает большую часть надколенника. Эта сторона также покрыта толстым слоем хрящевой ткани, дополнительно снижая нагрузки на сустав. Коленная чашечка – это центр вращения. Благодаря ей становится возможной работа четырехглавой мышцы бедра при нагрузке на колено. Давление, прилагаемое на коленную чашечку, распределяется очень сложно. Благодаря особому строению давление при растяжении и сжатии происходит с минимальным трением и правильно распределяется.
https://youtube.com/watch?v=MHohY_aqcX4
https://youtube.com/watch?v=MHohY_aqcX4
Коленная чашка поддерживается с помощью связок. Связка надколенника крепится к его верхушке и затем идет к большеберцовой кости. На этой кости есть бугристость, куда и прикрепляется связка надколенника. На бедренной и большеберцовой костях расположены желобки, по которым двигается надколенник при сгибании и разгибании конечности. Выступы на коленной чашке блокируют кости, благодаря чему они не смещаются в стороны.
Стадии пателлофеморального артроза
- 1-ая стадия: Легкая форма артроза, более 3 мм. хрящевого слоя.
- 2-ая стадия: Умеренная форма артроза, расстояние между пателлой и надколенниковой поверхностью бедренной кости менее 3 мм.
- 3-я стадия: Тяжелая форма артроза, соприкасание пателлы и бедренной кости.
- 4-ая стадия: Очень тяжелая форма артроза, непрерывный костный контакт, отсутствие хряща.
Обследование отечных болей в колене со скоплением жидкости, причиной которых могут быть повреждения сухожилий и связок, а так же суставного хряща. При помощи ультразвука врач исследует двигательные элементы коленного сустава. Gelenk-Klinik / Prof. Dr. Sven Ostermeier
Симптомы и степени недуга

Феморопателлярный артроз в 87% случаев развивается бессимптомно и начинается с потери эластичности хрящами, которые покрывают суставообразующие поверхности костей. Обычно при прогрессировании феморопателлярной патологии пациент приходит на консультацию к травматологу с общими жалобами, к которым относятся:
- боль при длительном сидении с согнутыми ногами, которая ослабевает, если выпрямить ногу;
- неприятные ощущения концентрируются на передней поверхности колена;
- резкий дискомфорт в суставе при подъеме по лестнице;
- скованность по латеральным поверхностям коленной чашечки.
Но по специфичным жалобам можно определить степень запущенности заболевания, сделать прогноз и назначить симптоматическое лечение для облегчения болей и уменьшения скованности в суставе. Определение этапа развития симптомокомплекса помогает врачу определиться, нужно ли применять для коррекции синдрома инъекционное или хирургическое лечение. Ключевые признаки стадий развития артроза описаны в таблице.
| Стадия | Проявления |
| 1 | Боли низкой интенсивности, непродолжительные, возникают после длительной ходьбы, неподвижного сидения или стояния |
| 2 | Болезненность продолжительнее, носит острый характер |
| Неприятные ощущения возникают при длительных и интенсивных нагрузках, исчезают во время отдыха | |
| 3 | Дискомфорт становится постоянным, появляется припухлость мягких тканей колена, при сгибании и разгибании в суставе слышны щелчки или хруст |
| Для улучшения состояния назначаются медикаменты | |
| 4 | Нарушается походка и ограничиваются движения, хрящ отсутствует |
| Кости, создающие сустав, трутся друг о друга |
Симптоматика и лечение нестабильного колена
Проявления обсуждаемого заболевания разнообразны, поскольку зависят от того, какие связки травмированы. Наиболее часто патология проявляется определенными признаками:
- резкие болевые ощущения в поврежденном колене;
- отечность тканей, окружающих КС;
- треск либо хруст в колене;
- чрезмерные движения надколенника;
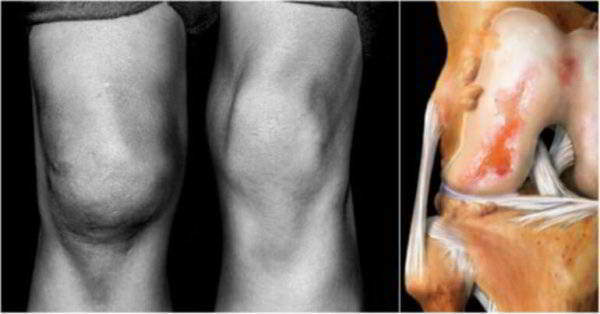
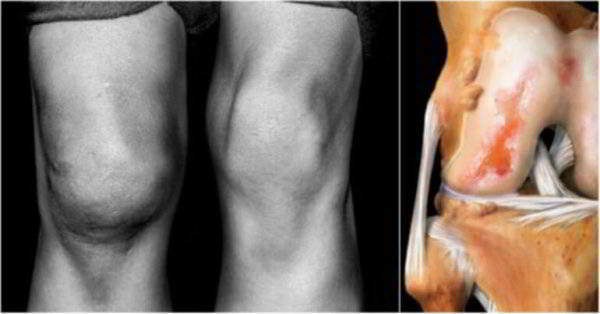
- деформация сустава;
- ощущение того, что голень сместилась в одну сторону;
- чувство, что при движении, особенно во время бега, «подкашиваются» ноги и пр.
Наличие любого из перечисленных симптомов – причина для немедленного обращения к врачу.
Первая помощь при травме колена
При травмировании колен пострадавший нуждается в немедленной помощи, которую надо оказывать, не теряя времени, независимо от того, есть рядом врач или нет. А потому любой человек должен знать, как это делать правильно.
- Нога при повреждении нуждается в покое.
- К коленному суставу прикладывается любой холодный предмет.
- Пострадавшей конечности должно быть обеспечено чуть приподнятое в сравнении с горизонтальной плоскостью положение.
- Коленный состав нуждается в надежной фиксации с помощью марлевого либо эластичного бинта.
- Если есть необходимость, пострадавшему человеку нужно дать обезболивающий препарат.
После оказания первой помощи больного следует доставить в лечебное учреждение.
Лечение нестабильности надколенника
Существуют разные способы лечения обсуждаемого заболевания. При несложных травмах обходятся консервативными лечебными методиками:
- иммобилизация КС с использованием гипсовой повязки либо ортеза, являющегося специальным ортопедическим приспособлением, обеспечивающим четкую фиксацию КС в правильном положении;
- медикаментозное лечение;
- применение физиотерапевтических способов;
- массаж;
- лечебная физкультура;
- пункция КС.
В ходе оперативного вмешательства имеет место восстановления связок, призванных поддерживать КЧ, в результате чего достигается соответствующее норме расположение костей в суставе. Если по какой-то причине отсутствует возможность проведения артроскопической операции, то процедура осуществляется традиционным способом. Целостность медиальной связки восстанавливают, вшивая собственное сухожилие больного, которое берется из одной из крупных связок.
Виды и причины возникновения фиброзной дисплазии
Диагностика
Для того чтобы поставить диагноз, нужно соотнести между собой выраженность клинических проявлений с данными рентгенологического исследования, которое до сих пор играет основную роль.
Так, клинико-рентгенологическая картина деформирующего остеоартроза коленных суставов прекрасно позволяет определить стадии заболевания:
- диагноз ДОА коленных суставов 1 степени характеризуется очень небольшим, еле заметным сужением суставной щели, причем в месте наибольшей нагрузки – с медиальной стороны (внутренней). По краям впадины можно заметить небольшие костные разрастания – остеофиты;
- диагноз ДОА коленных суставов 2 степени предполагает уже видимые грубые изменения: суставная щель значительно сужена, и наблюдаются явления перестройки поверхностей. Эпифизы бедра и большеберцовой кости становятся неровными и уплощенными, а суставные концы костей деформируются, поскольку остеофиты разрастаются значительно;
- третья степень сопровождается выраженным склерозом субхондральной ткани, возникает узурация и появляется кистозность – рентгенологическая картина начинает напоминать туберкулез костей. Иногда внутри суставной полости можно увидеть некротизировавшиеся и обызвестившиеся обломки хрящей.
Довольно долго рентгеновское обследование было единственным способом диагностики. В настоящее время широко используют МРТ, а также артроскопию.