Этиология
Корешковый синдром чаще всего обусловлен структурными изменениями в позвонках и дисках, наличием дополнительных образований в области выхода корешков. При этом создаются условия для внешней компрессии нервных волокон. Реже радикулопатия возникает при поражении самих корешков до выхода из позвоночного столба.
Основные причины корешкового синдрома:
Чаще всего встречается остеохондроз позвоночника с корешковым синдромом. Появляющиеся при этом костные разрастания по краям позвонков и уплощенный диск сужают просвет каналов для выхода корешков. А нередко возникающая протрузия или грыжа диска дополнительно сдавливают нервные волокна.
Причины корешкового синдрома
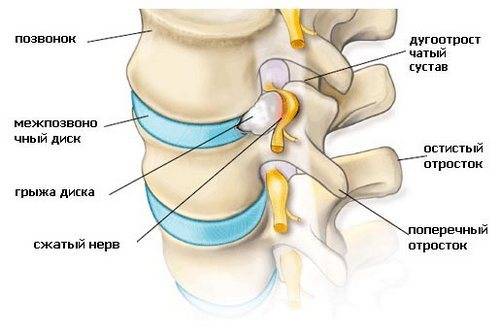
С двух сторон от позвоночного столба человека отходит 31 пара спинномозговых нервов, которые берут свое начало в спинальных корешках. Каждый спинальный (спинномозговой) корешок образован выходящими из спинного мозга задней (сенсорной) и передней (моторной) ветвью. Из позвоночного канала он выходит через межпозвоночное отверстие. Это наиболее узкое место, где чаще всего и происходит сдавление корешка. Корешковый синдром может быть обусловлен, как первичной механической компрессией самого корешка, так и его вторичным сдавлением вследствие отека, развивающегося в результате компрессии корешковых вен. Сдавление корешковых сосудов и расстройство микроциркуляции, возникающее при отеке в свою очередь становятся дополнительными факторами поражения корешка.
Наиболее распространенной причиной, провоцирующей корешковый синдром, выступает остеохондроз позвоночника. Снижение высоты межпозвоночного диска влечет за собой уменьшение диаметра межпозвоночных отверстий и создает предпосылки для ущемления проходящих через них корешков. Кроме того, фактором компрессии может являться формирующаяся как осложнение остеохондроза межпозвоночная грыжа. Корешковый синдром возможен при компрессии корешка образующимися при спондилезе остеофитами или измененными вследствие спондилоартроза частями дугоотростчатого сустава.
Травматическое повреждение спинального корешка может наблюдаться при спондилолистезе, травмах позвоночника, подвывихе позвонка. Воспалительное поражение корешка возможно при сифилисе, туберкулезе, спинальном менингите, остеомиелите позвоночника. Корешковый синдром неопластического генеза встречается при опухолях спинного мозга, невриноме спинномозгового корешка, опухолях позвонков. Нестабильность позвоночника, влекущая за собой смещение позвонков, также может выступать причиной корешкового синдрома. Способствующими развитию радикулопатии факторами выступают чрезмерные нагрузки на позвоночник, гормональные сбои, ожирение, гиподинамия, аномалии развития позвоночника, переохлаждение.
Симптомы корешкового синдрома
Симптомокомплекс радикулопатии складывается из различных сочетаний симптомов раздражения спинального корешка и выпадения его функций. Выраженность признаков раздражения и выпадения определяется степенью сдавления корешка, индивидуальными особенностями расположения, формы и толщины спинальных корешков, межкорешковыми связями.
Симптомы раздражения включают болевой синдром, двигательные нарушения по типу крампи или фасцикулярных мышечных подергиваний, сенсорные расстройства с виде ощущения покалывания или ползания мурашек (парестезии), локального чувства жара/холода (дизестезии). Отличительными особенностями корешковой боли является ее жгучий, пекучий и стреляющий характер; появление только в зоне, иннервируемой соответствующим корешком; распространение от центра к периферии (от позвоночника к дистальным отделам руки или ноги); усиление при перенапряжении, резком движении, смехе, кашле, чихании. Болевой синдром обуславливает рефлекторное тоническое напряжение мышц и связок в области поражения, которое способствует усилению боли. Для уменьшения последней пациенты принимают щадящее положение, ограничивают движения в пораженном отделе позвоночника. Мышечно-тонические изменения более выражены на стороне пораженного корешка, что может привести к перекосу туловища, в шейном отделе — к формированию кривошеи, с последующим искривлением позвоночника.
Симптомы выпадения появляются при далеко зашедшем поражении корешка. Они проявляются слабостью иннервируемых корешком мышц (парезом), снижением соответствующих сухожильных рефлексов (гипорефлексией), уменьшением чувствительности в зоне иннервации корешка (гипестезией). Участок кожи, за чувствительность которого отвечает один корешок, называется дерматом. Он получает иннервацию не только от основного корешка, но и частично от выше- и ниже- лежащего. Поэтому даже при значительной компрессии одного корешка наблюдается лишь гипестезия, тогда как при полирадикулопатии с патологией нескольких рядом распложенных корешков отмечается полная анестезия. Со временем в иннервируемой пораженным корешком области развиваются трофические нарушения, приводящие к мышечной гипотрофии, истончению, повышенной ранимости и плохой заживляемости кожи.
Важные аспекты
Грыжа L5-S1 – данная аббревиатура буквально означает следующее:
- L — люмбар. Переводится как поясничный отдел позвоночника;
- S — сакрум. Крестцовый отдел позвоночника;
- Цифры указывают на порядковый номер межпозвонковых дисков. L5 расположен в самой нижней части спины, а S1 — в верхней части ягодиц.
Выпячивание корешковой грыжи поясничного отдела проявляется следующими симптомами:
- Боли различной степени интенсивности в указанном отделе спины, отдающие в одну из ног, или сразу в обе;
- Чувство онемения нижних конечностей. При этом снижается температурная чувствительность. Кожа становится сухой, нарушается механизм выделения пота, на ощупь нога холоднее других участков тела;
- Ослабление мышц в области стопы. Тестом на проверку служит отсутствие ахиллова рефлекса. Невропатологи часто применяют прием с постукиванием специальным молоточком по сухожилию в области стопы, которая должна в этот момент сгибаться;
- Снижение или полное отсутствие сокращения икроножных мышц. Встать на носок в этом случае больной практически не может.
При корешковом синдроме грыжи L5-S1 боль от спины распространяется по задней поверхности ног вплоть до стопы.
Если неприятные ощущения появляются ниже колен, то это свидетельствует о том, что грыжа достигла достаточно крупных размеров и начала своё разрушительное действие на нервный корешок.
Боли носят различный характер. Это могут быть ощущения прострела, удара током, выкручивания мышц, подергивания, судороги, тянущие боли и другие. Единственное, что их объединяет, — это необходимость принимать удобное положение, чтобы уменьшить болевой порог.
Подтвердить диагноз грыжи позвоночника поясничного отдела с корешковым синдромом стоит после консультации с нейрохирургом, который обязательно назначит проведение в нижней части спины.
В ходе приема врач учитывает индивидуальные особенности расположения грыжи по отношению к нервным окончаниям корешка.
При грыже позвоночника корешковой может быть назначен обычный курс терапии, включающий , , , и либо .
Распространенный среди обывателей миф о повреждении спинного мозга при корешковой грыже не имеет под собой оснований, поскольку сам мозг заканчивается за несколько сантиметров до позвонка L1.
Поэтому во время операции при корешковом синдроме грыжи позвоночника повредить центральную нервную систему невозможно физически.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочеки поделитесь этим материалом с Вашими друзьями :)
Патогенезправить править код
Основной причиной развития корешкового синдрома является остеохондроз. Однако данный синдром может развиться по причине спинномозговой грыжи, спондилоартроза, компрессионного перелома позвонков (при остеопорозе), спондилолистезов, развития опухоли (невриномы), бокового смещения тел позвонков, сдавливания корешка боковыми остеофитамии, а также инфекционного поражения позвонков (остеомиелит, туберкулёз, сифилис).
Корешковый синдром возникает не сразу, как правило, к нему ведёт длительный дегенеративный процесс в межпозвоночных дисках, который заканчивается образованием грыжи. В свою очередь грыжа, разрастаясь и смещаясь, может повредить корешок спинномозгового нерва и ганглий, что приводит к его сдавливанию и развитию воспалительной реакции, в итоге развивается радикулопатия, корешковый синдром.
Общие правила и действенные способы лечения
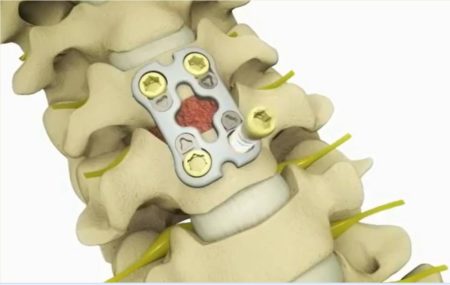
Большинство ученых согласно с тем, что пациентам требуется неотложное хирургическое вмешательство при КСПО, возникшей в результате грыжи диска. Применяется 4 варианта оперативного вмешательства:
- Простая дискэктомия;
- Хемонуклеозис;
- Чрескожная дискэктомия;
- Микродискэктомия.
Эпидуральные уколы стероидов – это эффективная процедура, при которой вводят глюкокортикоиды прямо в пораженный участок. Исследование, проведенное норвежскими учеными, показало, что было опубликовано 13 контролируемых рандомизированных исследований об использовании такой терапии для устранения боли.
Многоцентровое слепое рандомизированное контролируемое исследование, проведенное в Норвегии, оценивало эффективность эпидуральных стероидных или физиологических инъекций при хронической поясничной радикулопатии пояснично-крестцового отдела позвоночника через 6, 12 и 52 недели. После лечения все пациенты ощутили улучшение, но со временем никаких статистических или клинических различий не отмечалось.
Другие исследователи выявили высокую эффективность блокады седалищного нерва в сочетании с пероральными лекарственными средствами и физиотерапией у пациентов с грыжей и радикулопатией, у которых консервативная терапия не дала положительных результатов. Хотя инъекции стероидов могут применяться в течение нескольких месяцев до нескольких лет после начала симптомов, оптимальный период времени составляет 6-9 месяцев с момента болезни.
Американские исследователи тоже доказали, что инъекции со стероидными препаратами эффективны для облегчения боли и общего состояния пациента. Результаты показывают, что процедуры снимают КС в краткосрочной перспективе (в среднем 3 месяца).
Нестероидные противовоспалительные препараты (НПВП) представляют собой основу первоначального лечения КСПО. При использовании всех НПВП следует контролировать пожилых пациентов, потому что имеется риск появления желудочно-кишечных (ЖК) и почечных побочных эффектов. Контроль боли с помощью ацетаминофена (парацетамола) лучше подходит для пожилых больных.
Миорелаксанты не являются препаратами первой линии, но их применение показано пациентам, которые испытывают значительные спазмы. В исследованиях не зафиксировано, что эти лекарства меняют историю болезни. Поскольку миорелаксантные препараты способны вызывать сонливость и сухость во рту, их рекомендуется принимать за 2 часа до сна. Циклобензаприн – скелетно-мышечный релаксант, который действует на ЦНС и снижает двигательную активность.

Снижать болевую симптоматику необходимо для улучшения качества жизни пациента. Анальгетики обладают успокаивающими свойствами, которые полезны для пациентов, страдающих от боли.
Оксикодон показан для облегчения средней и сильной боли. Сочетание оксикодона и ацетаминофена показано для облегчения сильной и очень сильной боли.
Трамадол ингибирует восходящие пути боли, изменяя восприятие и реакцию на боль. Также ингибирует обратный захват норэпинефрина и серотонина. Медикамент нельзя принимать длительно, поскольку существует риск развития зависимости к препарату.
Габапентин, структурный аналог ингибирующей нейротрансмиттерной гамма-аминомасляной кислоты (ГАМК), не оказывает влияния на ГАМК-рецепторы. Действие препарата связано с действием на кальциевые каналы корковых нейронов. Используется для лечения нейропатической боли и некоторых форм эпилепсии.
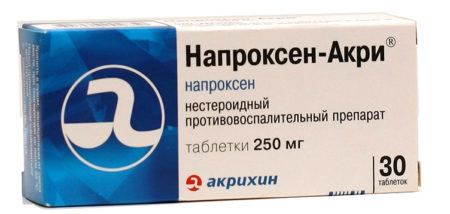
Напроксен ингибирует воспалительные реакции и боль, уменьшая активность циклооксигеназы, что приводит к снижению синтеза простагландинов. Напроксен относится к группе неселективных ингибиторов ЦОГ. Препарат можно принимать только по рекомендации врача.
Упражнения (гимнастику или другие виды активности) не рекомендуется выполнять после лечения. Это может создавать дополнительную нагрузку на позвонки и усугублять течение остеохондроза.
https://youtube.com/watch?v=3ddKl_0WQtw
Симптомы, диагностика, лечение корешкового синдрома поясничного отдела
Корешковый синдром характеризуется неврологическими проявлениями. Отсутствие болевой и температурной чувствительности, болевые ощущения вдоль позвоночника и в нижних конечностях – классические симптомы радикулопатии.
Она характеризуется болезненными ощущениями в пояснице, шее, внутренних органах, желудке и сердце. Проявлений заболевания множество, поэтому лечение сложное.
Причины недуга
Возникают симптомы корешкового синдрома по следующим причинам:
- остеохондроз – дегенеративно-дистрофическое изменение межпозвонковых дисков позвоночного столба;
- межпозвонковая грыжа – выпадение хрящевых дисков между позвонками;
- спондилоартроз – сужение суставных щелей и образование костных остеофитов в позвоночных сочленениях;
- остеопороз – уменьшение плотности костной структуры за счет снижения количества кальция в ней;
- гормональные изменения с повышением уровня гормонов, приводящих к разрушению костной структуры;
- рубцовые изменения, опухоли и травмы позвоночника;
- постоянные перегрузки позвоночного столба;
- инфекционные и травматические повреждения позвонков;
- переохлаждения;
- рубцовые изменения мягких тканей.
Радикулопатия провоцируется межпозвонковыми грыжами, которые ущемляют спинномозговые нервы. Воспалительные изменения инфекционного характера часто приводят к образованию спаек и рубцов, которые также могут приводить к ущемлению нервного волокна.
Симптомы
Симптомы радикулопатии при остеохондрозе поясничного отдела позвоночника:
- Боль в области поясницы.
- Болезненные ощущения в проекции сердца или желудка.
- Иррадиация болевого синдрома в промежность, нижние конечности.
- Прострелы в спине.
Вышеописанные симптомы усиливаются при попытках совершить движение, наклониться или выполнить поворот туловища в сторону.
Прострел (люмбаго) характеризуется сильными болевыми ощущениями. Его возникновению способствует переохлаждение или снижение функций иммунной системы. Иногда корешковый синдром при поражении поясничного отдела позвоночника возникает ночью или утром после сна.
Покраснение и отек кожных покровов, а также повышенная потливость в некоторых случаях является единственным фактором болезни.
Второй признак патологии – нарушение чувствительности кожных покровов. При поражении чувствительного волокна появляется нарушение температурной и тактильной чувствительности.
При поражении моторного корешка нерва формируется нарушение движений и ограничение подвижности в суставах. Постепенно мышцы атрофируются. Появляется слабость и ограниченность в движениях.
Лечение поясничного и шейного корешкового синдрома
- назначение противовоспалительных лекарств;
- согревающие мази;
- физиопроцедуры;
- грязетерапия;
- гидротерапия.
По мере снижения обострения отменяются обезболивающие, разрешается легкий массаж. Мануальная терапия пока запрещена, ее нужно использовать только тогда, когда обострение полностью пройдет. Массаж должен быть мягким, успокаивающим, без нажима. Главное условие: пациент должен чувствовать облегчение после него, а не боль.
Главная задача терапии, особенно поясничного отдела: обойтись без хирургического лечения
Важно понимать: после таких вмешательств могут уйти годы на восстановление обычных функций. Операция допустима и оправдывает себя только в том случае, когда без нее человек становится неполноценным и не может продолжать так жить
https://youtube.com/watch?v=SMCiJyc4PSo
В обоих случаях потребуется длительная реабилитация и сочетание нескольких видов терапий для полного восстановления. Сложность в том, что корешковый синдром может повторяться, поэтому больному рекомендуется пожизненно наблюдаться.
Во время лечения необходимо носить специальные корсеты и ошейники для расслабления пораженного отдела. Ортопедические приспособления могут быть разными по жесткости и фиксации, нужную степень определяет только специалист.
Лечение корешковых синдромов может быть не таким быстрым. Только в легких формах, когда нет развитого остеохондроза, исцеление наступает быстрее. В большинстве случаев нужно лечиться не менее полугода, чтобы полностью вернуть себя к прежнему состоянию. Синдром может затрагивать внутренние органы, может сделать человека инвалидом и никто не сможет помочь. К сожалению, возможности медицины по борьбе с остеохондрозом ограничены
Поэтому важно не допускать развития заболевания и следить за своим состоянием. Только от вас зависит: смогут ли специалисты обратить запущенные патологии или нет
Диагностика корешкового синдрома
В неврологическом статусе обращает на себя внимание наличие триггерных точек над остистыми отростками и паравертебрально, мышечно-тонические изменения на уровне пораженного сегмента позвоночника. Выявляются симптомы натяжения корешков
В шейном отделе они провоцируется быстрым наклоном головы противоположно пораженной стороне, в поясничном — поднятием ноги в горизонтальном положении на спине (симптом Ласега) и на животе (симптомы Мацкевича и Вассермана). По локализации болевого синдрома, зон гипестезии, парезов и мышечных гипотрофий невролог может установить, какой именно корешок поражен. Подтвердить корешковый характер поражения и его уровень позволяет электронейромиография.
Важнейшей диагностической задачей является выявление причины, спровоцировавшей корешковый синдром. С этой целью проводят рентгенографию позвоночника в 2-х проекциях. Она позволяет диагностировать остеохондроз, спондилоартроз, спондилолистез, болезнь Бехтерева, искривления и аномалии позвоночного столба. Более информативным методом диагностики является КТ позвоночника. Для визуализации мягкотканных структур и образований применяют МРТ позвоночника. МРТ дает возможность диагностировать межпозвоночную грыжу, экстра- и интрамедуллярные опухоли спинного мозга, гематому, менингорадикулит. Грудной корешковый синдром с соматической симптоматикой требует дополнительного обследования соответствующих внутренних органов для исключения их патологии.
Диагностика причин корешкового синдрома крестцово-поясничного отдела
При обращении по поводу симптомов радикулопатии, первое с чего начинает врач — это сбор анамнеза и уточнение у пациента времени начала болезни, предшествующих симптомов и сопутствующих нарушений.
Чаще всего уже на этом этапе можно исключить многие причины, однако в дальнейшем требуется инструментальное обследование по алгоритму диагностики неврологических заболеваний.
Неврологический осмотр
Он включает в себя оценку неврологической симптоматики с дальнейшим предположением топографии поражения. Исходя из этого этапа, больному назначаются дополнительные обследования.
Рентгенография позвоночника
В 70 % случаев позволяет диагностировать причину и локализацию патологического процесса. При остеохондрозе на снимке визуализируется грыжевое выпячивание, при травме можно увидеть границы перелома, при остеомиелите и туберкулезе — костные полости.
Компьютерная томография и магниторезонансная томография
Они являются следующим этапом обследования больного с радикулопатией и позволяют более точно диагностировать локализацию и разработать план лечения. При этом КТ является максимально информативным при поражении суставного и костного аппарата позвоночника.
МРТ позволяет диагностировать наличие опухолей спинного мозга и корешков, при отсутствии каких-либо патологий на рентгенологических снимках.
Общеклинические исследования (анализы крови, мочи, ЭКГ и прочие)
Проводятся всем больным независимо от предполагаемой причины заболевания. Помогают уточить диагноз в сомнительных ситуациях и скорректировать план лечения.
Симптомы корешкового синдрома поясничного отдела
Симптоматика корешковых расстройств достаточно разнообразна и зависит от локализации поражения. Для начала выделим симптомы характерные для поражения любого корешка.
Боль
Боль при радикулопатии носит острейший характер, еще ее называют «кинжальной» болью. Она возникает внезапно в виде прострела в спине и распространяется по ходу корешка с переходом на нерв. При этом в межприступном промежутке она не утихает, а продолжает мучительно тревожить больного на протяжении всего дня и ночи.
Чувствительные, рефлекторные, двигательные расстройства
Чувствительные расстройства проявляются по сегментарно-корешковому типу в виде горизонтальной чувствительной зоны на туловище или вертикальной линии на конечности. Являются признаком поражения заднего корешка.
При обширном поражении, когда в патологический процесс вовлечены несколько соседних корешков и дистальных отделов спинномозговых нервов возникают полиневропатические расстройства, чаще локализующиеся в области дистальных отделов конечностей по типу «гольф».
Ощущения, возникающие при расстройстве чувствительности очень разнообразны. Выделяют нарушения по типу парестезий, непонятных ощущений, которые пациенту тяжело описать, таких, как ползанье мурашек.
Также возможно повышение или снижение чувствительности определенного участка, называемое гипер- или гипестезией соответственно. Реже возможна утрата глубокой чувствительности, характеризующаяся отсутствием или ослаблением рефлексов и гипотонией.
Двигательные и рефлекторные расстройства ассоциированы с поражением передних корешков с соответствующей стороны. Проявляются они снижением или тотальной утратой рефлексов, мышечной силы и гипотрофией соответствующих мышц. При этом характерно поражение определенной мышцы, что в комплексе с топографией чувствительных расстройств, позволяет безошибочно определить локализацию поражения.
При более детальном рассмотрении радиколопатии поясничного отдела позвоночника стоит уточнить, что она возникает при поражении корешков L1-L5, которые начинаются от одноименных сегментов в районе 10 и 11 грудных позвонков и далее спускаются по позвоночному каналу до соответствующих им межпозвоночных отверстий.
При компрессии пятого возникает характерный симптомокомплекс при котором боли и изменения чувствительности проходят по внешней поверхности бедра и икры от поясницы и ягодичной области к внутреннему своду стопы с захватом большого пальца. Отмечается сохранность рефлексов.
При поражении двигательного корешка диагностируется слабость длинного разгибателя большого пальца стопы, пронаторов и иногда тыльных сгибателей стопы. Для пациента это проявляется трудностями при попытке «собрать стопу в кулак».
Следующая область по частоте поражения — это четвертый поясничный корешок. При этом чувствительные расстройства развиваются на передневнутренней поверхности бедра и внутренней части голени. Зачастую отмечают выпадение коленного рефлекса и иногда слабость четырех главой мышцы бедра.
Так же нередко поражается первый крестцовый сегмент. При этом чувствительные расстройства и боль распространяются по задней ягодичной и бедренной области, по задненаружной стороне голени к наружному краю стопы и пальцев. При этом в нижних отделах выявляется значительное снижение чувствительности.
При вовлечении в патологический процесс заднего корешка выпадает ахиллов рефлекс, зачастую выявляется нарушение функции икроножной мышцы в комплексе со снижением силы пронаторов стопы. При этом больной испытывает трудности при подъеме на мысочки и попытке поворота стопы наружу.

Причины появления корешкового синдрома поясничного отдела
Мы уже выяснили, что основная причина – это патологии позвоночника, в том числе – остеохондроз, спондилоартроз, остеопороз.
Но, существует еще ряд причин, которые влияют на появление заболевания. Это:
- болезни инфекционного характера. К ним относится туберкулез;
- переохлаждение организма;
- чрезмерные нагрузки на спину, в том числе нагрузки во время спортивных занятий;
- проблемы психологического характера. Например, длительные стрессы;
- сидячий образ жизни. Сюда относится и длительная работа за компьютером. Это действительно беда. Так, как такой образ приводит к полной дегенерации позвоночного столба и другим серьезным последствиям.
- неправильное питание и избыточный вес;
- гормональные нарушения в организме;
- травмы позвоночного столба;
- и очень серьезные причины – это опухоли (доброкачественные и злокачественные).
Характерные признаки и симптомы
Боль в пояснице обычно появляется внезапно, резко. Некоторые пациенты утверждают, что боль в спине исчезает, когда начинает ощущаться в ногах.
Сидение, кашель или чихание усугубляют боль, которая отдаёт в ягодицы, заднюю поверхность бедра, лодыжки или стопы. Корешковый синдром L5-S1 вызывает болевые ощущения в бедре, которые могут отдавать в колено.
Появление лихорадки, потери веса или озноба требует тщательной оценки и дальнейшей диагностики состояния. Возраст пациента также учитывается при поиске других возможных причин симптомов. Пациенты моложе 20 лет и старше 50 лет подвергаются повышенному риску возникновения более злокачественных причин боли (опухоли, инфекции).