Болезнь Осгуда Шляттера
В медицинских кругах эта болезнь называется остеохондропатией бугристости большеберцовой кости.
Болезнь Осгуда Шляттера может быть спутана с обычным появлением шишки под коленкой спереди на кости. Но в отличие от обычной шишки бугорок от болезни Шляттера имеет клиновидную форму.
Причины и проявления заболевания
Болезнь Осгуда Шлаттера связана с омертвением или некрозом бугристости большеберцовой кости.
Причина скрывается в трубчатых костях, состоящих из ткани хряща на суставных концах. Но прочность и стойкость этой ткани мала, она легко повреждается.
Болезнь возникает у подростков-спортсменов, как правило, при преодолении физических нагрузок большой величины. Замечается в возрасте 10-18 лет в период полового созревания.
Подробнее о болезни смотрите в видео:
В группе риска находятся подростки, активно занимающиеся такими видами спорта, как:
- волейбол;
- балет;
- легкая атлетика;
- футбол;
- кикбоксинг.
Симптомы
Для лечения болезни Осгуда Шляттера следует знать ее симптомы, указывающие на то, что вам нужна консультация.
Если замечено:
- во время статической нагрузки боль в колене;
- отечность вокруг колена;
- немного ниже колена периодически замечается колющая боль;
- в области колена чувствуется дискомфорт;
- у ребенка появилась шишка на коленке.
В этих случаях требуется обратиться к специалисту.
К тому же, когда колено будет находиться в покое, тогда болевые ощущения в области колена сойдут, но после сгибания ноги в колене снова появится резкая боль.
Лечение
На сегодняшний день лечение данного заболевания имеет положительную статистику. К лечению требуется отнестись серьезно, ибо уклонение от лечения приводит к последствиям болезни Осгуда Шляттера:
- ограничение движения коленного сустава;
- гипотрофия мышц конечности;
- полной парализации.
Диагностика заболевания происходит следующим образом: вначале выслушивается развернутая история больного, позже проходит обследование коленного сустава.
Для составления схемы лечения хирургу необходимо знать:
- самое развернутое описание симптомов;
- было ли ранее травмировано колено;
- заболевания, передаваемые по наследству;
- все пищевые добавки и препараты, которые применялись подростком.
Как было уже сказано, врач проводит обследование коленного сустава для нахождения покраснений, отеков, боли в зоне коленного сустава.
Обязательно делается рентгеновский снимок колена и голени.
Внимание! Лечение болезни Осгуда Шлаттера у взрослых невозможно, так как болезнь Осгуда Шлаттера распространяется только на подростков. Болезнь Осгуда Шлаттера у взрослых это миф
Ошибочно ее относят к пациентам, у которых ощущаются болевые синдромы возле большеберцовой кости. Если у взрослого человека симптомы как при синдроме Осгуда Шляттера, то следует обратиться к хирургу.
Сегодня имеются 2 основных вида лечения болезни Осгуда Шлаттера у подростков:
- консервативный;
- хирургический.
Консервативный метод лечения
Проводить консервативное лечение болезни Шляттера можно в домашних условиях. Больным рекомендуют покой и полное прекращение занятий спортом, но только на время прохождения лечения. В частных случаях накладывают фиксацию эластичным бинтом. Также на время прохождения курса пациенту советуют пропивать курс противовоспалительных средств и принимать кальций в дозировке 1,5 гр. на сутки.
Хирургический метод лечения
Этот способ считается экстренным и применяется в редких случаях, к которым относятся:
- быстрая отрицательная динамика при постоянном лечении;
- консервативный метод не показывает положительную динамику;
- больной 14-ти лет или старше.
Профилактика заболевания
Родителям следует знать, что причиной заболевания бывают несерьезные травмы колена, а также чрезмерные физические нагрузки.
Расспрашивайте ребенка про случившиеся травмы, проконсультируйтесь с врачом относительно приема витаминов, а особенно это касается кальция. Если заметны симптомы заболевания, то требуется обратиться за консультацией к врачу, так как болезнь Шляттера вполне возможно вылечить за несколько месяцев, если вовремя начать лечение.
Из всего вышесказанного можно вынести главное для профилактики остеохондропатии Осгуда Шляттера:
Контроль подаваемой нагрузки на колени;
Регулярный прием витаминных комплексов (особенное внимание уделить кальцию);
Избегание травм колена;
Своевременное реагирование на симптомы.
Клиническая картина патологии
Выделяемые типы повреждений связочного аппарата имеют общую клиническую картину. Дифференцировать их помогает выраженность признаков. Чаще всего человек, получивший травму, приведшую к повреждению связочного аппарата голеностопного сочленения, высказывает жалобы на болезненные ощущения во время ходьбы.
Визуально заметна припухлость, а также гематома (кровоподтек), располагающаяся в зоне, на которую пришелся удар или иной вид внешнего воздействия. При пальпации (нажатии) травмированные связки болезненны. Особо тяжелые случаи сопровождаются кровоизлиянием в сустав. В медицине такое состояние называется гемартрозом.
При растяжении связок голеностопа согласно МКБ 10 у больного наблюдается локальный отек, сильно выраженный болевой синдром. Однако двигательная функция ноги сохраняется, пострадавший может передвигаться без опоры. Надрыв связок сопровождается распространением отека на переднюю и наружную поверхность стопы. Самостоятельное передвижение затруднено.
При полном разрыве связок голеностопного сустава (код по МКБ 10 S93.2) наблюдается гемартрозом, ярко выраженной припухлостью, гематомами, охватывающими подошву и тыльную часть стопы. Совершение двигательной активности или резко ограничена, или отсутствует совсем из-за сильного выраженного болевого синдрома.
Чтобы подтвердить диагноз, травматолог до снимков проводит тест выдвижного ящика. Для этого врач одной рукой удерживает голень пострадавшего, а другой смещает непосредственно стопу. Если повреждена передняя часть боковых связок, то стопа сместится вперед.
Особенности строения
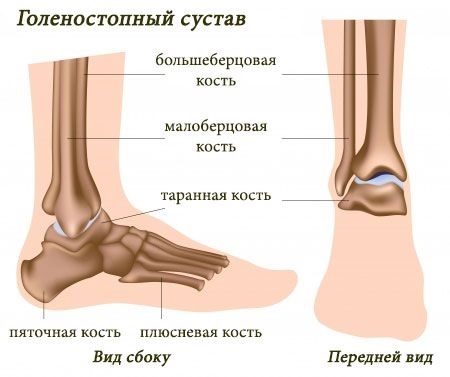
Голеностопное сочленение фиксируется при помощи трех групп связок. С наружной стороны сочленения располагаются передняя и задняя таранно-малоберцовая, пяточно-берцовая связка. Эта группа не дает таранной кости сместиться вбок.
Тыльная поверхность сочленения – место дислокации дельтовидной связки, состоящая из двух слоев – поверхностного и глубокого. Первый соединен с ладьевидной и таранной кости, а второй – внутренней части таранной кости. Это вторая группа связок.
Третью группу составляют:
- межберцовый синдесмоз;
- задняя поперечная;
- задняя и передняя межберцовая связка.
Лечебная тактика
Наложение эластичной повязки на ногу
Основываясь на клинической картине согласно МКБ 10 первые две степени растяжения (правильнее это состояние называть разрывом) связок голеностопного суставалечат в амбулаторных условиях. Обязательным элементом терапевтической тактики является назначение тугой восьмиобразной повязки.
На протяжении первых двух суток поврежденное место обязательно охлаждается, затем прикладывается тепло. На третий день рекомендовано начать физиотерапевтическое лечение – массаж, парафиновые аппликации и другие. Больным не запрещается ходить, но не продолжительно.
Эффективность тугой повязки достигается только при условии соблюдения техники наложения. К примеру, если нарушена целостность наружной группы связок, стопу следует при помощи бинта вывести в положение, когда подошва направлена наружу.
При диагностированном надрыве связок голень пострадавшего фиксируется гипсовым лонгетом. Срок ее ношения – 10 дней. Как и в случае с незначительным повреждением связочного аппарата, физиотерапевтическое лечение начинается на третий день с дня получения травмы. На время процедур разрешается снятие лонгеты. Трудоспособность восстановить удается по прошествии трех недель.
Получивших травму, повлекшую за собой полный разрыв связочного аппарата, обязательно госпитализируют. Ярко выраженный болевой синдром купируется при помощи инъекций 2% новокаина, вводимые непосредственно в травмированное место. Если диагностирован гемартроз, обязательно проводятся пункции, направленные на удаление сгустков крови. Также в полость сустава вводится новокаин для обезболивания. Фиксация сочленения производится гипсовым лонгетом.
Поврежденная область нуждается в качественном снабжении питательными веществами из кровотока. Поэтому рекомендуется совершать осторожные движения пальцами. Так будет восстанавливаться кровообращение.
После снятия бандажа, гипсовой повязки на поврежденную поверхность обязательно наносятся мази противовоспалительного спектра. Наличие нестероидных компонентов позволяет оказывать на травмированный участок комплексное воздействие – снижать активность болевого синдрома и воспалительного процесса.
https://youtube.com/watch?v=xMVD1om_cgI

