Реактивный артрит – асептическое, асимметричное воспаление крупных суставов преимущественно нижних конечностей. В анамнезе есть недавно перенесенные инфекционные заболевания со стороны желудочно-кишечного тракта, мочеполовой или любой другой системы. Развивается через 2–3 недели после перенесенной инфекции. Реактивный артрит можно определить как аутоиммунную реакцию организма в ответ на инфекцию.
Причины
Существует несколько основных причин возникновения реактивного артрита:
- Латентные, хронические, с периодами обострения заболевания мочеполовой системы – цистит, инфекции мочевыводящих путей (ИМВП).
- Острая кишечная инфекция – сальмонеллез, энтерит.
- Хронические или острые болезни носоглотки – тонзиллиты, фарингиты.
- Стоматологические инфекции – пульпит, периодантит.
- Респираторные инфекции – ОРИ.
- Инфекции детского возраста – корь, скарлатина.
- Генетическая предрасположенность у людей с кодировкой гена HLA.
Основные возбудители: хламидии, сальмонеллы, ротовирусы и микоплазмы. Все они обладают разным механизмом действия, но есть общие черты, которые объясняют их способность вызывать реактивный артрит:
- тропность к слизистой ткани;
- внутриклеточное паразитирование;
- высокая степень заразности;
- простые способы передачи;
- высокая устойчивость к лечению противовирусным и антибактериальным препаратам.
Необязательно после перенесенной инфекции в качестве последствий будут развиваться симптомы артрита.
Факторы риска
Риск развития реактивного артрита появляется у следующих категории граждан:
- мужчины (в 6 раз чаще выявляется болезнь, чем у женщин);
- молодая прослойка населения от 25-30 лет;
- несанированные очаги инфекций (кариозные зубы);
- люди, в анамнезе которых есть хронические заболевания с периодическими обострениями.
Клиническая картина
Реактивные артриты и их клинические проявления будет напрямую связана с тем типом заболевания, которое послужило его началом.
Но существуют общие проявления ревматоидного артрита:
- острое начало;
- высокая температура;
- резкое ухудшение общего состояния.
Варианты течения:
- острое (до 3 мес.);
- подострое (от 3 до 6 мес.);
- затяжное (от 6 мес. до 1 года).
Хламидиоз
Инфекционное заболевание с половым путём передачи. Жизненный цикл хламидии включает:
- элементарное тельце — внеклеточное форма существования;
- ретикулярное тельце — внутриклеточная форма существования.
Такой цикл развития объясняет длительное нахождение бактерии в крови и является основой развития артрита.
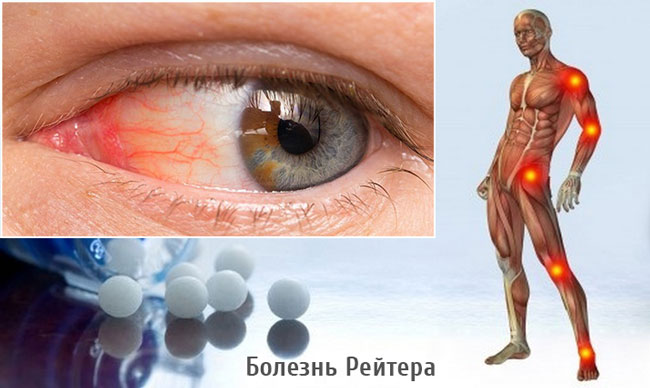
Классическое проявление реактивного артрита после перенесенной хламидийной инфекции это развитие синдрома Рейтера. Существуют два варианта болезни:
- триада симптомов связана с поражением суставов, глаз и слизистых мочевыводящих путей;
- тетрада симптомов, помимо этого, поражает кожу.
Проявление синдрома Рейтера происходит через 2 месяца после хламидийной инфекции. Классические симптомы болезни:
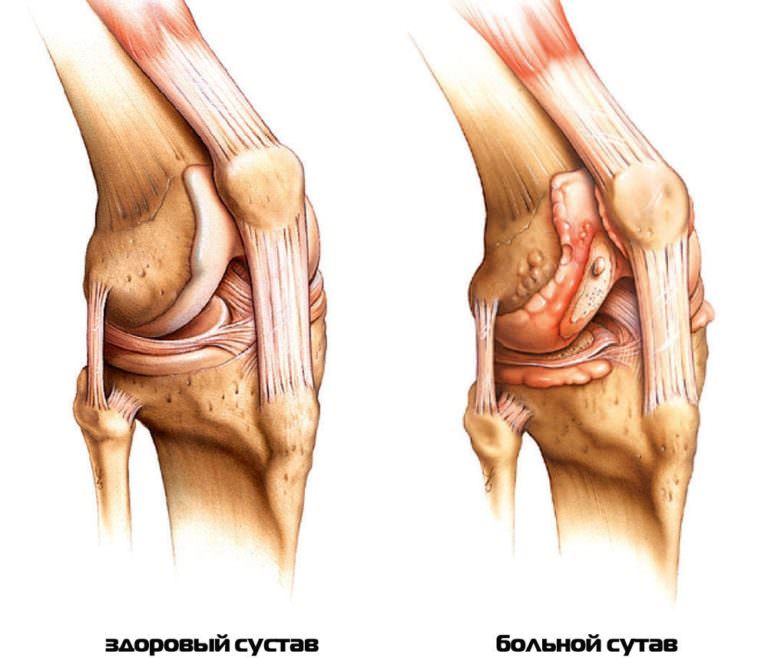
- Поражение крупных суставов с типичными проявлениями:
- резкая боль, усиливается ночью;
- ассиметричность поражения;
- быстропрогрессирующий отёк;
- гиперемия поражённой области;
- деформация суставных поверхностей;
- нарушение активных и пассивных движений.
- Поражение глаз с характерными признаками:
- снижение остроты зрения;
- гиперемия и отёк;
- зуд и жжение;
- слёзотечение;
- выпадение полей зрения.
- Урогенитальный синдром проявления:
- боль и жжение во время мочеиспускания;
- частые позывы и малые порции мочи;
- гиперемия половых органов;
- гнойные или серозные выделения.
Другие мочеполовые инфекции
Урогенный артрит –инфекционное заболевание, вызываемое уреаплазмой, гонококком или микоплазмой. Их персистенция в организме вызывает образования антител тропных не только к бактериям, но и к тканям организма. Наиболее уязвимый орган сердце. Помимо суставных проявлений, клиническая картина будет схожа с циститом, простатитом, уретритом, вульвовагинитом.
Общие проявления:
- частые болезненные позывы к мочеиспусканию;
- изменения цвета мочи (примесь крови);
- гнойные выделения.
Кишечные инфекции
После бактериальной или вирусной диареи в 30% случаем развивается реактивный артрит. Развивается вскоре после перенесенной инфекции (через 2–3 недели). Клинические проявления будут соответствовать таковым при язвенном колите или болезни Крона, но в значительно меньшем объеме.
К типичным проявлениям со стороны этой системы будет:
- кишечное расстройство (диарея, рвота, тошнота);
- боли в животе;
- вздутие живота.
Дыхательные инфекции
Респираторный микоплазмоз – группа антропонозных инфекционно-воспалительных заболеваний органов дыхания. Возбудитель инфекции— микоплазма. Передача воздушно — капельно. Суставные проявление идут одновременно с проявлениями фарингита, атипичной пневмонии. Типичные для микоплазмоза проявления:
- приступообразный сухой кашель;
- высокая температура;
- боль в горле;
- заложенность носа;
- длительное течение.
На момент развития реактивного артрита симптомы со стороны дыхательной системы незначительны.
Другие инфекционные болезни
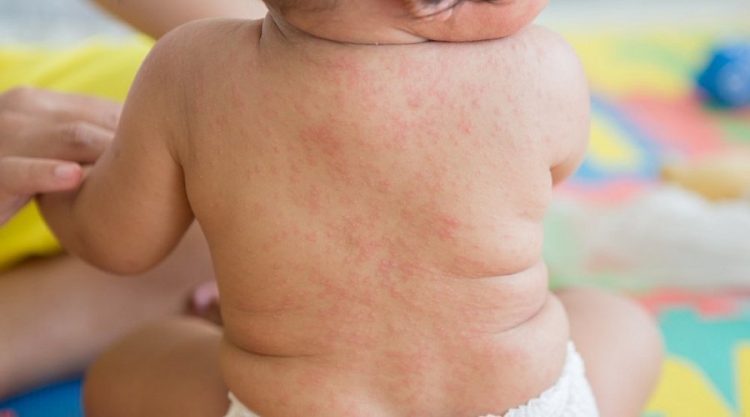
Инфекции детского возраста – краснуха.
Артрит развивается у 50—60% после перенесения инфекции. Суставные проявления, как правило, возникают синхронно с сыпью на 3 день. Особенность такого артрита:
- поражение мелких суставов (межфаланговых);
- возможно, симметричное поражение;
- отсутствие изменений на рентгенологических снимках.
Парвовирус
Другое вирусное заболевание детского возраста. Основное проявление — это эритема, которая возникает на 7 сутки.
Артрит развивается синхронно с сыпью и общим недомоганием. Проходит вместе и самой инфекцией.
ВИЧ — ассоциированный артрит
Особенности Вич — ассоциированного синдрома Рейтера:
- Выраженность клинических проявлений.
- Прогрессирование быстрее, чем после обычных инфекций.
- Поражение нижних конечностей.
- Ведущие проявления со стороны сухожилий и мышц, а не самого сустава. Часто приводят к инвалидности.
- Сильные внесуставные проявления со стороны мочеполовой системы.
Суставные проявления
Суставные проявления — это классика для всех форма и вариантов острого реактивного артрита. Общие симптомы, со стороны суставного аппарата следующие:
- энтезит — воспаление мышечно-связочного аппарата;
- формирование сосискообразных пальцев за счёт деформации суставов;
- отёк, боль, припухлость;
- ограничение подвижности.
Кожные симптомы
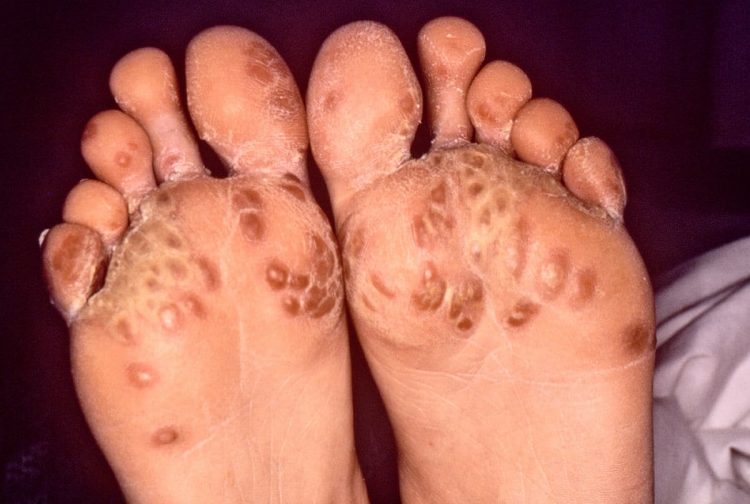
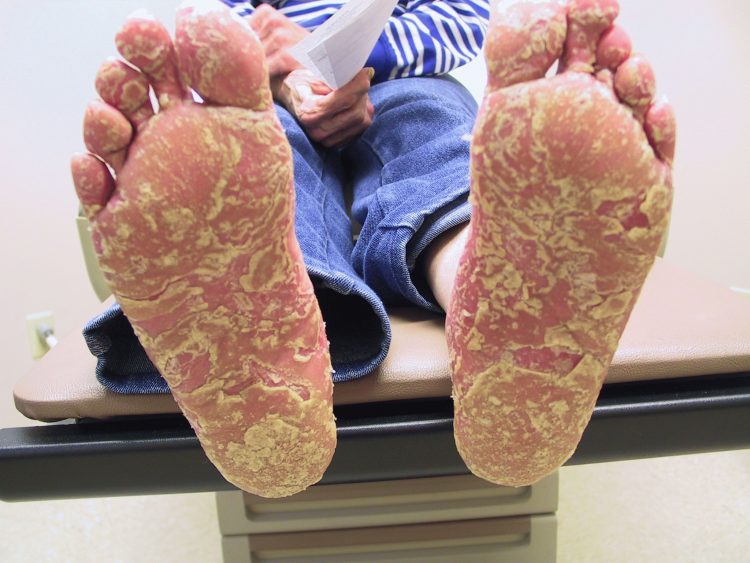
При развитии тетрады Рейтера к прочим проявлениям присоединяется кожа. Поражение кожных покровов не самый типичный признак болезни и встречается лишь в 65% случаев. Проявления клинической картины будут совпадать с псориазом и экземой.
Для поражения кожи характерно:
- повышенное ороговевание кожи ладоней и стоп;
- высыпания в виде папул (мелкие пузырьки) с тенденцией к слиянию;
- безболезненные, мокнущие эрозивные поверхности;
- узловая эритема;
- язвы в полости рта;
- разрушение ногтевой пластины.
Специфические поражения других органов
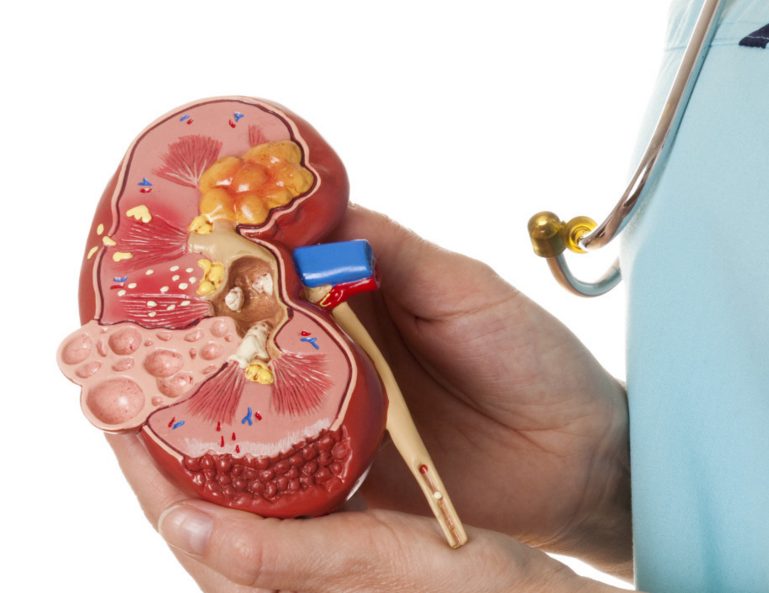
Поскольку реактивный артрит системное заболевание поражаться могут практически все органы и системы. Некоторые проявления признаков болезни со стороны других систем:
- Поражение почек с выходом на гломерулонефрит.
- Увеличение лимфоузлов (паховые, подмышечные).
- Поражение сердца проявляется симптомами сердечной недостаточности, воспалением околосердечной сумки.
- Поражение сосудов— васкулиты, тромбофлебиты.
Симптомы у детей
Симптомы у детей проявляются быстрее и ярче. Особенность детского возраста это развитие артрита после плановых вакцинаций. Как пример артрит может развиваться после вакцинации живой краснухой вакциной через 2—10 недель.
Особенно остро реактивный артрит протекает у детей до 5 лет. Такое течение связано с недостаточностью иммунной системы и тотальным распространением любой возможной инфекции.
Диагностика
Существуют большие и малые критерии диагностики реактивного артрита.
| Критерии | Признаки |
| Большие | a) со стороны суставов:
· асимметричность; · поражение одного или двух суставов; · локализация на нижних конечностях. b) Предшествующая артриту в сроки от 3 дней до 6 нед инфекция: · кишечная (диарея суток) · мочеполовая (нарушение мочеиспускания). |
| Малые | Лабораторные изменения:
· хламидии в мазках; · выявление кишечных бактерий при посеве кала. Хроническая инфекция (положительная ПЦР на хламидий). |
Реактивный артрит можно диагностировать лабораторные и инструментальные методы исследования.
План обследования:
- Общий анализ крови – лейкоциты, СОЭ.
- ОАМ — лейкоциты, плотность, повышенное содержание белка.
- БХ анализ крови — общий белок, СРБ, мочевая кислота.
- Исследование антигенов системы гистосовместимости HLA и ревматоидного фактора.
- Бактериологическое исследование синовиальной жидкости – мутная, повышенной плотности, значительное количество лейкоцитов.
- Бактериологическое исследование кала с целью выявления возбудителей инфекционных заболеваний.
- Иммуноферментный анализ и ПЦР — для определения микоплазм, хламидий.
- Рентгенологическое обследование — признаки остеопороза, разрушения суставной поверхности.
- УЗИ признаки изменений в суставе.
- УЗИ сердца.
- ЭКГ.

За консультацией следует обращаться к таким специалистам, как:
- ревматологу — основной специалист при лечении реактивного артрита;
- урологу;
- гинекологу;
- офтальмологу;
- дерматовенерологу;
- инфекционисту.
Методы лечение
К лечению симптомов реактивного артрита подходят комплексно и основные направления, следующие:
- антибактериальная терапия;
- противовоспалительная терапия;
- иммуносупрессивная терапия;
- физиотерапия;
- ЛФК и массаж.

У женщин острые симптомы реактивного артрита проявляются раньше, чем у мужчин. Иногда клинические симптомы реактивного артрита идут одновременно с симптомами основного заболевания.
Медикаментозное
Курс медикаментозной терапии представляет собой:
- Назначение антибиотиков, таких как макролиды, тетрациклины. Цель – ликвидация возбудителя инфекции.
- Глюкокортикоиды (метронидазол) назначают таблетки внутрь. Цель – стабилизация лабораторных проявлений артрита.
- НПВС (ибупрофен). Группа препаратов обладающих противовоспалительным, анальгезирующим и жаропонижающим эффектом.
- Фуразолидон для оказания противомикробное и противопротозойное действие.
ЛФК и массаж
Лечебная физкультура в лечении реактивного артрита используется для снятия болевых ощущений и восстановления двигательной активности. Комплекс упражнений подбирает врач при стихании острой фазы болезни. Самолечение чревато дополнительными повреждениями суставов.
Примерный комплекс упражнений:
- приседания 5–10 раз;
- махи выпрямленными ногами вперёд и назад 5–10 раз;
- сгибание и разгибание кистей рук 5–10 раз;
- наклоны вправо и влево по 5 раз.
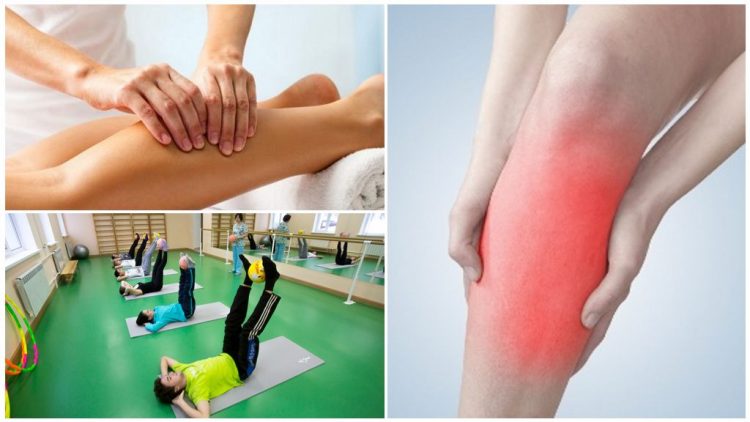
Наряду с ЛФК назначают курс массажа. Длительность не более 2 недели. Тип процедуры выбирается индивидуально. Массаж бывает:
- классическим;
- точечным;
- аппаратным.
Допускается проведение курса самомассажа.
Физиотерапия
Курс лечения реактивного артрита физиотерапией назначают как вспомогательный метод. Допускаются следующие процедуры:
- ультразвуковое воздействие;
- фонофорез;
- электромагнитная терапия;
- лазерная терапия.
Курс процедур возможен только в период реконвалесценции. В острой фазе физиотерапия приведёт к прогрессированию болезни.
Питание
Особенностей в диете при реактивном артрите нет. Но в терапию входит правильное сбалансированное питание, которое включает:
- достаточное количество белков, жиров и углеводов (1:1:4);
- количество калорий 1500–2000 в день;
- достаточный водный режим.
Народное лечение
Лечение реактивного артрита, возможно, и народными методами, но лишь в комплексе с основным лечением.
Рецепты:
- Подогреть морскую соль и положить в виде компресса на сустав. Длительность 5–10 мин. В острой фазе не рекомендуется, поскольку при нагревании сустава усиливается воспалительная реакция.
- Натирать сустав смесью эфирных масел алоэ и чайного дерева. Смешивать в пропорции 1:1. Длительность 10 мин. Курс лечения 1 неделя.

Необходимо помнить, что реактивный артрит лишь следствие инфекционного процесса в организме. Своевременное и быстрое лечение предотвращает все возможные осложнения болезни.