Причины возникновения тромбофлебита после операции
По данным исследований, в 97% случаев тромбофлебит после операции локализуется в нижних конечностях, причем правая нога страдает в четыре раза чаще, чем левая. Если у больного ранее присутствовали воспалительные изменения вен, то снижение функции свертываемости крови в послеоперационном периоде может спровоцировать образование тромбов. Существует также научное мнение, что процесс коагуляции крови зависит от разности электрических потенциалов здоровых и поврежденных сосудистых стенок.
Тромбофлебит после операции, как и , провоцируется в основном длительной обездвиженностью конечностей. Еще одной частой причиной тромбирования сосудов является повреждение венозной стенки непосредственно в области операции. Это фактор риска, который неизбежен при любом хирургическом вмешательстве. Наиболее опасны в этом отношении манипуляции на венах нижних конечностей (например, флебоэктомия) и травмирование тазовых сосудов во время операций на матке, мочевом пузыре или прямой кишке. Довольно часто диагностируют тромбофлебит после катетера.
Удаление варикозных вен – это иссечение пораженных поверхностных сосудов и лигирование их стволов. И если перевязка отводящих вен вблизи впадения в глубокую вену не вызывает сильного нарушения кровотока, то лигирование притока поверхностной вены вызывает совсем другие последствия. В культе сосуда возникает стаз и запускается механизм тромбообразования, который по законам физиологии будет распространяться на глубокие вены икроножной мышцы. Речь в данном случае идет о развитии нисходящего тромбофлебита и посттромбофлебитического синдрома.
Операции на органах малого таза вызывают формирование тромба в тазовых венах. Затем патологический процесс распространяется на бедренные и подвздошные вены. Возможные последствия – белая или синяя флегмазия. Такие случаи требуют тщательного подхода, особенно . Ампутация конечностей – самый серьезный случай, 70% прооперированных пациентов в период реабилитации страдают тромбофлебитом.
Народные средства
Народных рецептов лечения гематом много, и все они могут быть направлены на устранение неприятных последствий уколов, сделанных внутримышечно или внутривенно.
Сетка из йода
Самое простое и самое верное средство от синяков после уколов — йодная сеточка. Ее рисуют ватной палочкой, смоченной в растворе йода, на проблемной зоне.
Сеточка расширяет капилляры, усиливает приток крови и препятствует застойным процессам. Часто медицинские работники сами советуют наносить сетку из йода на места инъекций, чтобы не допустить образования уплотнений и гематом. При хорошей переносимости йода делать сетку можно до 3-4 раз в день.
Листья капусты
Листья капусты используют в виде компресса на ночь. Они оказывают рассасывающее и обезболивающее действие. Перед применением лист следует немного отбить (чтобы выступил сок) и смазать тонким слоем меда. Затем наложить его на проблемное место и зафиксировать повязкой. Аналогичным действием обладает и компресс из листьев лопуха.
Лепешка из меда
Народная медицина предлагает использовать против синяков лепешку из меда. Для ее приготовления помимо пчелиного продукта понадобятся сливочное масло, свежевыжатый сок хрена, яичный желток и мука. 1 ст. л. меда смешивают с 1 ч. л. сока хрена, 1 ст. л. масла и желтком, затем добавляют муку в таком количестве, чтобы после замеса тесто получилось мягким. Из полученной массы формируют лепешку, которую затем прикладывают на место укола или ушиба. Сверху ее накрывают пищевой пленкой и фиксируют бинтом или чистой тканью. Лепешку оставляют на ночь, а утром снимают.
Алоэ
Помогает рассасывать подкожные гематомы и алоэ вера. Благодаря целительным свойствам это растение часто применяют при различных заболеваниях и повреждениях кожного покрова. Проникая глубоко в клетки кожи и ткани, алоэ стимулирует кровообращение, повышает тонус сосудов и ускоряет процесс регенерации. Алоэ имеет также легкий болеутоляющий эффект.
Примочки из сока и мякоти алоэ на синяки от инъекций снимают воспаление, рассасывают уплотнения и оказывают омолаживающее действие на клетки кожи. Можно просто разрезать чистые листья алоэ вдоль и открытым срезом прикладывать к проблемным зонам, закрепляя фиксирующими повязками.
Соль и глина
Чтобы приготовить целебную лепешку из соли и глины, нужно смешать их в равном количестве, развести небольшим количество воды для получения тестообразной массы и сформировать лепешку.
Ее тоже оставляют на ночь, накрыв полиэтиленовой пленкой и сверху зафиксировав повязкой. Глину лучше брать красную или зеленую.
Принципы лечения
В большинстве случаев пациенты обращаются за помощью в начальных стадиях воспаления на фоне образования тромба. Благодаря этому можно применять консервативное лечение.
Чтобы не пришлось делать операцию, лечение следует начать в течение первых трех суток после начала постинъекционного флебита.
Тактика консервативного лечения
Начальные стадии постинъекционного тромбофлебита можно лечить медикаментозно. Вены восстанавливаются, если препараты правильно подобраны и применяются регулярно.
Цели медикаментозного лечения сводятся к следующему:
- Остановить воспалительный процесс;
- В случае проникновения инфекции нейтрализовать ее действие;
- Восстановить нормальную циркуляцию крови в конечности;
- Вернуть прежнее целостное состояние венозным стенкам.
Препараты, назначаемые для лечения постинъекционного флебита, помогают снизить вязкость крови, уменьшить воспалительный процесс и болевой синдром. Лечение на начальных этапах патологии заключается в применении следующих медикаментозных групп:
- Нестероидные противовоспалительные препараты (НПВС);
- Лекарства для укрепления венозной стенки и ускорения кровообращения;
- Антикоагулянты;
- Фибринолитики;
- Антибиотики.
Препараты могут применяться перорально, внутримышечно, внутривенно и даже эндолимфатическим способом. Последний метод позволяет быстро создать необходимую концентрацию лечебного вещества в пораженных тканях. НПВС можно использовать в виде гелей. Многие врачи советуют местно применять также Гепариновую и Троксевазиновую мазь.
Местные компрессы
Повысить эффективность общей терапии можно с помощью постановки компрессов. Для этой процедуры можно использовать следующие средства:
- Раствор коллоидного серебра;
- Мази на основе серебра (Аргедин);
- Гепарин;
- Спиртовые растворы.
Такие процедуры можно проводить, если воспалительный процесс начал спадать. Согревающие компрессы неприменимы, если патология протекает в острой форме.
Любые препараты с серебром в составе следует использовать при присоединении бактериальной инфекции, так как это вещество является мощным натуральным антибиотиком, к которому бактерии неспособны выработать резистентность.
Хирургическое лечение
Хирургическое вмешательство показано, если проведенная консервативная терапия оказалась малоэффективной. Операцию назначают и в случаях, когда пациент поздно обратился за помощью, и вена на конечности успела нагноиться. В таком случае хирургическое вмешательство нужно, чтоб сохранить человеку жизнь, так как проникновение гноя в кровь вызовет сепсис, и даже летальный исход.
Операция проводится под местным наркозом. Реабилитация после вмешательства занимает несколько недель. На этапе восстановления конечность необходимо обматывать эластичным бинтом. Большую часть времени конечность нужно поднимать на уровень тела.
В некоторых ситуациях врач может назначить физиотерапию. Однако такие процедуры не проводятся в острый период воспаления и после выполнения хирургических надрезов.
Своевременное лечение постинъекционного флебита позволяет избежать осложнений и спасти человеку жизнь. Чем раньше будет начата терапия – тем в большей безопасности будет пациент.
Что такое постинъекционный тромбофлебит
Флебит представляет собой воспалительный процесс, который поражает стенки вен и возникает в силу травматического воздействия или проникновения раздражающих веществ. Также к этой патологии могут приводить инфекции и сопутствующие болезни.
Так, постинъекционный флебит является осложнением, которое возникает после внутривенного вмешательства и проявляется в виде воспалительного поражения венозной стенки.
Очаг поражения может локализоваться на разных областях сосудов. К примеру, выделяют постинъекционный тромбофлебит кубитальной вены.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Также существуют следующие разновидности болезни:
Постинъекционный тромбофлебит, как правило, является осложнением компрессионной склеротерапии в том случае, если не соблюдается техника проведения данной процедуры.
Чтобы не допустить развития подобных проблем, применяют специальные адгезивные бинты, подушки из латекса или поролона.
Примером появления такого осложнения, которое обусловлено недостаточной компрессией вены, можно считать возникновение так называемых интравенозных гематом.
По внешнему виду они напоминают плотные участки вен, которые вызывают болевые ощущения и напоминают тромбированные сосуды. В просвете таких вен находится дегтеобразная масса, которая включает смесь крови и склерозанта.
Если вовремя не принять меры, интравенозные гематомы могут привести к развитию острого тромбофлебита. За счет использования локальной компрессии и мазей с содержанием гепарина удается добиться постепенного рассасывания гематом.
Иногда ускорить процесс помогает специальный прокол. Эта процедура позволяет удалить массу, которая присутствует в просвете вены.
Первым проявлением постинъекционного флебита является острый болевой синдром, который локализуется в районе пораженного сосуда. При этом существенно увеличивается температура тела и сильно ухудшается общее состояние человека.
В первый день после начала болезни развивается выраженный отек конечности в обхвате. По мере прогрессирования недуга он охватывает все большую площадь.
Через 3 дня развивается мягкопастозный отек, который поражает кисть и предплечье
На данной стадии очень важно правильно поставить диагноз. Это позволит избежать оперативного вмешательства в том случае, если флебит примут за флегмону вен конечностей, которые имеют поверхностное расположение
Наиболее тяжелым видом, который может иметь постинъекционный тромбофлебит руки, является перифлебит.
Нередко патология является результатом абстинентного синдрома. В данной ситуации у человека наблюдается повышенное беспокойство, он жалуется на выраженную боль в конечностях. Эти симптомы мешают поставить точный диагноз.
В такой ситуации, помимо отличительных симптомов болезни, следует обратить внимание на дополнительные проявления:
- покраснение кожи;
- частичное увеличение размеров конечности вдвое;
- локальное напряжение мышечной ткани.
Через 4 дня в очаге поражения ткани приобретают более мягкую консистенцию, наблюдается флюктуация.
Появление тромба в центральном стволе вены может привести к рефлекторному спазму артерии, которая находится рядом. В такой ситуации пациенту могут поставить неправильный диагноз, а именно – выявить острую артериальную непроходимость.
После капельницы вена стала твердой и болит
Что произошло? После внутримышечного укола образовалась небольшая болезненная шишка.
Почему это произошло? Это может быть связано с тем, что препарат ввели медленнее или быстрее, чем нужно. Также причиной могут быть специфические особенности самого препарата — чаще всего подобные осложнения дают лекарства на масляной основе.
Ваши действия. На место укола наложите йодовую сетку, обновляйте ее каждый день до тех пор, пока шишечка не исчезнет. При этом неплохо будет два-три раза в день массировать уплотнение. Хорошо помогают и физиотерапевтические процедуры, в первую очередь дарсонвализация. Эту процедуру можно проходить как в поликлинике, так и у себя дома — сейчас существуют небольшие портативные аппараты.
Нужно обратиться к врачу. Если шишка сильно покраснела, стала горячей или если видны признаки воспаления. В этом случае любая «самодеятельность» опасна, подбирать лечение должен хирург.
Что произошло? После инъекции в вену на руке появился большой синяк.
Почему так бывает? Чаще всего это бывает, если случайно прокололи не только переднюю, но и заднюю стенку вены. Получается, что лекарство ввели мимо, а это привело к образованию синяка.
Ваши действия. В первую очередь прислушивайтесь к своим ощущениям во время укола или капельницы. Если лекарство начинают вводить мимо вены, это гораздо больнее, чем при правильном введении. Не стесняйтесь пожаловаться медсестре — лучше такую инъекцию прекратить.
Если же синяк уже появился, поможет обычный спиртовой компресс. Спирт нужно наполовину разбавить водой или воспользоваться обычной водкой. Смочить бинт, приложить его к синяку, а затем обернуть полиэтиленовой пленкой и ватой. Снять примерно через полчаса. Такой согревающий компресс необходимо делать ежедневно, пока синяк не исчезнет. Обычно он проходит за два-три дня. Без лечения может держаться до недели. Неплохой эффект дают и специальные мази — «Троксевазин» и «Инзевазин». Можно сделать компресс и с ними.
Нужно обратиться к врачу. Если синяк долго не проходит, начинает болеть сильнее, чем обычно.
Что произошло? После внутримышечного укола немного онемела нога.
Почему так бывает? В данном случае, скорее всего, был задет нерв. Такое может произойти, если неправильно выбрано место укола.
Ваши действия. Как правило, эту неприятность устраняют с помощью физиотерапии. Для этого широко используется ультразвуковое, магнитное лечение и УВЧ. Однако направить на физиопроцедуры в данной ситуации вас должен врач. Он же обычно определяет длительность и частоту процедур.
Нужно обратиться к врачу. Если в течение нескольких часов после укола онемение не пройдет. При этом желательно посетить не только терапевта, но и невролога.
Что произошло? После укола кожа начинает сильно зудеть.
Почему так бывает? Зуд после курса внутримышечных уколов — дело обычное. «Точки», остающиеся от прокола кожи, — это, по сути, небольшие ранки. А большинство ран зудят, когда заживают. Если же зуд возник сразу после внутривенной инъекции, нужно насторожиться — это может быть началом аллергической реакции.
Ваши действия. Если вы аллергик, воздержитесь от любых инъекций на дому. Как внутривенные, так и внутримышечные уколы вам должен делать медработник. Во время внутривенного введения будьте внимательны. Зачастую аллергическая реакция начинается при попадании в кровь даже очень маленькой дозы препарата. Если в процессе введения вы чувствуете, что у вас что-то резко зачесалось, или видите, что какой-то участок кожи покраснел, сообщите об этом медсестре без промедления.
Если аллергическая реакция несильная, обычно можно обойтись одноразовым приемом специальных противоаллергических препаратов в таблетках. В более сложных случаях средство могут вводить в вену.
Нужно обратиться к врачу. Вернее, от него не нужно уходить. Даже если аллергия не дает о себе знать сразу после укола, найдите лишние полчаса-час, чтобы побыть в поликлинике. Если реакции не будет или она прекратится — можете спокойно идти домой.
Интересное видео по теме.
2013-06-05T00:00:00
1. Правда, что тромбы в руке не отрываются?
2. Нужно ли госпитализироваться (очень не хочется) или возможно домашнее лечение в моей ситуации?
3. Лечиться так, как мне прописали или как то по другому? Вместо Детралекса можно Флебодиа?
1. Правда, что тромбы в руке не отрываются?
Лечение может состоять из:
1. антикоагулянты местно (гепариновые препараты, в том числе лиотон)
2. антикоагулянты системно (НМГ)
3. нестероидные противовоспалительные препарты местно
4. они же системно
5. компрессионная терапия
Медикаменты
Самым простым решением в борьбе с синяками от уколов является приобретение готовых фармацевтических средств, используемых наружно и помогающих быстро убрать подкожную гематому и снять отек. Это мазь Вишневского, Гепариновая мазь и гель Троксевазин, обладающие рассасывающим действием. Их можно применять самостоятельно при небольших гематомах.
Эти симптомы сигнализируют об опасности развития на месте уплотнений обширного абсцесса, сепсиса, других гнойных осложнений.
Мазь Вишневского
Мазь Вишневского обладает выраженным антисептическим, противовоспалительным и рассасывающим действием. Она отлично заживляет раны, растворяет запекшуюся кровь и восстанавливает больные клетки. Входящий в ее состав березовый деготь усиливает кровообращение и улучшает питание мягких тканей.
Использовать данную мазь от синяков после уколов просто: достаточно наложить небольшое количество препарата на ватный диск или сложенную в несколько слоев марлю и приложить к области гематомы на 2-3 часа. В день можно проводить 2-3 таких манипуляций. Для фиксации используют лейкопластырь или тканевую повязку.
Гепариновая мазь
Некоторых пациентов интересует, чем можно мазать большие синяки от уколов и капельниц. В этих случаях предпочтительнее Гепариновая мазь.
Низкая стоимость и хорошая эффективность делают ее самой востребованной в борьбе с гематомами, вызванными различными обстоятельствами.
Мазь наносят 2 раза в сутки (утром и вечером) в течение 3-4 дней.
Гель Троксевазин
Одним из хороших вариантов, чем можно лечить синяки от уколов, является гель Троксевазин. Он практически не имеет запаха, хорошо впитывается и быстро начинает действовать, оказывая противоотечный, противосвертывающий и противовоспалительный эффект.
Действующие вещества Троксевазина укрепляют капилляры, повышают их эластичность и тонус, что ведет к заживлению поврежденных сосудов. Гель наносят 2-3 раза в день, он хорошо переносится даже маленькими детьми и не оказывает системного действия. Курс терапии может составлять 10-14 дней.
Симптомы и проявление проблемы
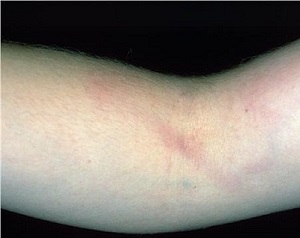
Обычно все эти симптомы быстро проходят после извлечения катетера.
Но при обострении процесса:
- Кожа гиперемированная, что активно распространяется вдоль травмированной артерии.
- Появляется сильная отечность.
- Предельно повышается температура.
- Во время осмотра заметно воспаление и инфильтрация подкожной клетчатки и мягких тканей.
- Заметно увеличение регионарных лимфоузлов – подмышечных и локтевых.
- Вена станет похожей на толстый жгут, сродни соединительной ткани.
Состояние пациента предельно ухудшается на фоне повышенной температуры и воспаления в месте укола, через 2–3 дня поражается нижняя треть предплечья и кисть руки. Если незамедлительно не начать лечение, поддастся повреждению соседний сосуд.
На такой стадии допускаются отклонения в правильности установленного диагноза, так как флебит схож с флегмоной, причиной тому закупорка центрального венозного ствола, в результате чего возникает рефлекторный спазм соседней артерии, что воспринимается за артериальную непроходимость.
Методы лечения флебита вен на руках
Причины возникновения патологии на руке
Флебит на руке может возникнуть по разным причинам. Самыми распространенными являются:
- Травмы сосудов.
- Варикозное расширение вен.
- Застой венозной крови.
- Нарушение коагуляции.
Чаще всего воспаление вены на руке развивается после инъекций или ношения катетера. Это происходит от попадания в место прокола инфекции, которая вызывает воспалительный процесс. Постинъекционный флебит без лечения осложняется тромбофлебитом.
В группу риска развития патологии входят:
- Пациенты с варикозным расширением вен.
- Пациенты, которым часто ставят инъекции и катетеры.
- Пациенты с повышенной вязкостью крови.
- Пациенты с хроническим воспалительными заболеваниями.
- Люди занятые тяжелым физическим трудом, сопряженным с травмами.
- Люди ведущий малоподвижный образ жизни.
- Беременные женщины.
- Наркозависимые.
- Алкоголики.
- Люди с хроническими заболеваниями, проходящие внутривенное лечение.
- Пациенты с избыточным весом.
- Спортсмены.
- Дети с врожденными отклонениями формирования сосудов.
Разновидности флебита вен руки
Классификация патологии основана на локализации воспалительного процесса. Сегодня в медицине выделяют три основных типа патологии:
Помимо места локализации воспаления патология может различаться по характеру течения:
Как лечить флебит на руке
Диагностика флебита вены на руке и лечение не составляет труда. В первую очередь при возникновении симптомов пациенту назначаются антибактериальные средства. Если воспаление произошло недалеко от гнойного очага, гнойник вскрывают и очищают.
После этого больному прописывается дополнительная медикаментозная терапия, которая нацелена на снятие болевого симптома и воспаления. Лекарства врач подбирает индивидуально. Терапия может включать в себя:
- Противовоспалительные препараты.
- Препараты местного действия.
- Тромборассасывающие медикаменты.
- Антикоагулянты.
Также необходимо носить компрессионные повязки, которые устраняют расширение вены и способствуют восстановлению нормального кровотока. В качестве дополнительного лечения может назначаться лазерная терапия или магнитотерапия.
При своевременном лечении прогнозы врачей всегда благоприятны.
Местное лечение заключается в обработке пораженного участка различными мазями и растворами:
При развитии осложнений пациенту может быть назначено хирургическое лечение. Операция проводится следующими методами:
- Перевязка вены и исключение ее из кровотока.
- Рассечение вены и удаление тромба.
- Иссечение воспаленного участка вены.
Народная медицины
- Компрессы из тертой картошки.
- Примочки из перемолотого корня хрена.
- Примочки из отвара мать-и-мачехи.
- Компрессы из отвара календулы.
- Компрессы из капустных листьев.
Профилактика
Помимо этого особое внимание своему здоровью должны уделять люди с варикозной болезнью. По мнению многих пациентов варикоз не опасен, но это заблуждение
По заявлениям врачей, варикозное расширение вен действительно не несет опасности для жизни, но только до тех пор, пока не появятся осложнения в виде флебита и тромбофлебита.
Выводы
Изучив особенности патологии можно сделать следующие выводы:
Флебит коварное заболевание, которое часто осложняется опасными для жизни патологиями. По этой причине не нужно ждать, когда воспаление пройдет самостоятельно, при первых признаках патологии обратитесь к врачу. Самостоятельное лечение осложненной формы может усугубить состояние больного, и спровоцировать отрыв имеющегося тромба. Не пренебрегайте ежегодными проф. осмотрами. Регулярные медосмотры и сдача анализов помогут выявить хроническую форму заболевания на ранней стадии.
- Любовь к записи Как быстро понижать давление в домашних условиях
- Евгеша к записи Антитела к хламидиям трахоматис в анализе крови
- Тамара к записи Как поможет комплекс ЛФК при ИБС
- Наталья к записи Можно ли делать антицеллюлитное обертывание при варикозе
- Владимир к записи Таблица обозначения групп крови человека
Информация, размещенная на портале, не является руководством по самолечению и НЕ заменяет консультации врача! Сайт может содержать контент, не предназначенный для лиц младше 16 лет.
Проявления
Постинъекционный флебит может начаться с развития интенсивного болевого синдрома в области пораженного участки вены. При этом у пациента может наблюдаться значительное повышение температуры тела (до 38,5 – 39 градусов). Лечение заболевания подбирают в зависимости от степени его развития:
- На протяжении первых 24 часов наблюдается развитие сильного отека в области пораженной конечности, который распространяется на окружающие ткани.
- На протяжении последующих нескольких дней отек распространяется на всю область конечности.
- Постинъекционный флебит сопровождается значительным ухудшением общего самочувствия пациента, при этом снижается его физическая активность.
На данном этапе важно дифференцировать постинъекционный флебит с флегмоной, чтобы не допустить преждевременного хирургического вмешательства. Проведение операции в данном случае значительно замедляет процесс выздоровления и делает лечение дорогостоящим
При дальнейшем прогрессировании и отсутствии должного лечения постинъекционный флебит провоцирует следующие тревожные симптомы:
- Сильную, непереносимую боль вдоль пораженной ноги.
- Повышенную беспокойность и возбудимость.
- Наблюдается значительное увеличение объема пораженной конечности.
- Кожные покровы могут стать блестящими и окраситься в сине-бордовый цвет.
- Наблюдается чрезмерное напряжение мягких тканей.
Температура тела при это поднимается свыше 39 градусов.
Профилактические мероприятия
Чтобы предотвратить появление тромбофлебита, нужно заниматься профилактикой этого недуга. Прежде всего рекомендуется исключить применение гормональных противозачаточных препаратов. Особенно это касается людей, которые имеют склонность к заболеваниям сосудов.
Чтобы не допустить развития тромбофлебита, следует выполнять специальные физические упражнения. В данном случае очень полезна ходьба и приседания. Не менее эффективны занятия гимнастикой.
Постинъекционный тромбофлебит – достаточно серьезное нарушение, которое сопровождается неприятными симптомами и может представлять реальную угрозу для жизни.
Дозировка мумие при тромбофлебите указана в другой статье сайта.
Чтобы не допустить развития опасных осложнений или смертельного исхода, следует своевременно обратиться к квалифицированному врачу. Только адекватная и своевременная терапия поможет быстро справиться с патологией и не допустить негативных последствий.
Профилактика
Чтобы избежать возможного появления флебита следует отказаться от гормональных противозачаточных средств, в частности, при склонности к болезням сосудов.
Рекомендуется вести здоровый образ: не курить, не употреблять спиртсодержащие продукты, и продукты с высоким содержанием холестерина.
Специальные физические упражнения: ходьба, приседания, гимнастика, также играют большую роль в профилактике флебита.
Во время длительного лечения с применением капельниц (катетеров) и уколов (иглы), необходимо регулярно смазывать специальными мазями, например с конским каштаном.
При возникновении подозрений на флебит необходимо немедленно обратиться к доктору, так как неизвестно когда может образоваться тромб в сосуде и оторваться, вызвав тем самым моментальную смерть.
Ежегодно, в мире, умирают тысячи людей, которые не успели получить правильное и своевременное лечение. Все они стали жертвой спонтанного отрывания тромба и попадания его, сперва, в правое предсердие, а затем в правый желудочек, с последующим попаданием в малый круг кровообращения и легкие.
Такие случаи часто бывают у наркозависимых людей, которые периодически вкалывают наркотик себе в руку или ногу, не беспокоясь о стерильности процедуры.
Эффективность мазей для вен после химиотерапии
Если вены сгорели, то они легко восстанавливаются после химиопрепаратов с помощью мазей, помогающих облегчить страдания. Накладывают лекарственное средство на воспаленные участки 2-3 раза в день, чтобы достичь быстрого эффекта.
 Использование мазей облегчит боль и поможет венам быстрее восстановится.
Использование мазей облегчит боль и поможет венам быстрее восстановится.
Гепатромбин
Эта противовоспалительная мазь обладает антикоагулянтным и противотромботическим свойством. Длительное применение Гепатромбина способствует выведению из вен скопившихся там вредных продуктов, снятию отеков, регенерации тканей. В результате восстанавливается нормальная структура стенок кровеносных сосудов, они очищаются от токсинов, и кровообращение приходит в норму.
Основным компонентом, обеспечивающим такой эффект при варикозе, других проблемах с венами при восстановлении их после химиотерапии, является натрия гепарин. Дополнительные компоненты (аллантоин и дексапантенол) помогают гепарину проникнуть вглубь – к венам, усиливая эффект действующего вещества и защищая при этом саму кожу.
Для лечения вен мазь накладывают на больные участки слоем в 5 см и прикрывают повязками.
Троксевазин
Эту мазь относят к разряду флавоноидов, так как основное действующее вещество – производное рутина. Выпускается в виде гелей и является венотонизирующим препаратом, оказывающим такие действия на сосуды:
- снижает проницаемость капилляров и их ломкость, повышает тонус;
- делает стенки кровеносных сосудов плотными;
- снимает воспаление в венах;
- не дает тромбоцитам прилипать к стенам сосудов.
Еще Троксевазин оказывает антиоксидантное, противосвертывающее и противоотечное действия. Чтобы усилить эффект мази, рекомендуется параллельно принимать внутрь капсулы этого препарата.
Гель наносится дважды в день (утром и на ночь) мягкими втираниями в больные области. При этом воспаленные вены на руках обматываются бинтами, а на ноги надеваются эластичные чулки.
Индовазин
В данном продукте присутствует 2 основных действующих вещества – троксерутин и индометацин. Первый является биофлавоноидом, полезным при венозной недостаточности. Второй – нестероидным средством широкого действия.
Мазь оказывает такие лечебные влияния на больные вены:
- снимает воспалительные процессы и отеки;
- действует, как обезболивающее и тонизирующее средство;
- не дает тромбоцитам слипаться в сгустки;
- блокирует действие веществ, негативно влияющих на состояние вен;
- не дает активно синтезироваться простагландинам;
- уменьшает ломкость и проницаемость сосудов;
- ускоряет регенерацию не только пораженных вен, но и окружающих тканей.
Все это способствует нормальной микроциркуляции и восстановлению сожженных вен. Мазь легко проникает в подкожные слои и концентрируется у воспаленных сосудов. Индовазин наносится на кожу легкими недавящими движениями тонким слоем. Не рекомендуется применять более 2-х раз в день.
В аптеках можно найти и другие препараты наружного применения, позволяющие быстро восстановить вены после химиотерапевтических лечений. Но об использовании каждой из мазей следует проконсультироваться с лечащим врачом, так как наружное воздействие должно стать частью комплексной терапии.