Особенности ревматической пневмонии
Воспалительный процесс в области дыхательных путей, обусловленный ревматической лихорадкой, проявляется у взрослых, детей, подростков. Больных беспокоит следующая симптоматика:
- повышенная температура тела (превышает 39 градусов, легко поднимается до 40 градусов);
- сильный кашель (процесс откашливание бывает сухим или сопровождается сгустками мокроты коричневого цвета, иногда с примесью крови);
- ухудшение состояния пациента (чувство слабости, непрерывное желание спать, беспокоящее ощущение вялости, отказ от еды);
- одышка в ситуациях покоя (отсутствие физической нагрузки, резких движений);
- боли в грудной области (больных ревматизмом тревожат тянущие ощущения, чувство рези, колющие боли);
- проявление хриплого дыхания (особенно ярко выявляется у детей);
- сбои ритма сердцебиения (сердце стучит чаще или реже обычного, ритм самопроизвольно изменяется).
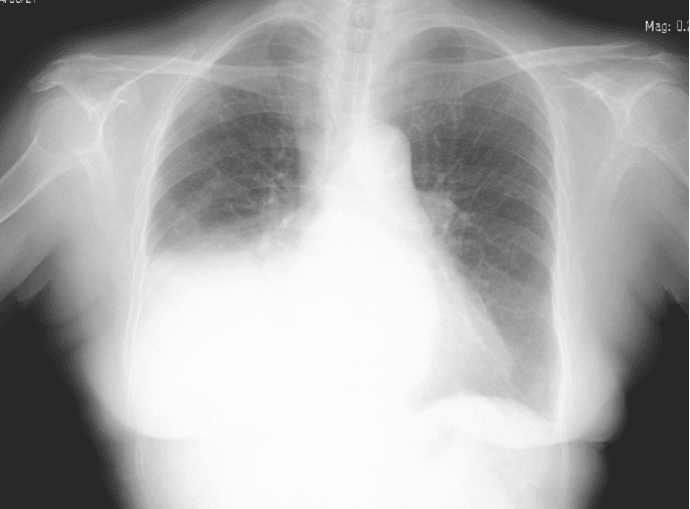
Верный диагноз помогают установить дополнительные анализы, определяющие недуг (например, анализ крови на АСЛ-О). Точности медицинского заключения способствует рентген (снимки ясно отражают очаги поражения). Опытный доктор выявит форму поражения, подберет правильную схему лечения. Попытка самостоятельно пытаться излечить пневмонию легко вызовет необратимые осложнения.
Пневмония подобного типа обычно проявляется при серьезном развитии ревматизма. Чаще всего воспаление в сфере дыхательных путей — не единственное проявление недуга. Снизить риск развития пневмонии позволяет своевременная борьба с ревматизмом.
Сочетанная патология ревматоидного артрита. Поражение легких при ревматоидном артрите
Предположение о том, что с ревматоидным артритом сочетаются некоторые особые формы поражения легких, было подвергнуто критике. Aronoff и соавт. (1955) обнаружили самые разнообразные нарушения в легких у больных ревматоидным артритом. Некоторые гистологические варианты легочных поражений перечислены Cruikshank (1959).
К ним относятся ревматоидные гранулемы, некротизирующий ангиит, очаговый артериит с бронхиолитом и интерстициальным фиброзом, интерстициальная пневмония и бронхоэктатическая болезнь. При некоторых из этих болезней связь может быть специфической, другие поражения могут носить вторичный характер, т. е. иммунологические дефекты, имеющиеся в некоторых случаях ревматоидного артрита, могут создать предрасположение к легочным инфекциям.
В некоторых случаях легочные осложнения, особенно инфекция или инфаркт, могут быть следствием общего истощения или результатом лечения. Наконец, у некоторых больных эти поражения могут сочетаться случайно.
В 1965 г. Slack и Grant изучили рентгенограммы грудной клетки у 107 больных ревматоидным артритом и сопоставили частоту случаев интерстициального легочного фиброза, плеврита и узелков в легких с частотой этих же изменений в контрольной группе, подобранной по возрасту и полу. Статистически достоверной разницы не обнаружено.
Однако если некоторые нарушения в легких патогенетически связаны с ревматоидным артритом, но возникают не часто, то анализа относительно небольшого числа случаев должно быть недостаточно. Связь, очевидно, легче было бы обнаруяшть, изучая частоту ревматоидного артрита среди больных с плевральными выпотами, узелками и фиброзирующим альвеолитом и сопоставляя ее с частотой ревматоидного артрита у подобранной контрольной популяции.
Согласно проведенному недавно анализу 220 случаев криптогенного фиброзирующего альвеолита, у 16% больных был ревматоидный артрит (Johnson, Turner-Warwick; работа готовится к печати).
Частота ревматоидного артрита в контрольной группе у мужчин и женщин средних лет одинаковой численности, вероятно, составляет около 4% , хотя она значительно варьирует в зависимости от диагностических критериев, которыми руководствуются разные авторы.
Легче предположить существование связи между легочными некробиотическими узелками и ревматоидным артритом, так как гистологическая картина такая же, как и подкожных узелков, типичных для ревматоидного артрита. Если туберкулезную этиологию можно исключить, то плевральные выпоты у больных ревматоидным артритом обладают почти единственным в своем роде признаком — содержат небольшое количество сахара , как и синовиальные выпоты при ревматоидном артрите, по такое низкое содержание сахара наблюдается очень редко при других инфекционных и воспалительных выпотах.
Следовательно, можно предполагать специфическую связь плеврального выпота такого типа с ревматоидным артритом.
Таким образом, можно сделать вывод, что в сочетании с ревматоидным артритом наблюдаются четыре формы поражения легких : 1) плевральный выпот; 2) некробиотические узелки; 3) фиброзирующий альвеолит; 4) некробиотические узелки типа Каплана у шахтеров.
Оглавление темы «Легкие при системных заболеваниях»:
Будем рады вашим вопросам и отзывам:
Материалы для размещения и пожелания просим присылать на адрес [email protected]
Присылая материал для размещения вы соглашаетесь с тем, что все права на него принадлежат вам
При цитировании любой информации обратная ссылка на MedUniver.com — обязательна
Для получения координат авторов статей просьба обращаться к администрации сайта
Вся предоставленная информация подлежит обязательной консультации лечащим врачом
Администрация сохраняет за собой право удалять любую предоставленную пользователем информацию
Сердечно-сосудистый риск у мужчин и женщин
У пациентов с РА повышенный риск смерти по сравнению с общей популяцией от различных сердечно-сосудистых событий. Большое исследование, проведенное в Рочестере, штат Миннесота, по изучению результатов в отношении здоровья у мужчин и женщин с РА в течение 40 лет, показало, что эта группа в 1,27 раза чаще умирает от сердечно-сосудистых заболеваний, чем их не — РА — аналогов (P
Сердечно-сосудистый риск у женщин с РА.
Результаты исследования здоровья медсестер, исследование, в котором приняли участие более 100 000 участников. Показали, что женщины, с ревматоидным артритом в течение 10 лет, в 3 раза превышали риск сердечного приступа по сравнению с женщинами без РА. В целом, женщины с РА более чем в два раза чаще, чем их коллеги из других стран имели сердечный приступ. Кроме того, группа РА была в 1,5 раза больше шансов иметь инсульт. Диагностика ревматологии.
Сердечно-сосудистые заболевания и ревматоидный артрит
Если у вас РА, ряд факторов может увеличить риск развития заболеваний. К ним относятся гипертония, диабет, высокий уровень холестерина, курение и ожирение. Кроме того, воспаление, связанное с РА, как представляется, увеличивает риск развития сердечно-сосудистых заболеваний. Вы можете снизить риск, не куря, контролируя свое артериальное давление и уровень холестерина, сохраняя уровень сахара в крови в безопасном диапазоне и сохраняя свой вес.
Упражнения, диета и медицина помогут вам достичь всех этих целей. Если ваше кровяное давление или холестерин высоки, существует множество лекарств, которые могут помочь вам снизить любой из этих сердечно-сосудистых факторов риска. Поговорите со своим врачом о ваших вариантах лечения этих состояний здоровья. Ранние признаки РА.
Сердечная здоровая диета также может помочь вам достичь ваших целей в области здравоохранения
Диетические рекомендации подчеркивают важность сохранения баланса потребления калорий с течением времени. Для достижения и поддержания здорового веса и сосредоточения внимания на потреблении питательных веществ и напитков
Это включает ограничение натрия и избегание продуктов, содержащих слишком много жира, сахара или рафинированных зерен. Здоровая диета подчеркивает потребление «овощей, фруктов, цельного зерна, обезжиренного молока и молочных продуктов, морепродуктов, постного мяса, яиц, бобов, гороха, орехов и семян».
Когда дело доходит до воспаления, связанного с ревматоидным артритом и его вклада в риск сердечно-сосудистых заболеваний, хорошей новостью является то, что вы можете снизить этот фактор риска. Контролируя воспаление РА с помощью надлежащего лечения, вы можете значительно снизить риск. В одном исследовании, в котором пациенты РА получали модифицирующее заболевание антиреватическое лекарственное средство метотрексат, риск смерти был снижен на 70%. Упражнения на растяжку мышц и суставов.
Диагностика ревматоидного артрита
Диагностика ревматоидного артрита очень обширная. Для выявления заболевания могут использоваться неспецифические, специфические и вспомогательные методы исследования.
Неспецифические методы диагностики
При биохимическом исследовании крови удается обнаружить повышение уровня фибриногена, сиаловых кислот, а также С-реактивного белка, гаптоглобина. Однако подобные изменения неспецифичны и могут наблюдаться при различных заболеваниях.
Специфические методы диагностики
Подтвердить диагноз ревматоидного артрита позволяет определение специфических маркеров ревматоидного процесса. В частности, приблизительно у 60% больных в крови обнаруживается ревматоидный фактор. Это аутоантитела к собственным иммуноглобулинам G. Высокие титры фактора коррелируют с тяжестью, быстрым прогрессированием патологического процесса. Если у больного удалось обнаружить ревматоидный фактор — медики говорят о серопозитивном ревматоидном артрите, если фактор не обнаруживается — о серонегативном.
Одним из наиболее чувствительных методов, что позволяет использовать его в диагностике заболевания на раннем этапе заболевания, является определение антицитруллиновых антител (АЦЦП). Цитруллин — это аминокислота, которая образуется при воспалении. Клетки, содержащие цитруллин, распознаются иммунной системой чужеродными, из-за чего продуцируются антитела к ним. При ревматоидном артрите тест на АЦЦП положителен приблизительно в 80% случаев.
Вспомогательные методы диагностики
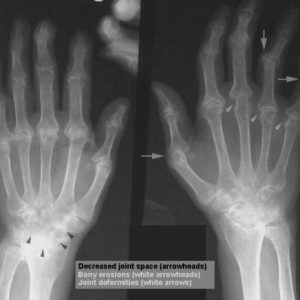
Для исследования пораженных суставов применяют рентгенологическое исследование и артроскопию. Ранние рентген-признаки это околосуставной остеопороз, нечеткость контуров сустава, эрозии на суставных поверхностях.
Классификация ревматоидного артрита на формы и степени
Согласно классификации ревматоидного артрита, принятой Всесоюзным обществом ревматологов в 1980 г., по клинической и анатомической форме выделяют:
- Ревматоидный артрит в виде полиартрита (воспаление более трех суставов), олигоартрита (воспаление 2-3 суставов), моноартрита (воспаление одного сустава).
- Ревматоидный артрит с поражениями оболочек легких, сердца, сосудов, глаз, почек, нервной системы, амилоидозом органов.
- Ревматоидный артрит в сочетании с деформирующим остеоартрозом, распространенными заболеваниями соединительной ткани (системная красная волчанка, системная склеродермия, дерматомиозит), ревматизмом.
- Детский и юношеский ревматоидный артрит.
По характеристике состояние иммунной системы с помощью анализа крови выделяют формы ревматоидного артрита:
- серопозитивный — ревматоидный фактор положительный;
- серонегативный — ревматоидный фактор отрицательный.
По течению ревматоидный артрит может быть:
- медленно развивающийся ревматоидный артрит. Это заболевание довольно часто встречается;
- быстро развивающийся ревматоидный артрит. При этом варианте заболевания разрушение суставов и поражения внутренних органов появляются уже в 1-й год развития заболевания. Поражаются 3 и более сустава.
Без заметного развития ревматоидный артрит характеризуется поражением нескольких мелких суставов кисти. При этом признаки артрита слабо выражены. Разрушение суставов и ограничение функции в них развиваются медленно и долгое время не прогрессируют. Лабораторные признаки не выражены. Однако данный вариант течения заболевания может переходить из одного описанного варианта в другой.
Выделяют следующие степени активности ревматоидного артрита:
- I степень — минимальная активность. Небольшие боли в суставах, непродолжительная скованность по утрам в течение около 30 мин, небольшой выпот в суставы, температура кожи над суставами нормальная либо слегка повышена. Скорость оседания эритроцитов повышена до 20 мм/ч, количество лейкоцитов в крови нормальное, специальный белок положительный.
- II степень — средняя активность. Боли в суставах беспокоят не только при движении, но и в состоянии покоя, скованность в суставах более длительная, возможно до середины дня, выраженное болевое ограничение движений в суставах, постоянный выпот в суставах. Кожа над суставами горячая. Температура тела до 37,6-37,8 °С, появляются признаки поражения внутренних органов. Скорость оседания эритроцитов повышена до 25-40 мм/ч, умеренное повышение лейкоцитов в крови.
- III степень — высокая активность. Сильные боли в состоянии покоя, выраженный выпот в суставы, резко повышена температура кожи над суставом, покраснение, припухлость. Скованность суставов сохраняется в течение всего дня, выраженное ограничение подвижности в суставах. Признаки поражения внутренних органов (плеврит, миокардит, кардит, нефрит), температура тела высокая. Скорость оседания эритроцитов более 40 мм/ч, резко повышается количество лейкоцитов в крови.
- Стадия полного отсутствия всех симптомов.
Артрит суставов пальцев рук своевременная диагностика и лечение

Как показывает практика, женщины больше подвержены заболеванию, при этом каждый седьмой страдает этим недугом.
При первых же симптомах необходимо начать лечение, только так можно победить заболевание.
Причины развития артрита в кистях рук
Артрит не появляется внезапно, причинами его развития являются следующие изменения в организме:
- Нарушение обмена веществ, вследствие чего развивается неинфекционный артрит. Им страдают чаще пожилые люди, у которых имеются профессиональные заболевания, микротравмы и пр.
- Заражения инфекционными заболеваниями – гонорея, грипп, сифилис, дизентерия и прочие недуги, возбудителями которых являются стрептококки и стафилококки.
- Повреждение суставов, перенесённые операции и пр.
- Наследственная предрасположенность.
Виды артрита пальцев рук и их симптомы
Давящая, а затем и острая боль в суставах, скованность движений, покраснение костяшек и их жжение – всё это симптомы артрита.
Он проявляется в виде припухлости в области суставов, что стопроцентно свидетельствует о развившемся недуге.
Болевые ощущения преимущественно проявляются ночью.
Усиливается же боль осенью, во время снижения температуры и повышения уровня влажности.
Обменный развивается из-за появления в суставах кристаллов вещества, которое образуется в результате обмена пуринов. Их избыточное накопление нарушает баланс, что вызывает повышение концентрации мочевой кислоты в крови человека. В будущем кислота может быть причиной подагры.
Симптомы: внезапная боль, опухоль, покраснение в области суставов. Больше всего болят фаланги пальцев, впоследствии на них образуются шишки.
Инфекционный развивается в результате заражения туберкулёзом и прочими заболеваниями.
Симптомы те же.
Ревматоидный чаще диагностируется у людей преклонного возраста. Основные причины развития недуга – переохлаждение, травмы, и даже наследственность. Боль в суставах появляется ближе к вечеру после длительных физических нагрузок. Утром может появиться скованность в движениях. Ощущения пропадают после длительной разминки пальцев.
Лечение и профилактика
Лечится артрит суставов рук либо препаратами, либо протезированием.
На первых стадиях развития болезни пациента лечат мазями, антибиотиками, противовоспалительными препаратами. Из организма выводятся возбудители, а для восстановления хрящевых тканей производят массаж, проводят физиопроцедуры, практикуется грязелечение и пр.
Во время ремиссии пациент обязательно проходит курс ЛФК.
В период лечения надо соблюдать строгую диету и потреблять пищу с большим содержанием витамина Е.
Чтобы избежать утомительных походов к врачам, рекомендуется закаливаться, заниматься спортом: хороший иммунитет победит любую инфекцию
Крайне важно придерживаться принципов правильного питания (1,5г белка, 0,5г жира и 4г углеводов на 1 кг веса тела). Рекомендуется в пищу принимать чеснок, следить за весом и ограничить приём соли и сахара
Лишь тот человек здоров, который дорожит собой, помнит о нормах питания, и любит спорт – это и есть основа жизни каждого из нас.
https://youtube.com/watch?v=vKhsK17uvaI
Осложнения ревматоидного артрита лучше знать чем лечить
Для лечения легочных осложнений ревматоидного артрита назначаются цитостатики и стероиды.
Наиболее эффективным методом считается хирургический метод. При этом происходит замена пораженного сустава протезом. Называется данный метод эндопротезированием.
При лечении легочных осложнений ограничивается количество употребляемой соли до 5 г в сутки, исключаются консервы, копченые продукты, маринады, соленья и специи. Основу рациона при ревматоидном артрите должны составлять молочные продукты, фрукты, рыба, овощи, крупы.
Болевой синдром купируют анальгетиками. При необходимости назначают препарат интерферона.
Основная цель в лечении: добиться снижения воспалительного процесса в суставе, возвращение нормальной функции и достижение длительной ремиссии.
Прежде всего ревматоидный артрит поражает мелкие сочленения. Как правило в начале заболевания воспаляются пястно-фаланговые суставы, которые расположены у основания пальцев (среднего и указательного), а также лучезапястные. На них появляется отек и они начинают болеть. При этом более сильные боли проявляются в ночное время, утром, и до 12 дня.
- Осложнения ревматоидного артрита
- Видео по теме
Практически вместе с поражением суставов руки, воспаления появляются и на сочленениях стоп. Главным образом происходит поражение участков у оснований пальцев. Затем воспаления появляются на сочленениях более крупного размера.
Осложнения ревматоидного артрита
Деформация различных суставов, развивающаяся на позднем этапе заболевания влияет на жизнь пациента. Иногда, кисти рук могут фиксироваться в положении отличном от естественного и отклоняться наружу.
Эта ульнарная деформация может появляться спустя года или пять лет после приобретения ревматоидного артрита. Иногда пациент отмечает сниженную подвижность своих лучезапястных сочленений.
Кроме того, что коленные сочленения деформируются, в них может накапливаться жидкость, что носит название кисты Бейкера. Она начинает растягивать капсулу сочленения, а иногда может ее разорвать. Жидкость выливается и оказывается в мягких тканях голени, которая отекает, осложнение сопровождается непереносимой болью в ноге.
Специфические признаки плеврита ревматического происхождения
В отличие от пневмонии, ревматический плеврит встречается достаточно часто. Заболевание проявляется разными симптомами:
- Дыхание становится болезненным: интенсивные боли проявляются при вдохе, выдохе. Особенно сильные болевые ощущения беспокоят пациентов при глубоком дыхании.
- Интенсивный кашель не сопровождается выплевыванием мокроты.
- Температура повышена (часто превышает 39 градусов).
- При прослушивании пациента через фонендоскоп слышится звук трения плевры (шуршание сопровождает вдохи, выдохи). Самостоятельно пациент услышать тревожные сигналы не в состоянии.
- В области груди выражены боли (пациенты описывают чувство тяжести, болезненные ощущения при поворотах тела).
Плеврит, вызванный ревматизмом, отличается от других форм плеврита более мелкими выпотами (областями скоплениями жидкости в сфере плевральной полости). Обнаружить и оценить размеры выпотов позволяет проведение рентгена, полноценного ультразвукового исследования, инновационной компьютерной томографии. Выбор инструментов диагностики осуществляется доктором, исходя из конкретного случая болезни, индивидуальных особенностей больного, доступности медицинского оборудования. Наиболее точные, обширные результаты выдает проведенная компьютерная томография.
Важно помнить — обычно легочные плевриты сопровождают затянувшийся невылеченный ревматизм, успевший поразить другие органы. Изолированно плевриты ревматоидного происхождения встречаются крайне редко
Поражение нервной системы
Патология нервной системы у больных РА обусловлена почти исключительно либо сдавлением нервных стволов, либо их сосудистым поражением. Компрессионные нейропатии лежат в основе описанных выше синдромов запястного и предплюсневого каналов. Клиника сосудистых (ангиопатических) нейропатий излагается в разделе «Ревматоидный васкулит», поскольку периферические сенсорные и особенно сенсорно-моторные нейропатии при РА являются отражением васкулита.
Эти представления были неоднократно подкреплены обнаружением бесспорных признаков эпиневрального артериита у больных с ревматоидной нейропатией. При этом в стенках некротизированных артерий отмечались отложения IgM и IgG, комплемента и РФ. Существует мнение, что наиболее легкие формы ревматоидных нейропатии (в частности, чисто сенсорные, не сопровождающиеся двигательными расстройствами) могут быть вызваны не истинным васкулитом, а значительным неспецифическим повышением сосудистой проницаемости с выходом из капилляров белков, которые затрудняют диффузию питательных веществ к нервным волокнам.
Невриты черепных нервов чрезвычайно редки, по-видимому, в связи с их обильным кровоснабжением. Воспалительные поражения сосудов ЦНС с церебральными кровоизлияниями и тромбозами, являющиеся компонентом тяжелого системного ревматоидного васкулита, в наши дни также исключительно редки.
Несмотря на сравнительно частое развитие при РА вторичного амилоидоза, амилоидные нейропатии этому заболеванию не свойственны (хотя они нередко встречаются при иных формах амилоидоза).
Из всех хирургических инструментов можно составить наборы, которые позволят выполнять типичные хирургические. На инструментальном столике операционной сестры должны находится «связующие инструменты» — т.е. те, которыми работает только операционная сестра: ножницы, пинцет анатомический малы.
Для безошибочной интерпретации изменений при анализе ЭКГ необходимо придерживаться приведённой ниже схемы её расшифровки.
Для удобства описания особенностей рельефа или локализации патологических процессов условно различают 5 поверхностей коронки зуба.
Видео о санатории Hunguest Helios Hotel Anna, Хевиз, Венгрия
Заболевание легких при ревматоидном артрите
При болезни Still’a лимфатические узлы на пораженных конечностях постепенно увеличиваются, иногда значительно. Одновременно увеличивается и селезенка. При длительной болезни может увеличиться и печень, причем в ней могут произойти амилоидные изменения. В течение болезни удалось в крови культивацией обнаружить стафилококки.
При первичной прогрессивной хронической артропатии узлы не бывают настолько увеличены. Эндокардит развивается у обеих форм лишь исключительно, но при вскрытии часто находят перикардиальные спайки.
РОЭ и титр антистрептолизина бывают повышены. Иногда можно обнаружить малокровие, в некоторых случаях значительное, и лейкоцитоз. В крови можно обнаружить L. Е. клетки.
Патоморфологические процессы в легких имеют сначала экссудативный, временный и фибротизирующий характер, в значительной степени похожий на диффузный межуточный фиброз легких.
При ревматоидном артрите была обнаружена отчетливая альвеоломуральная клеточная активность, разрастание агранулоцитов, а в ранних стадиях — и двуядерных форм. Кроме этих изменений встречаются и четко ограниченные очаги фибринозной пневмонии. Со стороны альвеолярных ходов местами выбухают соединительнотканные узелки, подобные тельцам Массона. В стенке альвеол, бронхов, сосудов, в перибронхиальной и периваскулярной ткани появляется рубцовая ткань, очаговый фиброз.
Очаговое рубцевание или диффузный фиброз находится в стенке небольших легочных сосудов и бронхиальных артерий. Часто встречается острый фибринозный плеврит или хронические плевральные утолщения и рубцы. Плевритические изменения появляются самостоятельно или в связи с пневмоническими процессами.
Пневмонические изменения являются интеграционной составной частью ревматоидного заболевания. Они могут коротко предшествовать суставным процессам, протекать одновременно или же развиваться только постепенно. С уверенностью их можно обнаружить в периоде обострения артритических процессов. Они являются отражением динамики развития ревматоидных процессов.
Изменения в легких нестойки, временами они приобретают переходный характер или развиваются как мало выразительный прогрессирующий фиброз, перекрываемый компенсаторным вздутием или перерастяжением легких. Их нужно отыскивать.
При рентгенографии на легких можно обнаружить усиление сосудистого рисунка, тяжистые, к гилюсам направленные тени или грубый сетевидный или кустообразный рисунок неправильно расположенных сосудов. В петлях сетки или вне их можно различить милиарные, супрамилиарные, мелкоочаговые, пятнистые, нечетко контурированные размытые тени, расположенные главным образом в средних и нижних пространствах.
Эти изменения сопровождаются очаговым или областным повышением прозрачности легочных пространств. Вполне развитая картина ревматоидных легких может представлять картину вирусных пневмоний или походить на картины, которые мы описали при остром инфекционном ревматизме. После ослабления экссудативного компонента и острой альвеоломуральной клеточной активности, в результате фибротических изменений, в рентгенологической картине появляется более контрастный сетчатый рисунок, в некоторых случаях довольно тонкий, чаще же грубый и неправильный. Изменения бывают двусторонние и асимметричные.
Заполнение пловритическим выпотом встречается часто. Иногда можно встретиться с картиной обширного пневмонического инфильтрата. Сопутствующие инфекции искажают основную картину ревматоидных легких. Эти очаговые пневмонические процессы, возникшие в результате бактериальных инфекций, являются финальными признаками, на которые можно значительно повлиять терапией антибиотиками. Изменения более значительного размера мы у детей не наблюдали.
Оглавление темы «Фиброзные и ревматоидные поражения легких»:
Источники
- https://sustaw.top/artrit/porazhenie-legkikh-pri-revmato.html
- https://revmatizma.net/revmatizm-legkih-vidy-simptomy-lechenie/
- http://TvoyAybolit.ru/porazhenie-legkix-pri-revmatoidnom-artrite.html
- https://lechitesami.ru/revmatoidnyi-artrit/zabolevanie-legkih-pri-revmatoidnom-artrite