Лучевая диагностика
Основные характеристики
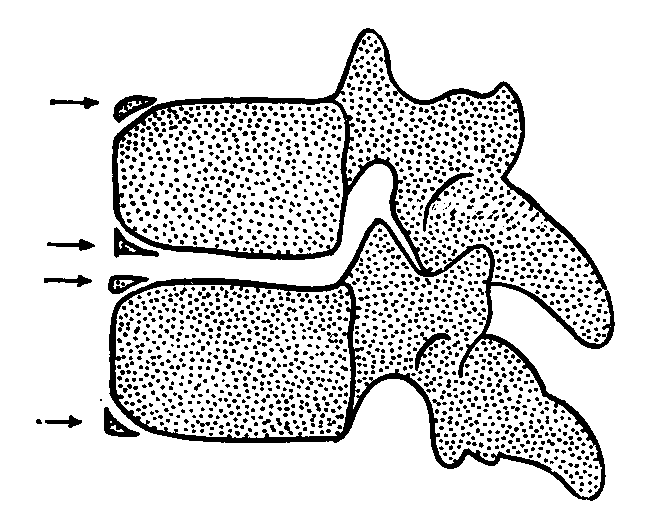
Наиболее типичный симптом: отрыв концентрического
костного фрагмента от края замыкательной пластинки тела позвонка.
Локализация.
Наиболее часто травмы данного типа встречаются в
пояснично-крестцовом отделе позвоночника.
Реже — в грудном и наиболее редко в шейном отделе.
Как правило, перелом кольцевого апофиза формируется на
уровне L3—S1.
Перелом задней части кольцевого апофиза преимущественно
встречается в L4 и S1 позвонках.
Перелом может распространяться на верхнюю или нижнюю
замыкательную пластинку.
Отломок кольцевого апофиза обычно локализуется по срединной
линии.
Размер: вариабелен.
Морфология: наиболее типичной является кольцевидная
форма костного отломка, однако нередко фрагмент не имеет определенной формы.
Рентгено-семиотика
Рентгенография: отрыв костного фрагмента ог угла
замыкательной пластинки.
Миелография: при переломах задней части кольцевого
апофиза тела позвонка сместившийся фрагмент имеет вид дефекта контрастирования в
позвоночном канале.
КТ-семиотика
КТ без контрастного усиления.
Острый период:
- при переломах задней части кольцевого апофиза тела
позвонка (PAR-переломы) кзади отдорзального края замыкательной пластинки
тела позвонка определяется дугообразный или прямоугольный костный фрагмент; - дифференцировать донорское место при этом достаточно
сложно; - при переломах лимба фрагмент той же формы
визуализируется кпереди от переднего края замыкательной пластинки и
локальная кифотическая деформация.
Подострый и хронический период:
- по краям костного фрагмента и донорского участка
формируется ободок остеосклероза; - размер донорского участка в отсроченном периоде, как
правило, увеличивается, в особенности при переломах лимба.
Дискография: контрастный препарат выходит в
пространство между телом позвонка и костным фрагментом.
МРТ-семиотика
Т1-ВИ.
При переломах кольцевидного апофиза тела позвонка
формируется дефект тела позвонка, в который смещается часть прилежащего
межпозвонкового диска.
Костный фрагмент характеризуется МР-сигналом низатылочной
костной интенсивности за счет отека в остром периоде и остеосклероза — в
отсроченном.
Т2-ВИ.
Данный тип травм сопровождается формированием дефекта
замыкательной пластинки тела позвонка.
Между донорским местом и костным фрагментом прослеживается
гиперинтенсивное вещество межпозвонкового диска.
STIR: позволяет более контрастно визуализировать
зону отека костного мозга.
Т2*-ВИ gradient echo: в хроническом периоде данная
импульсная последовательность позволяет выявить остеосклероз.
Т1-ВИ с контрастным усилением: в остром
периоде в области донорского участка регистрируется накопление контрастного
препарата.
Переломы задней части кольцевого апофиза тела
позвонка часто сопровождаются дорзальными грыжами или протрузиями прилежащего
межпозвонкового диска.
Вещество диска может смещаться в промежуток между
материнским позвонком и оторвавшимся фрагментом (достаточно редко).
Костный отломок с волокнами Шарпея на изображениях в
сагиттальной плоскости имеет форму цифры 7 или буквы Y.
Переломы данного типа часто сопровождаются
снижением высоты прилежащего межпозвонкового диска и понижением МР-сигнала
вТ2-взвешенности.
Со временем высота и структура диска восстанавливаются.
Рекомендации по лучевой диагностике
Оптимальный метод диагностики: КТ.
При этом анализ изображений следует выполнять как в
костном, так и в мягкотканом окне.
Рекомендации к методике исследования: получение тонких
срезов, построение многоплоскостных реконструкций.
Далее —
Дифференциальный
диагноз, патоморфология, клиника и лечение
См:
Лучевая диагностика травм позвоночника и спинного мозга
Похожие материалы
Апофиз
Перейти в Каталог лекарств
Вернуться в Каталог медицинских терминов
А
Б
В
Г
Д
Е
Ж
З
И
К
Л
М
Н
О
П
Р
С
Т
У
Ф
Х
Ц
Ч
Ш
Щ
Э
Я
Апофиз — (apophysis) — 1. Выступ кости. 2. Выступ любой части или любого органа человеческого тела, например, головного мозга: шишковидное тело (apophysis cerebri).;
Найдено в 11-и вопросах:
-
травматолог-ортопед
7 февраля 2013 г. / Маргарита… / Осинники -
… показал: Краевой перелом верхнего края тела L1. Сделала МРТ, там почему-то ничего про перелом не написали и поставили заключение Апофиз Персистентный L1. Скажите пожалуйста, что это за диагноз и как лечится все это. Мой врач разводит руками и пожимает … открыть
-
детский ортопед
25 декабря 2012 г. / Елена / Астрахань -
Здравствуйте. Моей дочери после 1 операции по поводу множественного костно-хрящевого экзостоза большеберцовой кости затем поставили диагноз болезнь Шинца. После второй… открыть
-
26 декабря 2012 г. / Милосердов Александр
-
Елена, разница есть, почитайте ниже и поймёте в чём она заключается.
АПОФИЗ, apophysis (от греч. аро—от и physis—рост), название, данное Галеном различного рода костным выростам, представляющим неотделимое целое с телом кости (нём. термин «Knochenauswuchs …
-
травматолог-ортопед
17 января 2012 г. / Денис -
Здравствуйте, мне 18 лет где то год или полтора назад появилась боль в спине. Думал просто мышцу повредил или ушиб- так сказал врач,ходил на массаж 2 недели на время непомогло.… открыть
-
18 января 2012 г. / Кузьмина Ю.О.
-
Здравствуйте. Для ответа на Ваш вопрос нужно смотреть снимки. Скорее всего, «краешек» — это несрощенный с телом позвонка апофиз (вариант развития).
-
позвоночник
12 ноября 2011 г. / кристина… / тамбов -
Здраствуйте!Мне 31 год, При КТ исследовании выявлено: компрессионный оскольчатый перелом тела L 4 (визуализируется отломок апофиза без признаков консолидации) , клиновидная… открыть
-
15 ноября 2011 г. / Евгений Аркадьевич Черепанов
-
Оскольчатый перелом подразумевает наличие нескольких осколков, а не одного апофиза (из ваших слов у меня вообще складывается впечатление о том, что у вас так называемый персистирующий апофиз — это вариант нормы).
Травма-то была?
-
позвоночник
10 октября 2011 г. / Наталья / Н.Новгород -
Здравствуйте! Очень просим вашего совета…. У моей мамы болит спина (ей 55 ktn) ей ставили много диагнозов за последние 5 лет. У нее была грыжа позвоноч.диска+чуть более года… открыть
-
12 октября 2011 г. / Евгений Аркадьевич Черепанов
-
Уважаемая Наталья, без осмотра ничего сказать нельзя. Очень много зависит от характера боли.
Откуда перелом? Была ли травма? Скорее всего, что ошиблись при описании МРТ и на самом деле имеется вариант нормы — персистирующий апофиз.
-
детский ортопед
4 марта 2011 г. / наташа / херсон -
здравствуйте ,моему сыну 12 лет, были в травмпункте поставили диагноз апофизит основы 5 плесневой кости левой ступни открыть
-
6 марта 2011 г. / Милосердов Александр
-
наташа,
АПОФИЗ, apophysis (от греч. аро—от и physis—рост), название, данное Галеном различного рода костным выростам, представляющим неотделимое целое с телом кости (нём. термин «Knochenauswuchs», лат. processus), в противоположность эпифизу (epiphysis), …
-
позвоночник
30 ноября 2010 г. / Лидия Васильевн… / Донецк -
… щели в сегменте L4-L5. Имеется не синостозированный апофиз тела L5-аномалия развития.
Артрозные изменения дугоотростатых сочленений L- … сегмента L4-5.Спондилоартроз.Аномалия развития тел L5-не синостозированный апофиз, S1-незаращение задней дужки открыть
-
детский ортопед
27 апреля 2010 г. / Светлана… / Находка -
Дочери 11 лет. Занимается художественной гимнастикой с 3.5 лет. Месяц назад появились боли в области медиальной лодыжки, небольшой отек. Боль появлялась только при усиленных… открыть
-
29 апреля 2010 г. / Светлана…
-
Милосердов Александр,
Главный травматолог города сказал, что это апофиз и он бы прибег к оперативному лечению.
Стоит ли оперировать?
-
невролог
30 мая 2009 г. / Инна -
На ренгене выявлено:На функциональных спондилограммах шейного отдела виден неслившийся апофиз передненижнего угла С5(ДГИП).В положении разгибания -легкая гипермобильность кзади С4 и С5 (не более 2 мм.НА УЗГД-косвенные признаки венозного застоя и снижение … открыть
-
артролог
13 сентября 2006 г. / Елена (И.Б. 757… -
Апофиз пяточного бугра мелкофрагментирован
показал рентген. Что это?
Мальчику 9 лет открыть
-
детский ортопед
2 ноября 2005 г. / Мария -
У моей дочери (11 лет) мягкая пятка. Врачи сказали, что не развита ростковая зона. Поставили
«Апофиз«, но сказали, что такое они видят впервые. Сейчас пятка болит. Мазь Индовазин не помогает. Ответьте, пожалуйста, были ли в вашей практике такие случаи? открыть
Клиническая картина
Ранними симптомами заболевания считают утомляемость в спине, боль иррадиирущую или в позвоночнике, которая может впервые возникнуть в момент прыжка, кувырка через голову. В этих случаях боль может быть следствием патологического перелома тела позвонка.
При пальпации остистых отростков определяют болезненность и пуговчатое выступание остистого отростка пораженного позвонка. Наклон корпуса и разгибание могут быть ограниченными, возможны корешковые и спинальные симптомы. Иногда заболевание начинается с подъема температуры до 39 ?С. В анализах крови определяют увеличенную СОЭ, эозинофилию.
Рентгенологическое обследование
Диагностика основана преимущественно на результатах рентгенологических обследований.
На рентгенограмме в профильной проекции пораженный позвонок уплотнен, равномерно сплющен и расширен в переднезаднем направлении (платибрахиспондилия). Тело позвонка приобретает вид узкой полоски, передний край его выступает кпереди, межпозвонковые щели расширены.
Лечение
Основа лечения — разгрузка позвоночного столба (постельный режим на спине на жесткой постели или в гипсовой кроватке с реклинирующим валиком под пораженным позвонком) и лечебная гимнастика.
Лежа проводят массаж, общую и лечебную гимнастику, направленную на реклинацию уплощенного позвонка и укрепление мышц спины (создание мышечного корсета). В стадии восстановления рекомендуют ношение съемного ортопедического корсета, разгружающего позвоночный столб.
Некоторые авторы считают целесообразным выполнение заднего спондилодеза с целью стабилизации позвоночника и быстрейшей вертикализации (подъема в вертикальное положение) пациента.
Спортсмены, подвергающиеся особому риску, — мальчики в возрасте от 3 до 16 лет (преимущественно в период от 7 до 14 лет), которые занимаются акробатикой, спортивной гимнастикой, тяжелой атлетикой, восточными единоборствами, прыжками, игровыми видами спорта.
Остеохондропатия апофизов позвонков и суставных поверхностей
Остеохондропатия апофизов позвонков (юношеский кифоз, остеохондропатический кифоз), или болезнь Шейермана – May, встречается довольно часто.
Чаще страдают юноши. Иногда заболевание определяется только при осмотре призывников. Описаны семейные формы остеохондропатии позвоночника. Поражаются, как правило, средний и нижнегрудной отделы позвоночника.
В основе этой типичной остеохондропатии лежат, вероятнее всего, множественные мелкие некрозы с последующими восстановительными явлениями.
Значительная деформация – остеохондропатический кифоз – дает плохой прогноз в смысле восстановления формы. Обычно кифоз остается на всю жизнь.
При этом наибольшей деформации подвергаются VIII–IX позвонки, в меньшей степени – VII и X позвонки грудного отдела позвоночника.
Больной обращает внимание на усталость в позвоночнике вначале после физической нагрузки, затем – после ходьбы и длительного сидения. Постепенно усталость позвоночника переходит в боль, появляются сутулость и кифоз
Болезнь протекает медленно, годами.
Лечение симптоматическое. Больные должны соблюдать постельный режим на жесткой кровати со щитом в положении на спине. Назначается гимнастика для укрепления мышц спины и живота.
В острой стадии с выраженными клиническими проявлениями в виде болей прибегают к положению в гипсовой кроватке.
Отсекающий остеохондроз, или болезнь Кенига, выражается в асептическом некрозе и отделении клиновидного участка головки или суставного эпифиза медиального мыщелка бедра. Заболевание наблюдается у детей и у взрослых.
Типичная локализация заболевания – коленный сустав, но могут поражаться и другие (локтевой, реже – плечевой, тазобедренный, голеностопный).
Отделившийся костно-хрящевой кусочек эпифиза выпадает в полость сустава, где свободно перемещается, а при ущемлении – блокирует сустав.
Возникает острейшая боль в суставе, от которой больной избавляется самостоятельно, осторожно сгибая и разгибая бедро или голень. Клиника болезни Кенига до ущемления выражается в болях в суставе во время ходьбы; при пальпации медиального мыщелка бедра определяется локальная болезненная точка
Клиника болезни Кенига до ущемления выражается в болях в суставе во время ходьбы; при пальпации медиального мыщелка бедра определяется локальная болезненная точка.
В клиническом течении определяются II стадии.
I стадия – хронический артрозо-артрит – протекает в течение 1–1,5 лет. Медленно идет отграничение очага, затем он держится еще не поврежденным хрящом на своем месте.
II стадия – стадия «внутрисуставных мышей». Возникает ущемление внутрисуставного тела, сопровождающееся блокадой сустава и сильной болью.
В I стадии заболевания операция технически сложна. Пораженное место может быть малозаметным, хрящ остается живым и имеет обычный вид, что затрудняет локализацию и удаление очага. Во II стадии операция заключается в удалении внутрисуставных тел «суставной мыши».
Остеохондропатия апофизов тел позвонков болезнь Шойерманна-Мау
(Osteochondropathiaapophisis
corpus vertebrae)
Остеохондропатия
апофизов тел позвонков (асептический
некроз апофизов тел позвонков, или
болезнь Шойерманна-May,
болезнь Шморля, остеохондропатический
кифоз, юношеский кифоз) встречается
чаще у юношей в период роста организма
в возрасте 11-18 лет.
Заболевание впервые было описано в 1921
г. ортопедом Шойерманном, патологоанатомом
Шморлем и хирургом May
(1924). Относится к довольно распространенному
заболеванию детского возраста, составляя
от 0,42 до 3,7%.
Основой
остеохондропатии позвоночника считают
недостаточную прочность замыкательных
пластинок тел позвонков возникающую
вследствие нарушения кровообращения
зоны роста. В прогрессировании
деформации немаловажную роль играет
фактор нагрузки (неправильный режим,
долгое сидение в согнутом положении,
тяжелая физическая работа, перенос
грузов на спине).
Как
показывают рентгенологические
исследования нормального позвоночника,
в возрасте 10-12 лет в межпозвонковых
хрящевых дисках появляются добавочные
апофизарные точки окостенения тела
позвонка, имеющие треугольную форму на
рентгенограмме в боковой проекции (рис.
6). Процесс их костного слияния начинается
в возрасте 14-15 лет, а в 18-20 лет заканчивается.
В результате тело позвонка из двояковыпуклой
формы, характерной для детского возраста,
превращается в двояковогнутую, которая
присуща взрослому человеку.
Нарушение
энхондральной оссификации в области
зон роста тел позвонков (апофизарных
зон) при болезни Шойерманна-May
и приводит к возникновению их клиновидной
деформации и формированию кифоза. Чаще
поражаются 3-4 средних или нижнегрудных
позвонка, локализация процесса в
поясничном отделе позвоночного столба
довольно редкая. Наиболее типично
вовлечение в патологический процесс
VII,
VIII,
IX
и X
грудных позвонков.
Рис.
6.
Нормальные апофизарные точки окостенения
тел позвонков
Клиника
заболевания отличается медленным
развитием и в течение ряда лет проходит
3 стадии.
I
стадия
продолжается до появления оссификации
апофизов тел позвонков и характеризуется
несколько увеличенным грудным кифозом.
Во
время II
стадии
(с появлением окостенения апофизов)
формируются все типичные признаки
заболевания. Появляется боль в спине,
особенно при длительной ходьбе и
сидении, возникает быстрая утомляемость
и слабость мышц спины.
Происходит
увеличение патологического кифоза с
вершиной, расположенной на уровне
Th8-L1.
Его образование сопровождается усилением
лордоза в шейном и поясничном отделах,
одновременно может сформироваться и
сколиоз. Деформация приобретает
фиксированный характер. Присоединение
корешкового синдрома дискогенного
происхождения приводит к еще большему
ограничению подвижности позвоночника.
В
III
стадии
процесса, соответствующей полному
слиянию апофизов с телами позвонков,
кифоз и клиновидная деформация тел
позвонков несколько уменьшаются. Однако
фиксированный кифоз и увеличенный
поясничный лордоз остаются в течение
всей жизни. Со временем развиваются
явления остеохондроза позвоночника с
нарастающим болевым синдромом.
Жалобы
мальчиков в возрасте 11 – 16 лет на
хронические боли в области грудного
отдела позвоночника могут быть основанием
для выполнения рентгенографии
позвоночника.
Рентгенологически
изменения, характерные для остеохондропатии,
определяются во II
стадии заболевания. Выявляются
зазубренность
апофизов, клиновидная деформация
тел позвонков с увеличением их
переднезаднего размера, сужение
межпозвонковых дисков, нарушение
целостности замыкательных костных
пластинок позвонков с образованием
грыж Шморля. Формируется патологический
кифоз грудного отдела позвоночника
(рис.
7).
Своевременно
выявленные рентгенологические и
клинические признаки болезни Шойерманна-Мау
позволяют рано начать лечение и избежать
развития неблагоприятного исхода.
Лечение.
Рекомендуют рациональный режим труда
и отдыха (сон на жесткой постели),
выработку правильной осанки, разгрузку
позвоночника. С целью укрепления
мышечного корсета назначают лечебную
гимнастику, плавание в бассейне, массаж
мышц спины. Некоторые авторы рекомендуют
ношение реклинатора грудного отдела
позвоночника. При рано начатом лечении
удается приостановить развитие процесса
и образование выраженной деформации.
Оперативное лечение не показано.
Рис.
7.
Юношеский кифоз при Рис.
8.
Остеохондропатия тела
болезни
Шойерманна-Мау позвонка
(болезнь Кальве)