Комментарии
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-324974-4’, renderTo: ‘yandex_rtb_R-A-324974-4’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);»+»ipt>
«+»ipt> (adsbygoogle = window.adsbygoogle || []).push({});»+»ipt>
- Автоматические ворота
- Деревянные ворота и заборы
- Живая изгородь
- Кирпичные заборы
- Конструкции забора и ворот
- Металлические заборы и ворота
- Монтаж забора и ворот
- Ответы на вопросы
- Отделка забора и ворот
- Ремонт забора и ворот
- Реклама на сайте
- Наши специалисты
Болезнь Шейермана-Мау юношеский кифоз
- Определение
- Причины
- Симптомы
- Диагностика
- Профилактика
Определение
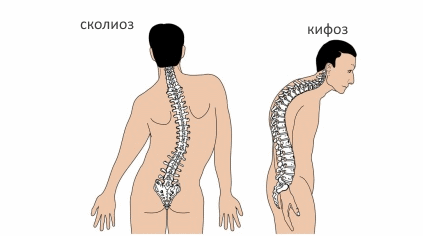
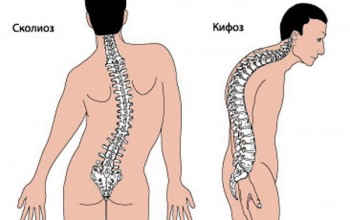
Юношеский кифоз — это искривление позвоночника спереди в сагиттальной плоскости, а название происходит от греческого слова kyphos — изогнутый. Различают физиологический и патологический кифозы.
Болезнь была впервые описанной в 1921 году Шейерманом. Остеохондропатия позвоночника сопровождается изменениями в межпозвонковых дисках, телах позвонков и в их запирающих пластинках, в результате чего формируется юношеский кифоз.
Причины
Причина заболевания до сих пор остается до конца не выясненной.
Существовали теории асептического некроза кольца апофиза, ненормальной энхондральной оссификации, которая приводит к слабости хряща и пластинки, под влиянием физических нагрузок вызывает переднюю компрессию тел позвонков. Кроме этого, заболевание связывают с наследственной предрасположенностью, наследованием по аутосомно-доминантному типу, а также с дизонтогенетической неполноценностью дисков.
Симптомы
Клинически болезнь имеет медленное течение и начинается чаще у мальчиков в возрасте около десяти лет.
Юношеский кифоз проявляется сагиттальным кифотическим изгибом позвоночника, вершина которого локализуется при грудном типе в области седьмого-девятого грудных позвонков, а при грудино-поясничном типе — в области десятого грудного и первого поясничного позвонков.
Клинически болезнь имеет медленное течение в трех стадиях.
Первая стадия проявляется вялой осанкой с несколько увеличенным кифозом в грудном или грудино-поясничном отделе позвоночника, который является стабильным и не исчезает в лежачем положении больного на ровной плоскости. Эта стадия длится до появления оссификации апофизов тел позвонков.
Вторая стадия болезни совпадает с появлением первых ядер оссификации апофизов, и тогда формируются все характерные клинические и рентгенологические признаки кифоза. В зависимости от типа позвоночник кифотически изогнутый и фиксированный в грудном отделе или в грудино-поясничном.
В этой стадии позвоночник несколько наклоняется в сторону, и тогда четко видно асимметрию надплечий и лопаток, наклон тела. Боковое искривление позвоночника легко отличить от сколиотического за отсутствием S-образного искривления и рентгенологически за отсутствия торсии позвонков.
В этой стадии лишь некоторые дети могут испытывать боль в области пораженных позвонков, хотя боль бывает у 25% больных и у 52,5% больных. Эти локальные боли, как правило, возникают после физических нагрузок и исчезают в покое.
Причину их возникновения объясняют остеопорозом позвонков и натяжением межостистых связок. Движения в позвоночнике почти всегда сохраняются в полном объеме, хотя иногда бывает положительным симптомом том натяжения (Ляссега).
Диагностика
Рентгенологически выявляют перемещения физиологического кифоза вниз клиновидную деформацию с неровными, зазубренными контурами тел позвонков и выступлением их переднего обводка. Замыкающие пластинки склерозированные, расщеплены.
Имеющиеся грыжи Шморля, проникающие в тела позвонков, вокруг которых видны склерозированные обводки. Межпозвоночные пространства участка поражения сужены. Указанные рентгенологические изменения могут быть выражены по-разному, что зависит от того, когда сделано рентгенологическое обследование, и от характера течения болезни.
Динамика рентгенологических изменений в позвоночнике также зависит от роста и развития ребенка.
В третьей стадии юношеского кифоза процесс стабилизируется и совпадает с полным слиянием апофизов с телами позвонков. Кифоз плотно фиксированный, и поэтому компенсаторно увеличивается объем движений в участках лордоза. Это иногда приводит к нестабильности позвоночника и вызывает корешковые боли после физических нагрузок. Мышцы спины напряжены.
Юношеский кифоз иногда приходится дифференцировать с эпифизарной дисплазией, разновидностями поражения позвоночника дизонтогенетического генеза (с юношеским кифозом Гюнца, первичным юношеским остеохондрозом, круглой фиксированной спиной Гиндемана) и т.д..
Юношеский кифоз или заболевание Шейермана-Мау
Болезнь Шейермана-Мау – увеличение угла кифоза грудного отдела позвоночника у юношей и девушек, вызванный усиленным ростом организма и клиновидной деформацией позвонков.
Дебютирует в подростковый период, в возрасте 10–16 лет. В результате на месте естественного изгиба формируется горб.
Результат патологии – нарушение амортизационной функции осевого скелета, ухудшению кровообращения, повреждению спинного мозга, возникновению грыж.
Причины болезни Шейермана-Мау
Юношеский кифоз грудного отдела позвоночника – заболевание, точные причины которого не установлены в настоящий момент. Существуют лишь гипотезы, объясняющие возникновение этой патологии опорно-двигательного аппарата:
- Остеопороз позвонков – разрежение костной ткани вследствие обменных нарушений, изменения гормонального фона при пубертате (в переходном возрасте).
- Асептический некроз замыкательных пластинок. Костная ткань состоит из клеток и межклеточного вещества, которые могут омертветь и деформироваться.
- Генетическая предрасположенность.
- Микротравмы в ростковых зонах позвонков.
- Неравномерный рост костной ткани в основном за счет задних частей позвонков.
- Проблемы с мышцами, окружающими позвоночный столб.
Эти причины могут привести к деформации позвоночника, его искривлению, снижению способности к амортизации при ходьбе, физических нагрузках.
Узнайте о грыже Шморля: почему появляется и как ее лечить.
Читайте о дорсопатии грудного отдела позвоночника: причины, симптомы, лечение.
Пубертатный период – время интенсивного роста, гормонального всплеска.
Возникновение остеопороза может быть спровоцировано ухудшением обмена кальция, нарушением его всасывания в кишечнике, резорбции в почечных канальцах.
Кальциевый обмен регулируют гормоны щитовидной (кальцитонин) и паращитовидных (парат-гормон) желез. При их дисфункциях возникают проблемы с костной тканью, особенно во время интенсивного роста.
Избыток парат-гормона и недостаток кальцитонина приводит к вымыванию минералов из кости, оссификации и уплотнению тканей, обызвествлению внутренних органов и связок, сосудов (ранний атеросклероз). Парат-гормон повышается при дефиците кальция в питании, наличии заболеваний пищеварительной системы, нехватке витамина Д. Неравномерный рост, возможно, связан с плохим кровоснабжением.
Диагностика болезни Шейермана-Мау
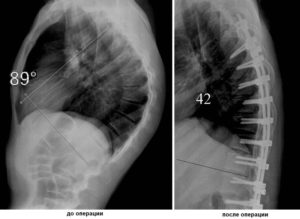
При появлении горба у ребенка, усталости после физической нагрузки или без нее необходимо обратиться к хирургу-ортопеду. При осмотре выявляется отклонение (45–75 градусов) от нормы угла естественного грудного кифоза (20–40 градусов).
Следует пройти инструментальные обследования для диагностики юношеского кифоза:
- Рентген грудного отдела.
- МРТ или компьютерная томография при болезни Шейермана-Мау позволяет обнаружить грыжи Шморля.
- Определение уровня кальцитонина, парат-гормона.
Заключение
Исход болезни Шейермана-Мау юношеский кифоз можно смягчить, если терапия начата в латентной стадии и будет регулярна. Массаж, упражнения, физиолечение замедляют прогрессирование патологии. Медикаментозная терапия устраняет болевой синдром.
Комплекс упражнений
Лечить в домашних условиях это заболевание невозможно, для выполнения упражнений ЛФК нужно находиться в лечебном учреждении для контроля состояния.
Упражнения выполняют в перерывах между ношением лечебного корсета.
Упражнения подбирает врач — ортопед
, основываясь на состоянии здоровья пациента и степени искривления.
Комплекс упражнений включает в себя:
- Исходное положение: стоим прямо, ноги на ширине плеч. Распрямляемся, разворачиваем плечи и тянем голову вверх. В процессе голову нужно плавно поворачивать в стороны, а позвоночник держать ровно. Выполняем разворот на вдох, на выдох возвращаемся в исходное положение до 5 раз;
- Исходное положение: стоим прямо, ноги на ширине плеч, а спина прямая. Постепенно, на вдох, запрокидываем голову назад, на выдох возвращаемся в исходное положение. Потом на вдох запрокидываем голову вперед, на выдох плавно возвращаемся, в каждую из сторон запрокидываем голову до 5 раз;
- Исходное положение: стоим прямо, ноги на ширине плеч, а спина прямая. На вдох плавно поворачиваем голову с начала в права, на выдох возвращаемся в исходное положение, вдох — поворачиваемся налево, выдох — исходное положение, таких повторов в каждую сторону до 5 раз, амплитуду поворота можно слегка увеличивать.
- Лежа на полу, обхватываем колени руками и выполняем плавные покачивания на спине вперед-назад, до 20 раз;
- Исходное положение: стоим прямо, ноги на ширине плеч. Выполняем плавные движения тазом вначале в права, а затем влево. С каждым поворотом нужно постараться и сделать глубокий наклон.
Если выполнять эти упражнения регулярно, на протяжении нескольких месяцев и лет, то заболевание прекратит свое развитие. Оптимальным считается выполнение упражнений 3 раза в неделю минимум по 40 минут
.
Врач может несколько расширить этот перечень упражнений, добавить к ним упражнения на специальных тренажерах
Важно не забывать о дыхательной гимнастике и укреплении всего организма
Для профилактики возникновения заболевания важно выполнять регулярную гимнастку, которая будет укреплять брюшной пресс, мышцы спины, и поддерживать позвоночник в отличном состоянии.
Не забывайте укреплять плечевой пояс и избегайте чрезмерной физической нагрузки
.
Ребенку важно носить ранец
, даже если у него нет проблем со спиной, также нужно чтобы постель была досрочно жесткой без вмятин и провалов. Важно контролировать вес ребенка и не допускать его избыток, для питания важно выбирать качественную растительную, мясную и молочную пищи, избегаю вредных пищевых добавок
Очень важно, чтобы в рационе ребенка было достаточное количество кальция и белка
Важно контролировать вес ребенка и не допускать его избыток, для питания важно выбирать качественную растительную, мясную и молочную пищи, избегаю вредных пищевых добавок. Очень важно, чтобы в рационе ребенка было достаточное количество кальция и белка
Также для профилактики отлично подходят занятия плаваньем, велосипедный спорт и спортивная ходьба.
Если заболевание было выявлено, то на протяжении всего юношеского возраста нужно находиться на диспансерном учете и проходить регулярные осмотры, даже если нет болей и визуальных дефектов.
Болезнь Шейермана Мау — берут ли в армию
На самом деле указанного диагноза не достаточно, чтобы получить освобождение от военной службы, однако в каждом индивидуальном случае окончательное решение все равно примет медицинская комиссия.
Какие необходимо собрать документы?
Необходимые документы (касающиеся заболевания) для предоставления медицинской комиссии перед армией:
рентгенография позвоночного столба боковой проекции (важно делать снимок при максимально разогнутой спине);
описание снимка, в котором должен быть указан угол наклона и коэффициент кифоза;
магнитно-резонансная томография (МРТ) с целью уточнения диагноза; кроме того, это исследование поможет выявить и другие возможные структурные изменения в межпозвоночных дисках;
УЗИ внутренних органов – нередко при кифозе возникают сопутствующие патологические изменения других органов, особенно если у юноши имеются жалобы;
ЭКГ – исключение (или подтверждение) ишемии, нарушения сердечного ритма;
спирометрия – измерение объема легких;
если юноша часто болеет пневмонией и бронхитом, то необходимо предъявить справку о перенесенных заболеваниях в течение года;
справка от невропатолога о внешнем осмотре: округлость спины,
характеристика линии позвоночного столба,
есть ли болезненность?
как часто обращался?
с какого возраста на учете?
заключение невропатолога и рекомендации к физическим нагрузкам.
Это заболевание представляет собой патологическую горбатость позвоночника. появляется в подростковом и юношеском возрасте во время быстрого роста организма.
Патологический кифотический изгиб в грудном отделе позвоночника составляет от 45 до 75 градусов.
Диагностика
Для диагностики ювенильного кифоза используется комплексный подход:
- Осмотр пациента – обнаруживаются видимые деформации спины (уплощение, круглая спина, горб, разные уровни плеч);
- Сбор анамнеза – выявление наличия болезней позвоночника у родственников, наличие травм спины в прошлом, динамика скорости роста и пр.
Инструментальные методы обследования
- Рентгеновские снимки позвоночного столба в боковой и переднезадней проекции – выявление искривления позвоночника, наличие клиновидных позвонков, определение угла кифоза;
-
Электронейромиография
– определение работы спинного мозга, его корешков и нервов, ответ мышц на раздражающие факторы; - КТ – определяется точный угол кифоза, форма пораженных позвонков, косвенные признаки поражения спинного мозга;
- МРТ – максимально точный метод определения не только структуры позвоночника, но и поражение связочного и мышечного аппарата, а также нервов и спинного мозга, в случае наличия осложнений определяет и их.
Симптомы и стадии заболевания
У этого недуга существует несколько стадий развития, все зависит от сопутствующих симптомов и возраста пациента:
-
латентная или ортопедическая
. Эта стадия развивается у детей от 8 до 12 лет и ярких симптомов проявления недуга не наблюдается. Иногда ребенка могут беспокоить непродолжительные и не сильные боли между лопатками. Имеются небольшие признаки искривления позвоночника. Родители не обращают на жалобы ребенка внимания, но это самый первый сигнал проявления недуга. Хотя на рентгене патологию в этот момент выявить очень сложно; -
флоридная или ранняя
. Эта форма недуга развивается у молодых людей в возрасте от 12 до 20 лет. Больной чувствует постоянные или периодические болевые ощущения в поясничном и грудном отделах позвоночника. Болевые ощущения довольно интенсивные; -
резудальная или поздняя
. Проявления этой формы болезни развиваются после 20-22 лет. Межпозвонковые диски и тела позвонков меняют свою форму и дальше, появляется ригидный кифоз. Могут быть симптомы развития межпозвонковых грыж и сдавливание нервных корешков.
Общие симптомы заболевания
Общие признаки недуга хоть и бывают неявными, но самым первым симптомом считается сутулость ребенка, ему становится трудно поддерживать спину прямо. Взрослые часто не обращают на такое состояние внимания, а ведь это только начало болезни и если не повести дитя к ортопеду могут быть более серьезные последствия. Может произойти сдавливание сердца и легких, нарушение кровообращения и затруднения дыхания из-за зажатия кровеносных сосудов. И чтобы не было таких тяжких последствий – ежегодно посещайте с ребенком ортопеда.
Болезнь Шейермана-мау можно узнать по следующим признакам:
-
усталость и тяжесть в спине
. Ребенок устает держать спину прямо и ему хочется полежать, чтобы снять мышечное напряжение; -
в спине появляются незначительные болевые ощущения
. Они возникают время от времени и не сильные и поэтому родители не спешат вести свое чадо к врачу, а недуг то развивается дальше. Но если сдавливаются кровеносные сосуды – ребенок жалуется на боль в ногах; -
позвонки грудного отдела с передней стороны сплющиваются из-за деформации
. Передняя продольная позвоночная связка в грудном отделе заметно утолщается, а хрящевая ткань межпозвонкового диска врастает в позвонковую кость и появляется грыжа Шморля; -
сутулость с каждым днем становится все больше и заметней
. Боли становятся постоянными и даже после отдыха не проходят, постепенно развивается горб. Одно плечо может стать ниже другого; -
ограничиваются движения грудного отдела позвоночника
. Мышцы поясницы становятся короче, и поэтому ребенок во время наклона физически не может достать пол руками; -
поясничный отдел искривляется в другую сторону из-за искривления грудного отдела
. В грудном отделе смещаются позвонки и в пояснице могут быть мышечные спазмы. Такая патология служит появлению острых и сильных болей.
Если болезнь не лечится, то к 18 годам она может и затихнуть лент на десять-пятнадцать, ведь рост организма и формирование тела ребенка завершилось. Но это не говорит о том, что недуг прошел, в 35 лет запас прочности организма начинает уменьшаться и если повзрослевший человек не занимался состоянием своего здоровья и не поддерживал свою физическую форму – заболевание начинает прогрессировать и появляются боли в ногах и в спине.
Диагностика заболевания
Диагностика болезни проводится на основе жалоб ребенка и внешнем осмотре. Врач интересуется, когда возникли первые боли в спине, смотрит на осанку ребенка и спрашивает, не было ли подобных недугов у других членов семьи.
Затем проводят неврологический осмотр, который подтверждает нарушение осанки и выявляет мышечное напряжение. При пальпации в зоне искривления позвоночника больной чувствует болезненные ощущения.
Пациента направляют на КТ или МРТ. Эти обследования помогут определить сильный наклон позвоночника вперед, наличие гиперкифоза, образование грыжи Шморля и другие возможные патологические состояния. Но на начальных стадиях недуга рентген может его и не показать. Диагноз болезни Шейермана-мау подтверждают в том случае, если на боковом снимке видны грыжи, признаки остеопороза и угол позвоночной дуги превысил сорок пять градусов.
Берут ли с синдромом Шейермана-Мау в армию
Если заболевание выявлено у ребенка в раннем возрасте и проведена квалифицированная терапия, он может быть признан годным для призыва на военную службу, так как патологических изменений в позвоночном столбе при выполнении рентгенографии не существует.
Если болезнь выявлена поздно (в 17-18 лет), или пролечена некачественно, молодого человека освобождают от службы в армии, так как физические нагрузки будут способствовать прогрессированию искривления позвоночника и формировать болевой синдром.
При решении вопроса о призыве человека с данной патологией на военную службу, специалисты ориентируются на данные клинико-лабораторных и инструментальных исследований (рентгенография, компьютерная томография и МРТ).
Симптомы и признаки
Признаки и симптомы заболевания появляются в возрасте от 10 до 16 лет, когда идет активная фаза роста позвоночника.
Диагностировать заболевание на ранних сроках достаточно сложно, ведь искривление заметно не сразу и не вызывает выраженного болевого симптома.
Выявляется заболевание тогда, когда уже есть значительное выпячивание грудной клетки
и пациент чувствует острые боли
в районе лопаток.
Нередко кифоз сочетается со , но деформация нервных окончаний не начинается, а вся нагрузка переходит на грудную клетку, вследствие чего затрудняется дыхание и работа сердца.
Вершина изгиба кифоза локализуется чаще всего в 7-9 позвонках груди или 10 грудного и 1-го поясничного. Угол искривления может достигать максимально 75 градусов
, при норме до 30 градусов.
Под воздействием увеличенной нагрузки происходит перенапряжение мышц и связок уплотняется поясничный лордоз, таким образом, спина становиться визуально плоской, а грудь чрезмерно выпяченной.
О симптомах и причинах развития лордоза, а также о его лечении и профилактике читайте на нашем сайте.
К симптомам заболевания можно отнести:
- боли между лопатками;
- изменение осанки;
- последствия травм (ушибов и переломов);
- паралич мышц;
- затруднение дыхания.
Если вы заметили визуальные изменения или ребенок жалуется на боли в спине, то это повод срочно обратиться к хирургу и неврологу.
Симптомы болезни Шейермана-Мау
Основные признаки и симптомы юношеского дорзального кифоза:
- Выраженное искривление осанки (горб в верхней части спины, круглая спина);
- Боль в спине , как правило, между лопатками (в латентном периоде – после выраженных физических нагрузок, далее – практически постоянно, с усилением интенсивности);
- Резко снижена подвижность грудного отдела позвоночника;
- Дискомфорт и тяжесть в спине, в месте деформации позвоночника;
- Быстрая утомляемость, желание полежать после незначительных нагрузок;
- Неловкие движения, человек становится неуклюжим и неповоротливым, все его действия и движения затруднены;
- Зачастую параллельно отмечается и боковое искривление позвоночника (сколиоз), одно плечо ниже уровня другого;
- Отсутствие возможности при наклоне вперед доставать руками до пола или своих стоп;
- Одышка при минимальной нагрузке и частые бронхиты – в случае длительного течения болезни и отсутствия лечения;
- Нарушения работы сердца и боли в грудной клетке – в случае длительного течения болезни и отсутствия лечения.
Диагностика болезни Шейермана-Мау
Врач опрашивает пациента, выясняя жалобы, историю развития болезни и семейный анамнез (были ли случаи заболевания в семье). Ведущим методом инструментальной диагностики является рентгенография позвоночника. На рентгенограммах определяется характерная картина: увеличение угла грудного кифоза более 45 градусов, клиновидная деформация трех и более грудных позвонков и грыжи Шморля. Для выявления неврологических нарушений назначают консультацию невролога. При наличии таких нарушений пациента направляют на МРТ позвоночника и КТ позвоночника для более точной оценки состояния костных и мягкотканных структур. Также может быть назначена электромиография. Межпозвонковая грыжа является показанием к консультации нейрохирурга. При подозрении на нарушения функции органов грудной клетки необходима консультация пульмонолога и кардиолога.