Симптомы и признаки ревмокардита
Развитие клинического симптомокомплекса и интенсивность тех или иных проявлений ревмокардита зависят от локализации воспалительного процесса и его распространенности. Наибольшей активностью симптомов отличается острый ревмокардит, при котором происходит первичное поражение эндокарда и быстрая динамика нарастания клинических проявлений, которые могут носить специфический и общесоматический характер.
Ревмокардит с изолированным поражением эндокарда носит непродолжительный характер и не отличается активностью клинических проявлений. Пациенты с данной формой поражения сердца не предъявляют активных жалоб и не ощущают значительного расстройства состояния собственного здоровья, ревмокардический эндокардит можно отнести к категории «случайных находок» при проведении планового профилактического медицинского осмотра. Опытный специалист в области кариологии, может заподозрить наличие у пациента ревмокардического эндокардита на основании данных объективного осмотра (слабовыраженный диастолический тип шума в проекции верхушки сердца, а также грубый систолический шум в аускультативных точках выслушивания аорты и верхушки сердца).
При условии дальнейшего распространения воспалительного процесса формируется развитие клинической картины миокардита с очаговым поражением, которая характеризуется появлением неприятных ощущений в области сердца, не связанных с физической активностью, и носящих преходящий характер. В некоторых ситуациях первым проявлением миокардита ревматического характера становится нарушение ритмичности сердечной деятельности. В случае ограниченного поражения миоакардиального слоя у пациента никогда не развиваются кардиодинамические нарушения.
Только при диффузном эндомиокардите ревматического происхождения формируется типичная клиническая картина, которая заключается в появлении выраженной одышки, ощущения перебоев работы сердца, появлении сухого кашля во время активной физической нагрузки. При длительном течении у пациента появляются приступы сердечной астмы и отека легких. При первичном осмотре пациента с тяжелым течением ревмокардита обнаруживаются все признаки застойной сердечной недостаточности (характерное положение больного в позе ортопноэ, синюшность кожных покровов в дистальных отделах конечностей, генерализованный отечный синдром, учащение пульса с признаками аритмии).
В связи с диффузным поражением сердца, отмечается резкое расширение границ сердечной тупости и приглушенность тонов сердца, на фоне чего отмечается аускультация грубого систолического шума во всех аускультативных точках. Выслушивание тонов сердца может быть осложнено вследствие наличия изменений в легких в виде наличия множества рассеянных влажных хрипов различного калибра, что является отражением нарастающего интерстициального отека легких.
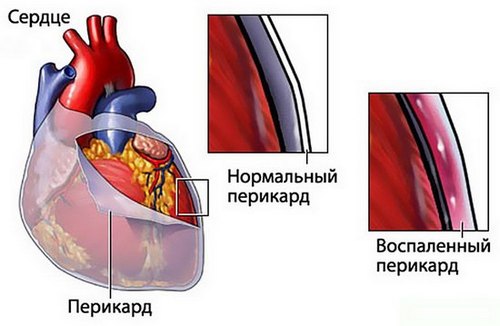
Ревматическое поражение сердца с изменениями перикарда протекает с той же клинической симптоматикой, что и перикардит не инфекционной природы и значительно усугубляет течение основного заболевания. Интересным фактом является то, что больные с ревмоперикардитом не предъявляют жалоб на болевой синдром, а в большей степени отмечают признаки нарастания проявлений застойной сердечной и легочной недостаточности. Характерным аускультативным критерием перикардита ревматической природы является шум трения листков перикарда продолжительностью не более двух суток с последующим присоединением экссудативным процессов в полости перикарда.
Первичный ревмокардит любой степени тяжести, как правило, заканчивается формированием клапанного порока сердца, в то время как возвратный ревмокардит развивается на фоне уже сформированного порока.
Симптомы ревмокардита
Обычно у взрослых людей ревмокардит протекает легко. Зачастую симптомы ограничиваются лишь небольшими болями или ощущением дискомфорта в области сердца, одышкой во время физических нагрузок. Аналогичные проявления возникают и при других сердечно-сосудистых заболеваниях, поэтому установить правильный диагноз бывает сложно. Реже беспокоит ощущение перебоев в работе сердца, усиленное сердцебиение.
У детей и у некоторых молодых людей ревмокардит протекает тяжелее. Боли в сердце довольно сильные и беспокоят постоянно. Во время нагрузок и даже в покое возникает сильная одышка. Человек ощущает, что его сердце «колотится», «выскакивает из груди». Наиболее серьезные проявления воспаления в сердце — отеки на ногах и чувство тяжести под правым ребром.
Медиастиноперикардит
Медиастиноперикардит представляет собой сочетанное воспаление тканей средостения и перикарда. Является частным осложнением воспаления перикарда — перикардита. Название заболевания происходит от названия «медиастинит» — воспаление средостения и заболевания «перикардит». Основные причины возникновения медиастиноперикардита: инфекционные заболевания легких и дыхательных путей, раковые опухоли средостения и сердца, ревматическая лихорадка, грибковые поражения средостения и сердца, ВИЧ, различные аллергические реакции, химиотерапия, туберкулез.
Симптомы медиастиноперикардита:боль в груди, одышка, затрудненное дыхание, озноб, температура, усталость и другие классические симптомы перикардита, усиленные воспалительным процессом в средостении.
Основные методы лечения медиастиноперикардита: классическая схема лечения перикардита — прием антибиотиков для устранения воспаления, препаратов для нормализации давления, антикоагулянтов и при необходимости кортикостероидов, НПВП и других лекарственных средств. Если воспалительный процесс в средостении очень обширный, могут быть частично заблокированы такие органы, как трахея, пищевод, а также крупные кровеносные сосуды. Таким больным требуется хирургическое вмешательство и удаление воспаленного участка.
Источники статьи:http://www.medscape.comhttps://en.wikipedia.orghttp://emedicine.medscape.comhttp://www.nytimes.com
По материалам:
1994-2015 by WebMD LLC, Massimo Imazio; Leslie T Cooper.
en.wikipedia.org.
2015 The New York Times Company.
Dale K Mueller, MD; Mary C Mancini, MD, PhD, 1994-2015 by WebMD LLC.
Почему детям опасно вытряхивать воду из ушей?
5 причин чаще лузгать семечки
Каким должен быть идеальный завтрак?
Как взаимосвязано качество сна и здоровье костей?
Какие специи помогут укрепить иммунитет?

Чем опасна хроническая усталость

Болезни сердца у женщин

Передовые методы лечения миомы матки в Германии

Диета не помогает? Психотерапия вам в помощь!

Подростковая психика и социальные сети
- Инфекции и сердце
- Перикард и перикардит, лечение перикардита
- Боли в грудной клетке, вызванные воспалительными процессами в области сердца
- Хронические ревматические болезни сердца. Ревматический миокардит
У нас также читают:
- Гайморит
- Что такое пневмоцистоз (пневмоцистная пневмония)?
- Школьная гигиена осанки
- Метод экстренной гормональной контрацепции
К сведению
Наши партнеры
Увеличение груди в москве: подробная информация на сайте Европейской онкологической клиники
Форум о пластической хирургии prof-medicina.ru
Первые признаки
Выявление ревматизма на ранних стадиях, особенно при наличии предрасположенности к этому заболеванию, очень важно для эффективности его дальнейшего лечения. Однако, как правило, постановка диагноза осуществляется при наличии достоверных симптомов, свидетельствующих о развитии ревматизма
Необходимо своевременно обращать внимание, как на отдельные признаки, так и на их совокупность
Признаки на которые нужно обратить внимание:
- В типичных случаях первые признаки ревматизма в виде лихорадки, признаков интоксикации (утомляемость, слабость, головная боль), болей в суставах и других проявлений заболевания выявляются через 2–3 недели после ангины или фарингита.
- Одними из наиболее ранних признаков ревматизма являются боли в суставах, выявляемые у 60-100% заболевших (ревматоидный артрит).
- Признаки поражения сердца определяются в 70-85% случаев. Жалобы сердечного характера (боли в области сердца, сердцебиение, одышка) отмечаются при выраженных сердечных нарушениях.
- Чаще, особенно в начале заболевания, наблюдаются разнообразные астенические проявления (вялость, недомогание, повышенная утомляемость).
Диагностика и терапия
Обязательно нужно пройти обследование на наличие тромбов и иных осложнений заболевания.
При исследовании больного доктор может обнаружить увеличение в размерах сердечной мышцы. Это связано с воспалительным процессом. Появляются шумы, а естественный сердечный тон приглушается. Терапия направлена на устранение воспаления и сердечной недостаточности.
В ходе диагностических процедур врач проводит и опрос пациента. Доктора интересует длительность лихорадочного состояния больного, есть ли боли в суставах, есть ли узелковые проявления на кожных покровах, принимал ли человек противовоспалительные лекарства.
Поскольку ревмокардит удачно маскируется под всевозможные заболевания, такие как обычная ангина, артроз, воспаление легких, важно провести всестороннее обследование и получить анализы крови. Для начала доктор пропишет антибиотики, которые смогут победить стрептококковую инфекцию
Это пенициллиновая группа или цефалоспорин. Антибиотик придется принимать по схеме. Ее необходимо тщательно соблюдать. Такие лекарства помогут снять острое течение воспалительного процесса и подготовить почву для дальнейшего лечения
Для начала доктор пропишет антибиотики, которые смогут победить стрептококковую инфекцию. Это пенициллиновая группа или цефалоспорин. Антибиотик придется принимать по схеме. Ее необходимо тщательно соблюдать. Такие лекарства помогут снять острое течение воспалительного процесса и подготовить почву для дальнейшего лечения.
Параллельно назначают противовоспалительные, болеутоляющие препараты. Проходит терапия, направленная на устранение сердечной недостаточности. В этой части прописываются мочегонные и сердечные гликозиды
Важно принимать витамины и поддерживающие лекарства, дающие организму необходимые микроэлементы. Особенно важен калий
Как только больному стало лучше, показана поездка в санаторий. Поездка на курорт со специализированными процедурами сделает реабилитацию оптимальной. Показана физиотерапия, грязевые ванны, купание в море.
В некоторых случаях, особенно если болезнь запущена, врачи рекомендуют провести оперативное вмешательство.
Ревмокардит симптомы и лечение
Различие болезни происходит по степени тяжести развития, периоду нахождения в организме и моменту выявления патологии. Выделяют следующие виды:
Первичный
Проявляется после перенесённого инфекционного заболевания дыхательных каналов и формирования ревматической лихорадки. Происходит поражение митрального клапана сердца с дальнейшим развитием стеноза. Оказывается пагубное влияние на почки и суставы. В большинстве случаев первичное поражение сердца приводит к образованию клапанного порока органа.
Возвратный
Данный вид патологии протекает идентично первичному типу, но на фоне уже имеющихся пороков сердца. Возвратный вид сопровождается проявлением ревматизма суставов и усугублением состояния сердечных клапанов.
Острый
Происходит стремительное и внезапное развитие болезни, сопровождающееся наличием характерных симптомов и ревматической лихорадкой. Может проявиться артрит, сбой нервной деятельности, поражение кожного покрова. При быстром и качественном лечении болезнь быстро подавляется.
Хронический
Формирование патологии происходит на протяжении шести и более месяцев. Отсутствует чёткая клиническая картина заболевания и активное воздействие стрептококковой инфекции. По этой причине болезнь не распознаётся вовремя и происходит её усугубление.
Что собой представляет ревматизм?
Ревматизм (в переводе с греческого «растекание по всему телу») – это системное воспалительное заболевание, занимающее достаточно своеобразное положение среди других болезней соединительной ткани.
Преимущественным местом локализации данной патологии является сердечно-сосудистая система (ревматизм поражает все оболочки сердца и приводит к деформации клапанного аппарата, что становится поводом для развития сердечной недостаточности).
Возбудителем ревматизма является стрептококковая инфекция. Немаловажную роль в развитии заболевания играет патологическая наследственность.
Характерно то, что, пока инфекционный агент циркулирует в крови, ревматизм не может быть излечен. В настоящее время человеческую популяцию, в силу объективных причин, невозможно избавить от стрептококка. Поэтому на сегодняшний день панацеи от ревматизма, к сожалению, не существует, то есть, он входит в группу хронических неизлечимых заболеваний.
Причины и факторы, провоцирующие развитие ревматизма
Ревматизм – это заболевание инфекционной природы. Его возбудителем является β-гемолитический стрептококк группы А, поражающий верхние отделы дыхательных путей. К факторам, провоцирующим развитие патологического состояния, относят:
- обострение хронического тонзиллита;
- ангину;
- скарлатину;
- недостаточное питание;
- неблагоприятные бытовые условия;
- генетическую предрасположенность;
Механизм развития заболевания
Механизм зарождения и развития болезни связан с двумя основными факторами: наличием у возбудителя антигенных субстанций, общих с тканью сердечных оболочек и кардиотоксическим воздействием ферментов, продуцируемых β-гемолитическим стрептококком.
При проникновении инфекции организм начинает вырабатывать противострептококковые антитела, образующие с антигенами инфекционного агента иммунные комплексы, способные циркулировать в крови и оседать в микроциркуляторном русле. Вместе с тем стрептококковые ферменты и токсические продукты его жизнедеятельности оказывают повреждающее воздействие на соединительную ткань и сердечную мышцу.
Местом локализации воспалительного процесса чаще всего становится сердечно-сосудистая система. Также достаточно часто развивается неспецифическая воспалительная реакция в суставах и серозных оболочках.
Патологический процесс может распространяться на все сердечные оболочки (такое состояние в клинической терминологии называется «панкардит»), либо поражать одну из них.
Лечение ревматизма
Лечение рассматриваемого заболевания обязательно проводится под контролем специалиста и чаще всего пациент помещается в лечебное учреждение. Существует ряд лекарственных препаратов, которые обязательно назначаются больным в рамках проведения терапии по отношению к ревматизму. К таковым относятся:
- Антибактериальные препараты (пенициллин с последующим переходом на бициллин5). В случае непереносимости пенициллина может быть использован эритромицин.
- Кортикостероиды для оказания выраженного противовоспалительного воздействия: Преднизолон. Поскольку использование кортикостероидов оказывает влияние на водно-солевой обмен, дополнительно пациенту назначают препараты калия (Аспаркам, Панангин).
- нестероидные противовоспалительные средства: Индометацин, Ибупрофен, Ксефокам, Ревмоксикам, Диклоберл и др.;
- гипосенсибилизирующие препараты;
- иммунодепрессанты: Азатиоприн, Хлорбутин, Хлорохин, Гидроксихлорохин;
- глюкокортикостероиды: Триамцинолон, Преднизолон.
- Аспирин. При ревматизме этот лекарственный препарат помогает быстро избавить пациента от болевых синдромов в суставах, снять отечность суставов.
Лечение гормонами сейчас применяется редко, и такие средства назначаются только в некоторых клинических случаях.
Лечение ревматизма проводится по специальной схеме. Она состоит из трех этапов:
- Этап 1-ый. Терапия проводится в условиях стационара, отличается продолжительностью от 4 до 6 недель. Первый этап — это лечение заболевания на пике активности.
- Этап 2-ой. Этот этап является восстановительным после проведения интенсивной терапии. Предполагает лечение в специальных санаториях или на курортах.
- Этап 3-ий. Данный этап является профилактическим. Он подразумевает ежегодную профилактическую терапию, учет у ревматолога и постоянное наблюдение у врача.
Острый приступ ревматизма лечат в стационаре. Пациенту прописывают постельный режим. Медикаментозная терапия зависит от клинических проявлений и формы патологии и включает в себя:
- глюкокортикоиды,
- противовоспалительные препараты,
- антибиотики,
- средства стимулирующие иммунный ответ организма,
- седативные лекарственные формы.
При наличии поражений сердца используют сердечные гликозиды и мочегонные средства.
Прогноз ревматизма зависит от тяжести поражений тканей сердца и суставов (т. е. наличием и масштабом миокардиосклероза, характером поражения клапанов сердца). Если устранение ревматической атаки было начато вовремя, то заболевание неплохо поддается лечению, и жизни больного ничего не угрожает. Наиболее неблагоприятно протекает часто рецидивирующий ревматизм.
Симптомы
Ревмокардит у взрослых и детей начинает прогрессировать обычно через несколько недель после выздоровления от инфекционных болезней. Основными признаками ревмокардита являются:
- повреждение суставов голеностопа, плечей, локтей и колен. На этих местах наблюдаются небольшие опухлости, круглой формы и плотные на ощупь;
- быстрая утомляемость организма;
- снижение аппетита;
- сильная боль в суставах;
- повышенное потоотделение;
- бледность кожи;
- изменения в ритме сердца;
- одышка;
- шумы в сердце;
- частичная потеря работоспособности;
- увеличение размеров некоторых внутренних органов. Процесс сопровождается болями;
- сильный кашель при физических нагрузках;
- носовое кровотечение;
- повышение температуры тела;
- затруднительное дыхание при хроническом или остром ревмокардите.
В целом эти симптомы наблюдаются у взрослых и у детей. Различие составляет лишь степень интенсивности их проявления. В индивидуальных случаях болезнь может проходить без проявления симптомов и увеличения границ органа. Тогда даже диагностика не даст результатов (обнаружить ревмокардит практически невозможно). В таком случае болезнь проявится только пороком сердца, что влечёт за собой в дальнейшем смерть больного.
Симптомы ревматизма у взрослого человека
Ревматизм – это полисимптомное заболевание, для которого, наряду с общими изменениями в состоянии, характерны признаки поражения сердца, суставов, нервной и дыхательной системы, а также других органических структур. Чаще всего недуг дает о себе знать через 1-3 недели после инфекционного заболевания, вызванного β-гемолитическим стрептококком группы А.
У больного появляются следующие симптомы:
- повышение температуры тела до высоких цифр;
- тахикардия;
- головные боли;
- повышение потливости;
- слабость;
- опухание и болезненность в суставах.
Они крайне похожи на обычную простуду, но вызываются стрептококковой, а не вирусной инфекцией. Характерным отличием становится болезненность и припухлость крупных суставных сочленений: локтевого, голеностопного, коленного, плечевого или лучезапястного.
Типичными симптомами ревматизма являются:
- высокая температура, 38-40 градусов, колебания которой в течение суток составляют 1-2 С, повышенная потливость, озноба, как правило, нет;
- на этом фоне появляется мышечная слабость, повышенная утомляемость: болезненность в суставах;
- отечность мягких тканей.
При прогрессировании ревматизма могут появляться и другие специфические симптомы – не всегда, в среднем они фиксируются в 10% случаев:
- повышается ломкость сосудов – проявляется в регулярных носовых кровотечениях, возникающих внезапно;
- появляются аннулярные высыпания – выглядят как округлая, с неровными краями, мелкая сыпь розового цвета;
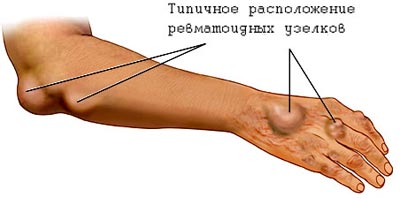
- образуются ревматические узлы – локализуются в местах анатомического расположения пораженных суставов, имеют вид подкожных плотных образований и абсолютно безболезненны;
- поражаются органы брюшной полости – характеризуются болями в области правого подреберья, свидетельствуют о необходимости немедленной госпитализации пациента.
- Поражается мышца сердца (миокард) и внутренняя выстилка камер сердца (эндокард) — в результате этого появляется одышка, учащенное сердцебиение, аритмии, боли за грудиной, развивается сердечная недостаточность.
- Ревматическое воспаление стенки сердца (ревмокардит) нередко рецидивирует, постепенно формируются пороки сердца.
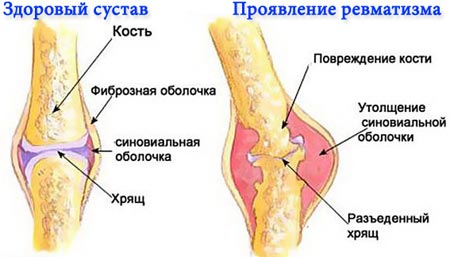
- При ревматизме суставов в одном или сразу в нескольких суставах появляется внезапная боль. Суставы становятся красными, распухшими и горячими. Чаще всего поражаются коленные, голеностопные, локтевые суставы, запястья. Иногда поражаются тазобедренные, плечевые суставы и мелкие суставы стоп и кистей.
- Одновременно с появлением боли в суставах начинает повышаться температура тела. Температура тела при ревматизме суставов то снижается, то снова повышается. Симптомы ревматизма обычно исчезают в течение двух недель.
Патогенез
Наиболее важную патогенетическую роль играет М-протеин, который обладает сильной иммуногенностью, т. е. способностью вызывать иммунный ответ. Этот белок входит в состав мембраны стрептококка и имеет ту же молекулярную структуру, что и мембраны кардиомиоцитов (феномен молекулярной мимикрии). Благодаря такому феномену возникает перекрестная аутоиммунная реакция, при которой Т-лимфоциты наряду с бактериями атакуют собственные клетки сердца. В патогенезе также принимают участие экзоферменты стрептококка, которые обладают прямым повреждающим действием на клетки соединительной ткани (стрептолизин О, стрептолизин S, гиалуронидаза, стрептокиназа).
Патоморфологически ревмокардит протекает в 4 стадии, каждая из которых продолжается 1-2 месяца: мукоидное набухание, фибриноидное набухание, образование ревматической гранулемы, склероз. В процессе этих стадий происходит разрушение основного вещества соединительной ткани, образуются очаги некроза и ревматические гранулемы. Исходом является склероз, т. е. рубцевание. Наиболее пагубное влияние эти процессы оказывают на сердечные клапаны, которые деформируются, что приводит к формированию сердечных пороков. Именно пороки сердца в исходе ревматического воспаления и являются чрезвычайно актуальной проблемой.
Классификация
Выделяют:
Острый ревматизм
Ревматизм в острой фазе чаще всего проявляется у молодых людей до 20 лет. Возбудитель — стрептококк. Сопряженность болезни с перенесенной инфекций верхних дыхательных путей заключается в запоздалом проявлении симптоматики (14-21 день).
Начальные проявления ревматизма имеют много общего с клиникой простудных заболеваний, однако через короткий промежуток времени, к симптомам простуды присоединяются проявления кардита, кожных высыпаний и полиартрита.
Общая длительность острой формы заболевания составляет от 3 до 6 месяцев. Острая форма ревматизма может повлечь развитие серьезных осложнений. При отсутствии своевременного лечения, ревматический кардит перерастает в пороки сердца.
Хронический ревматизм
Хроническая форма ревматизма характеризуется частыми рецидивами болезни, особенно при переохлаждениях организма. Поражается чаще всего сердце и суставы, с типичными болями в этих органах. Течение болезни может длиться на протяжении нескольких лет.
Ревматизм подразделяются на формы по критерию пораженной системы или органа:
- Ревматизм сердца. Поражение сердца при первой ревматической атаке наблюдается у 90-95% всех заболевших. При этом могут поражаться все три стенки сердца – эндокард, миокард и перикард. В 20-25% случаев ревматический кардит заканчивается сформировавшимся пороком сердца. Главная особенность поражения сердца при ревматизме у детей и взрослых — крайняя скудность проявлений. Больные жалуются на неприятные ощущения в области сердца, одышку и кашель после физических нагрузок, боли и перебои в области сердца. Как правило, дети умалчивают об этих жалобах, не придавая им серьезного значения. Поэтому поражение сердца чаще всего удается выявить уже при физикальном и инструментальном обследовании.
- Ревматизм суставов (ревматический полиартрит). Чаще всего, патологические изменения затрагивают локтевой, коленный и голеностопные суставы. У человека с ревматическим полиартритом увеличивается температура тела до 39 градусов, нарастает слабость, могут наблюдаться эпизоды носового кровотечения, а также усиливается потливость;
- Легочная форма. Проявляется в комплексе с поражением суставов и сердца, однако присутствует крайне редко (около 1-3% общего числа клинических случаев). Развивается в форме плеврита или бронхита;
- Кожная форма. Проявляет себя кожными высыпаниями, либо ревматическими узелками. Встречается не более чем в 5% случаев;
- Ревматизм глаз. Является составной частью общих проявлений ревматизма других органов. Характеризуется поражением сетчатки (ретинит) или других частей глаза (ирит, иридоциклит и др.). Осложнениями может стать частичная или полная потеря зрения.
Чем опасен ревмокардит
Со временем ревмокардит приводит к рубцеванию и порокам клапанов сердца. В прошлом ревматизм был самой частой причиной операций по протезированию сердечных клапанов. Сегодня, за счет того, что во многих странах стрептококковую ангину вовремя начинают лечить антибиотиками, распространенность заболевания снизилась. И всё же примерно 60% пациентов со стенозом митрального клапана (клапан, который находится между левым предсердием и левым желудочком) ранее переносили ревматические атаки.
Ревмокардит приводит к таким серьезным осложнениям, как сердечная недостаточность, аритмия. Многие пациенты, у которых формируются пороки клапанов сердца, нуждаются в хирургическом лечении.
Ревмокардит сердца является самым распространённым осложнением после различных инфекционных заболеваний. Наиболее часто он начинает прогрессировать вследствие не полностью пролеченной ангины. При заболевании поражаются все слои стенок и оболочек сердца — начиная от эндокарда и заканчивая перикардом. При своевременной диагностике и должном лечении есть возможность избежать распространения процесса поражения всего сердца и остановить его на уровне изменения строения клеток органа.
В зависимости от типа и степени болезни, ревмокардит может протекать как без проявления симптомов, так и с ярко выраженным их проявлением. Для острого и хронического ревмокардита характерно неожиданное начало и высокая интенсивность проявления.
Существует скрытая форма протекания этого процесса. Диагностировать или обнаружить её при обследовании невозможно. Единственной возможностью выявления такой формы становится образование , который как раз и есть вероятность обнаружить.
Для этого заболевания нет разделения по возрасту или половой принадлежности, поскольку патологии, осложнением которых является ревмокардит, могут возникнуть у абсолютно любого человека. В медицине наблюдается тенденция, что болезнь у детей может проявиться начиная с шестилетнего возраста, а у взрослого населения от двадцати до шестидесяти лет.
Симптомы ревматизма сердца
Ревматизм сердца протекает по-разному у разных групп пациентов. Прежде всего варьируется распространенность воспалительного процесса. В тяжелых случаях поражаются все оболочки — развивается панкардит. Иногда же заболевание захватывает только сердечную мышцу (ревматический миокардит) или внутреннюю оболочку органа (ревматический эндокардит).
Ревматизм может протекать остро или подостро, и тогда симптоматика будет выраженной. При скрытом процессе самочувствие больного не меняется, и до проявления осложнений он может не знать, что перенес такое тяжелое заболевание. Поздняя диагностика характерна и для затяжного процесса, при котором болезнь длится более полугода и проявляется редкими дискомфортными ощущениями. Опасной формой ревматизма является рецидивирующее хроническое воспаление, поскольку периоды ремиссии часто путаются с полным выздоровлением. Следующее обострение человек может трактовать как обычное недомогание и, как следствие, не лечиться в полном объеме.
Общими симптомами ревматизма сердца являются:
- Боли в груди разной интенсивности и продолжительности.
- Аритмии, учащенное сердцебиение.
- Усталость, сонливость.
- Одышка, усиливающаяся при любой физической активности.
- Отечность (может проявляться на ногах или шее).
Первичный ревмокардит, который развивается на протяжении 1-2 месяцев после перенесенной стрептококковой инфекции, будет также сопровождаться лихорадкой. Причем температура может то повышаться до 39-40°С, то нормализоваться. При остром течении также развивается артрит — у пациента возникают боли и ломота в крупных суставах (коленном, локтевом и прочих), они могут деформироваться. Отличительной особенностью ревмополиартрита является симметричное поражение суставов.
В детском и молодом возрасте воспалительный процесс может вызвать тяжелую форму поражения сердца — диффузный миокардит. При этом орган сильно увеличивается, наблюдается аллергическое воспаление, которое приводит к нарастанию сердечной недостаточности. Признаками тяжелого состояния станут:
- Сильно затрудненное дыхание.
- Бледный цианоз.
- Сильная слабость, вплоть до обмороков.
- Набухание шейных вен.
- Понижение артериального давления.
Если после перенесенной инфекционной болезни человек замечает хотя бы незначительные симптомы поражения сердца, нужно обязательно обратиться к кардиологу. Для диагностики заболевания назначаются два основных обследования — биохимический и электрокардиография. Дополнительно пациент может быть направлен на УЗИ сердца, рентген и прочее.
Основой лечения ревматизма сердца является устранение возбудителя (стрептококка). В тяжелых случаях также рекомендована иммунорегуляция для подавления аутоиммунного процесса. Для этих целей назначаются препараты двух классов:
- Антибиотики (чаще ванкомицин и доксициклин), которые активны против бактериальной инфекции.
- Глюкокортикоиды (преднизолон , дексаметазон и другие), которые угнетают клетки иммунной системы и при этом снимают воспаление. При неотяжеленном течении ревмокардита от таких препаратов чаще отказываются и заменяют их нестероидными противовоспалительными средствами (аспирин, ибупрофен).
В качестве поддерживающего лечения применяются диуретики (для снятия отеков), сердечные гликозиды (улучшают работу сердца), витаминные комплексы и другие препараты. Больному показана госпитализация и постоянное наблюдение кардиолога.
Причины ревмокардита
Главным пусковым механизмом в развитии классической формы ревмокардита, как проявления ревматизма, является острая стрептококковая инфекция, локализованная в слизистой оболочке верхних дыхательных путей, о чем свидетельствуют выводы многочисленных рандомизированных исследований. Так, у 80% обследуемых пациентов с ревмокардитом, обнаруживаются высокие титры антистрептококковых антител различных серотипов.
Патогенетический механизм развития ревмокардита недостаточно изучен, однако среди кардиологов и иммунологов существует мнение, что в основу формирования воспалительного процесса в слоях сердечной стенки входит массивное пассивное или активное токсическое воздействие инфекционных агентов на ткани сердца на клеточном уровне. Помимо этого, в результате разрушения большей части стрептококков вырабатывается огромное количество экзоферментов, оказывающих прямое тканевое повреждение сердца.
Следует учитывать, что при возвратной форме ревмокардита могут полностью отсутствовать признаки антистрептококкового иммунного ответа, поэтому до сих пор не исключается роль других этиопатогенетических факторов в возникновении ревмокардита, например, вирусной природы.
Большое значение в развитии ревмокардита имеет так называемая «наследственная предрасположенность», так как далеко не все пациенты, перенесшие стрептококковую инфекцию даже в тяжелой форме, в итоге страдают ревмокардитом. В основу предрасположенности к развитию ревмокардита положена теория об индивидуальной гипериммунной реакции организма в ответ на поступление стрептококковых антигенов, которая имеет генетическую природу. На тему поиска дефектного гена, отвечающего за развитие гиперчувствительности к стрептококковой инфекции, проведено большое количество исследований, которые до сих пор не имеют положительного результата.
Этиология
Неревматические
кардиты развиваются под воздействием
различных факторов, преимущественно
инфекционных. Среди последних ведущее
значение имеют вирусы, особенно Коксаки
А и В, ECHO. Ранние и поздние врождённые
кардиты — последствия вирусной инфекции,
перенесённой матерью во время беременности.
В происхождении неревматических кардитов
определённое значение имеет и бактериальная
флора, а также протозойные инвазии,
грибы и др. Повреждение сердца может
быть также вызвано аллергической
реакцией на введение лекарственных
препаратов, вакцин, сывороток, действием
разнообразных токсических факторов,
физических агентов, радиации. У части
больных (до 10%) установить причину,
вызвавшую кардит, не удаётся.
Осложнения
Развитие осложнений ревматизма предопределяется тяжестью, затяжным и непрерывно рецидивирующим характером течения. В активной фазе ревматизма могут развиваться недостаточность кровообращения и мерцательная аритмия.
Если на симптомы ревматизма не обратить должного внимание, и не во время обратиться к врачу, это заболевания может вызвать следующие осложнения:
- перейти в хроническую форму, лечение которой может занять до нескольких лет;
- развить сердечные пороки;
- вызвать сердечную недостаточность;
- как результат сбоев в работе сердца, вызвать нарушения в работе кровеносной системы, что в свою очередь может спровоцировать инсульты, варикозы, заболевания почек, печени, органов дыхания, органов зрения и др.
- при обострении всех вышеперечисленных симптомов и заболеваний привести к летальному исходу.