Лечение остеоартроза тазобедренного сустава 1 степени в первую очередь связано с остановкой разрушения хрящевой ткани. При переходе во 2 и 3 степени шансы на восстановление нормальной жизнедеятельности прогрессивно уменьшаются.
Частота заболевания 1:10. Чаще болеют лица пожилого возраста.
Описание патологии
Остеоартроз — это дегенеративно – дистрофическое поражение сустава. Нередко на его фоне развивается асептическое воспаление суставной капсулы. Заболевание начинается с постепенного истощения и деформации гиалинового хряща, который служит амортизатором между двумя костными структурами (бедренной костью и вертлужной впадиной). В тот момент, когда он стирается окончательно, костные структуры начинают тереться друг об друга. Возникает асептическое воспаление и постепенно суставная щель начинает замещаться соединительной тканью (естественный процесс заживления). Сустав утрачивает свою функциональную активность полностью или частично.
Различают два типа остеоартроза:
- Первичный — на фоне полного здоровья.
- Вторичный – при наличии любых воспалительных заболеваний (на фоне другого процесса).
У взрослых людей чаще встречается вторичный, у детей первичный вариант болезни.
Причины заболевания
Чётких причин, приводящих к развитию остеоартрита нет. Есть ряд предрасполагающих или сопутствующих факторов развития:
- Лица старше 55 лет. Причина в естественном ослаблении костной ткани (вымывание Са и Р).
- Травматическое повреждение (вывихи, подвывихи, перелом шейки бедра).
- Наследственная предрасположенность или врождённые пороки развития. В данном случае речь идёт о дисплазии тазобедренного сустава.
- Профессиональный спорт. В частности, футбол и хоккей.
- Инфекционные процессы в суставе или околосуставной области (абсцесс).
- Ожирение.
- Сердечно-сосудистые заболевания, приводящие к нарушению кровообращения (атеросклероз вен нижних конечностей, тромбофлебит).
Приведённые факторы не являются абсолютными предвестниками артрита, но в 70% случаев приводят к его возникновению
Степени и виды болезни
Остеоартроз тазобедренных суставов имеет несколько вариантов течения. Выделяют несколько степеней (выделение основано на рентгенологической картине):
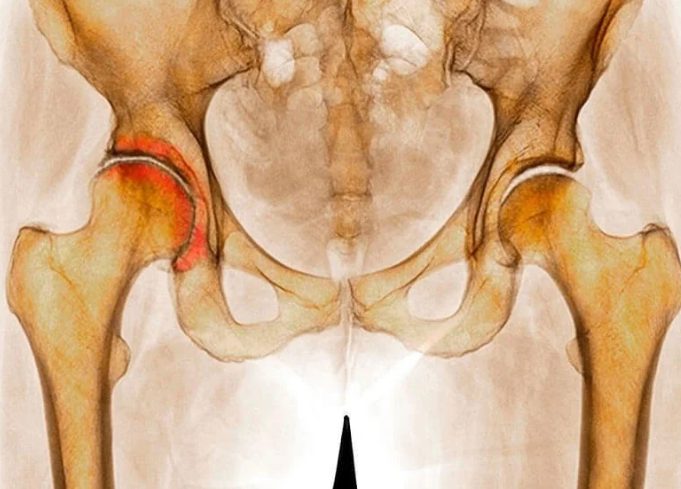
- Первая степень. Незначительно выраженный болевой синдром. На этой стадии, как правило, больше симптомов нет. На рентгенологических снимках суставная щель будет сужена, костная ткань у области сустава (дистальные участки бедренной кости) с повышенной плотностью.
- Вторая степень. Болевой синдром даже в состоянии покоя и ограничение подвижности в суставе. На рентгенологических снимках – остеофиты (костные выросты) в полости сустава, суставная щель неправильной формы и сужена. Деформация суставной капсулы и воспаление надкостницы.
- Третья степень. Боль с иррадиацией в конечности и паховую область. Резко выраженное ограничение движений (вплоть до полной утраты). На рентгенологических снимках — суставная щель не проглядывается, деформация костных структур (возможное их полное соединение). Атрофические изменения в окружающих тканях.
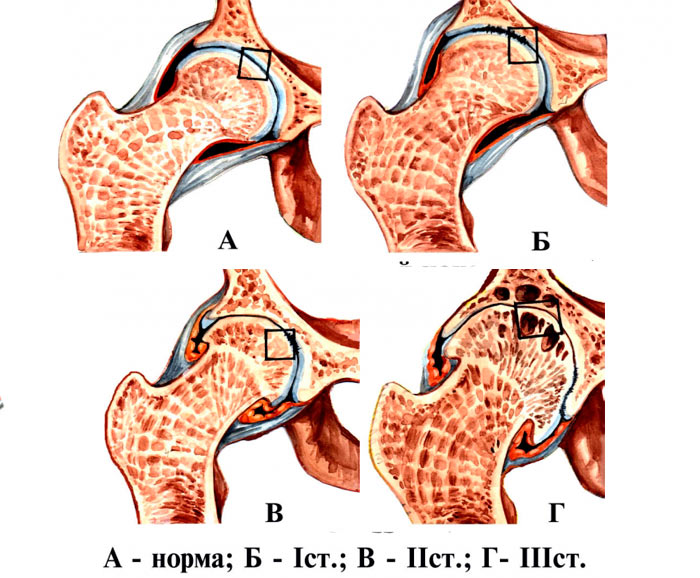
Первые две формы поддаются консервативной терапии, а третья требует хирургической коррекции.
Симптомы
Симптомы будут зависеть от степени остеоартроза (чем выше степень, тем ярче клиническая картина). Типичные симптомы в зависимости от степени:
- Первая степень. Сложность в дифференциальной диагностике связана с приглушённой клинической картиной. Типичные симптомы:
- боль возникает периодически, связана с движением и в покое практически не проявляется;
- объём движений сохранен или снижен минимально (пациент не обращает внимания на начало заболевания).
- Вторая степень и её типичные симптомы:
- яркий болевой синдром с иррадиацией в пах и конечности;
- проявляется боль также и в пассивном положении;
- активные движения сопровождаются хромотой (пациент щадит конечность);
- ограничение общего объема движений в суставе;
- при ходьбе может возникать хруст в суставе.
- Третья степень и её типичные симптомы:
- боль приобретает хронический характер с периодами обострения;
- атрофия мышц в области поражения (риск развития патологических переломов);
- в редких случаях деформация костных структур приводит к укорочению конечностей.
Зачастую третья степень требует использования трости (без вспомогательных инструментов боль усиливается).
Диагностика
В основе диагностики лежат лабораторные и инструментальные методы исследования. Пальпаторно можно определить лишь наличие болевых ощущений, но симптом специфичный для многих заболеваний и информативность теряется.
Лабораторные методы:
- ОАК – лейкоцитоз со сдвигом формулы влево. Неспецифичный анализ, поскольку встречается при любом воспалительном процессе в организме.
- БХ. Используют для дифференциальной диагностики с ревматоидным артритом (АСЛО, ревматоидный фактор).
- Цитологическое исследование синовиальной жидкости (в том случае если была пункция).
Инструментальные методы:
- УЗИ. Позволяет выявить наличие жидкости в суставе, наличие грубых деформаций и остеофитов.
- Рентгенография – это оптимальный вариант диагностики. Показывает состояние костных структур, полости сустава и околосуставных структур (надкостница).
- МРТ/КТ. Самые современные методы диагностики, но доступны к проведению только в крупных центрах. Как правило, назначают в непонятных или сомнительных случаях.
Начинать диагностику стоит со сбора жалоб, но в этом случае невозможно будет поставить диагноз только на этом основании.
Традиционное лечение
Остеоартроз тазобедренного сустава следует начинать на ранних стадиях. Для этого необходима своевременная и правильная диагностика. Лечение включает:
- использование пероральных и местных средств;
- физиотерапия;
- ЛФК и массаж;
- хирургическое лечение.

Диета, народные средства используются как вспомогательная терапия.
Медикаментозная терапия
При остеоартрозе тазобедренного сустава 1 и 2 степени нужный эффект можно получить при применении консервативной терапии. Основной перечень препаратов:
- Хондропротекторы («Артра», «Терафлекс», «Ферматрон», «Хонда», «РусВиск») – защищают сустав от дальнейшего разрушения.
- НПВС («Диклоберл», «Найз», «Нимесил», «Панадол», «Ибуклин») – снимают отёк, воспаление и болевой синдром.
- Миорелаксанты («Сирдалуд»). Допустимо использовать только при спазме мышц (это является осложнением остеоартроза).
- Вазодилататоры («Ницерголин», «Пирроксан»). Использование в случае подтверждённого атеросклероза нижних конечностей.
Препараты для местного использования (мази, гели):
- Мази, содержащие НПВС («Ибупрофен»). Действие аналогичное пероральным средствам.
- Мазь с бишофитом — анальгезирующий эффект.
- Средства, содержащие раздражающие вещества («Фастум гель»). Усиливают местный кровоток и ускоряют регенерацию.
В редких случаях, возможно, пунктирование сустава с введением лекарства непосредственно в его полость. Но в связи со сложностью процедуры (сложно анатомическое строение и большой риск осложнений) выполняется крайне редко.
Диетическое питание
Диета подчиняется классическим правилам правильного питания. Специфических нюансов нет (или они представляются весьма спорными):
- содержание белком, жиров, углеводов 1:4:1;
- пища богатая необходимыми микро- и макроэлементами (фрукты и овощи, рыба, мясо);
- оптимальный водный режим (1-1,5 л);
- продукты с больши́м количеством коллагена (холодец, студень);
- пища, содержащая кальций и фосфор (молочные продукты питания).

При желании допустимо составить индивидуальную диету учитываю сопутствующие заболевания (в особенности ожирение и язву).
Физиотерапия
Второй этап лечения при остеоартрозе тазобедренного, сустава (1 и 2 степень). Допустимо выбрать любой из ниже представленных методов с учётом всех индивидуальных особенностей:
- Электрофорез – одновременное действие тока и местного лекарственного вещества (мази, гели). Лучшее поступление в ткани.
- Фонофорез. Схож с предыдущим, но ток меняют на ультразвук высокой частоты.
- Магнитотерапия – воздействие на ткани сильным магнитным полем.
- Лазеротерапия – местное раздражающее действие и усиление регенерации тканей.
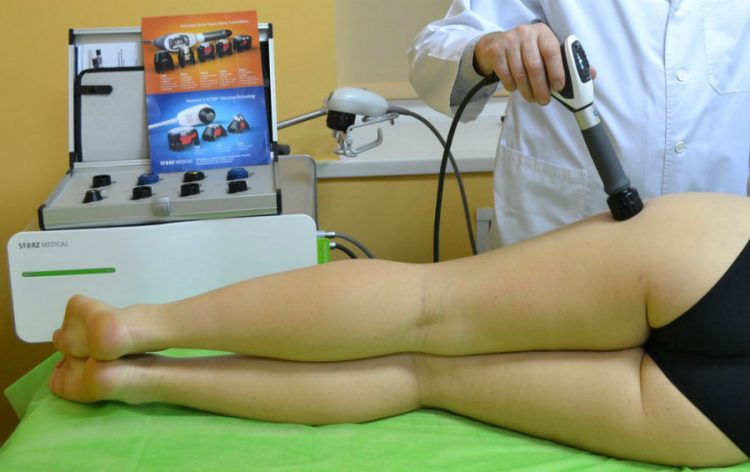
Курс процедур в среднем две недели. На повторный курс возможно производить замену одного метода на другой.
Гирудотерапия
Гирудотерапия (воздействие пиявками) – это метод нетрадиционной медицины. Часто использовался в XX веке. На данный момент применяют крайне редко.
Допустимо использовать лишь при сопутствующей болезни крови (сгущение крови с показателями гемоглобина выше 180).
Обладают раздражающим эффектом и способствуют усилению местного кровотока (запускают обмен веществ).

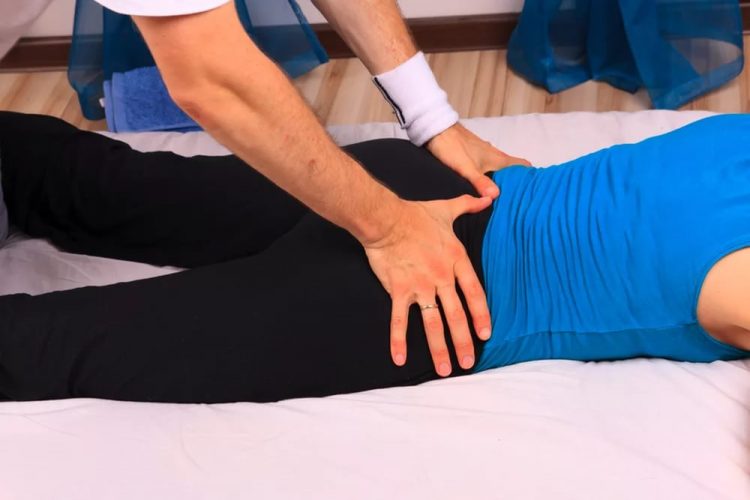
ЛФК и массаж
Второй момент в терапии это восстановление подвижности в суставе (полностью или частично). Особое значение имеет при деформирующих формах остеоартрита, поскольку останавливает процессы дегенерации и дальнейшей деформации суставных поверхностей.
Упражнения включают:
- сгибание/разгибание конечности;
- приседания;
- ходьба на месте;
- выпады попеременно каждой ногой;
- приведение/ отведение;
- махи и круговые движения.
Не стоит выполнять при сильном болевом синдроме. Количество упражнений не должно превышать 3–5 на каждое. Время занятий не более 20 мин.
Массаж идёт одновременно с занятиями ЛФК. Помогает разогреть и подготовить мышцы к нагрузкам. Предохраняет от развития таких осложнений, как спазм и растяжение.
Варианты массажа:
- точечный;
- классический.
Самомассаж в данном случае не будет эффективен на достаточном уровне (использование не противопоказано).
Хирургическое вмешательство
Этот вариант лечения допустим при 3 форме остеоартроза. Показания к оперативному вмешательству:
- выраженная деформация;
- отсутствие улучшения от консервативного лечения в течение 2 месяцев;
- укорочение конечности;
- разрушение капсулы сустава множественными остеофитами;
- полная потеря двигательной активности.
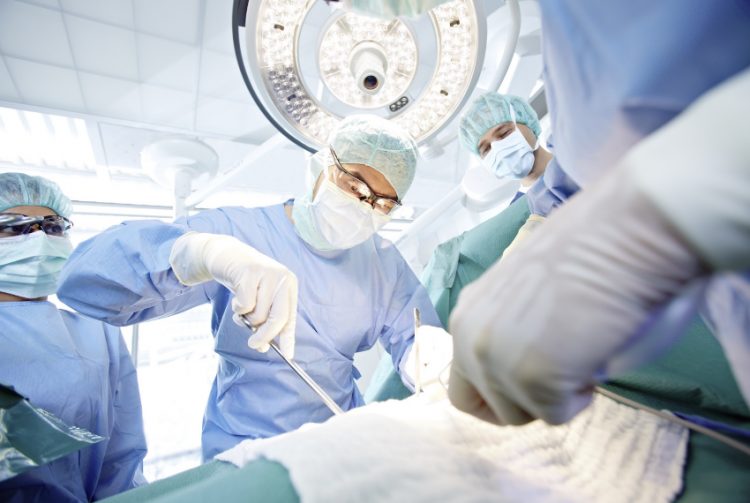
Есть два варианта оперативной тактики:
- Артроскопия. Это менее инвазивный метод. С помощью специального инструментария – видеокамера и 2 зажима – через 3 небольших – меньше 1 см – входят в сустав. При необходимости удаляют остеофиты или производят частичное удаление разрастаний. Допустимо и под эпидуральной анестезией.
- Артротомия (эндопротезирование). Открытое оперативное вмешательство с рассечения суставной капсулы, удаление деформированной головки и шейки бедра, а также заменой вертлужной впадина на протезы. Срок службы 5–10 лет. Оперативное вмешательство проводится только под общим наркозом.
После операции назначается длительный курс реабилитации (около 3 месяцев) для восстановления двигательной функции конечности.
Народные средства
Служат неплохим дополнением к общему лечению. Эффективны средства с местным воздействием. Терапия с использованием настоем и отваров для перорального применения может привести к осложнению сопутствующих заболеваний (язва).
Примеры домашних средств:
- Эфирные масла (розмарин, мелиса, алоэ) смешать в пропорции 1:1:1 и втирать в сустав до лёгкого покраснения. Количество процедур 7.
- Залить 1 ч.л лечебной ромашки и 1,5-2 ч.л календулы стаканом кипятка. Настаивать в течение 1 часа. Натирать 2 раза в день на протяжении 14 дней.
- Смешать натуральный мёд и глину – белую или розовую – до сметанообразной консистенции (при необходимости добавить кипячёной воды). Приложить к поражённой области полученную смесь на 30–40 мин. Количество процедур 7.

Применять вместе с классическими способами лечения и после консультации с врачом.
Профилактика заболевания
Профилактика включает в себя общепризнанные законы здорового образа жизни. Специфической (первичной профилактики) нет, поскольку неясна точная причина развития остеоартроза тазобедренного сустава.
Общие правила:
- умеренная физическая активность;
- правильное питание (в пожилом возрасте витаминные комплексы с кальцием ми фосфором);
- контроль веса.
Соблюдение этих правил снизит риск развития остеоартроза.